Увеит
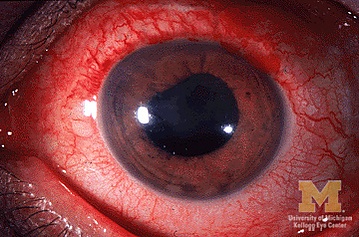
Увеи́т — воспаление любой части сосудистой оболочки глазного яблока. Увеиты развиваются на фоне аутоиммунных болезней соединительной ткани, в результате попадания микроорганизмов в полость глазного яблока во время проникающего ранения или хирургического вмешательства, распространения из очагов воспаления в орбите, придаточных пазухах носа, ротовой полости или заноса с током крови из отдалённого очага. Заболеваемость среди взрослых 15—120:100 000, среди детей — 3,5—14:100 000; распространённость 3—717:100 000 и 28—106:100 000 соответственно. Увеиты проявляются покраснением глаза, светобоязнью, слезотечением, болью в глазу, ухудшением зрения. Для лечения используют противомикробные препараты, циклоплегики, нестероидные противовоспалительные препараты, глюкокортикоиды, иммуномодуляторы.
Классификация
Классификация Standardization of Uveitis Nomenclature Working Group I
- Передний увеит (преимущественно вовлекает структуры передней камеры):
- ирит — воспаление радужной оболочки,
- иридоциклит — воспаление радужной оболочки и цилиарного тела,
- передний циклит — воспаление передней части цилиарного тела.
- Срединный увеит (преимущественно вовлекает стекловидное тело):
- парспланит — воспаление плоской части цилиарного тела и крайней периферии сетчатки,
- задний циклит — воспаление задней части цилиарного тела ,
- гиалит — воспаление гиалоидной мембраны.
- Задний увеит (преимущественно вовлекает хориоидею):
- хориоидит — воспаление хориоидеи,
- ретинит — воспаление сетчатки,
- хориоретинит — воспаление сетчатки и хориоидеи
- нейроретинит — воспаление сетчатки и зрительного нерва.
- Панувеит — воспаление всех структур сосудистой оболочки[1].
| Анатомический класс | Инфекционные увеиты | Увеиты, связанные с системными болезнями | Увеиты, ограниченные глазом |
|---|---|---|---|
| Передний увеит | Цитомегаловирусный передний увеит | Передний увеит, связанный с ювенильным идиопатическим артритом | Синдром Фукса |
| Передний увеит, вызванный вирусом простого герпеса | Спондилоартрит/HLA-B27-ассоциированный передний увеит | — | |
| Передний увеит, вызванный вирусом Varicella zoster | Тубулоинтерстициальный нефрит с увеитом | — | |
| Сифилитический передний увеит | Передний увеит, связанный с саркоидозом | — | |
| Средний увеит | Сифилитический срединный увеит | Срединный увеит, связанный с рассеянным склерозом | Парспланит |
| — | Срединный увеит, связанный с саркоидозом | Срединный увеит, тип «не парспланит» | |
| Задний увеит | Острый некроз сетчатки | Панувеит, связанный с саркоидозом | Острая задняя мультифокальная плакоидная пигментная эпителиопатия |
| Цитомегаловирусный ретинит | — | Ретинопатия «выстрел дробью» | |
| Сифилитический задний увеит | — | Синдром множественных быстро исчезающих белых пятен | |
| Токсоплазмозный ретинит | — | Мультифокальный хориоидит с панувеитом | |
| Туберкулёзный задний увеит | — | Точечный внутренний хориоидит | |
| — | — | Серпигинозный хориоидит | |
| Панувеит | Сифилитический панувеит | Увеит, связанный с болезнью Бехчета | Симпатическая офтальмия |
| Туберкулёзный панувеит | Панувеит, связанный с саркоидозом | — | |
| — | Болезнь Фогта — Коянаги — Харада | — |
Классификация по течению:
- острый — воспаление длится не более 3 месяцев,
- хронический — ремиссия длится не более 3 месяцев,
- рецидивирующий — ремиссия длится более 3 месяцев[3].
Этиология
Причины неинфекционных увеитов:
- спондилоартриты,
- ревматоидный артрит,
- васкулиты,
- системная красная волчанка,
- системная склеродермия,
- дерматомиозит,
- воспалительные болезни кишечника,
- выработка антител на антигены хрусталика[4].
Причины инфекционных увеитов:
Патогенез
Возбудители инфекции попадают в полость глазного яблока в результате проникающего ранения, хирургического вмешательства, распространения из воспалительных очагов орбиты, придаточных пазух носа, ротовой полости или гематогенным путём из отдалённого очага. Развивается иммунное воспаление с участием компонентов врождённого и приобретённого иммунитета. Активированные лимфоциты поступают из лимфатических узлов и селезёнки в ткани глазного яблока и разрушают возбудителей инфекции. После лечения острого воспаления возбудитель обычно выводится из организма. Однако остаются лимфоциты памяти и аутоантитела к тканям сосудистой оболочки и сетчатки. При нарушении иммунологического равновесия продукция антител возобновляется и увеит рецидивирует по типу аутоиммунного воспаления[3].
В патогенезе неинфекционных увеитов ведущее значение имеют иммунные механизмы, активирующиеся в результате генетической предрасположенности, молекулярной мимикрии, действия факторов окружающей среды или повреждения гематоофтальмического барьера. Иммунные механизмы подавляют регуляторные Т-лимфоциты, активируют Т-хелперы и стимулируют продукцию провоспалительных цитокинов. Предполагают, что разнообразие неинфекционных увеитов обусловлено активацией различных подклассов Т-хелперов, синтезом разных классов интерлейкинов и фактора некроза опухоли альфа. В результате развивается диффузная (при негранулёматозных увеитах) или очаговая (при гранулёматозных увеитах) инфильтрация внутренних оболочек глаза макрофагами, лимфоцитами и плазматическими клетками; фиброз, неоваскуляризация, деструкция и атрофия тканей[4].
Эпидемиология
Заболеваемость среди взрослых в мире 15—120 случаев на 100 000 населения, среди детей — 3,5—14 случаев на 100 000 детского населения в год, распространённость 3—717 и 28—106 случаев на 100 000 населения соответственно. В Пермском крае распространённость увеитов за 2003—2014 годы возросла с 1,19:1000 до 1,4:1000, первичная заболеваемость — с 0,45:1000 до 0,53:1000. Доля увеитов в структуре глазных болезней 5—15 %. Средний возраст начала увеитов 30,7 года. Передние увеиты развиваются в 37—62 % случаях, задние — в 9—38 %, панувеиты — в 7—38 %, срединные увеиты — 4—17 %. У детей срединные увеиты встречаются чаще — до 42 % случаев. Неинфекционные увеиты составляют 50—87 % всех увеитов и более характерны для населения развитых стран. В 35—65 % случаев причину увеита установить не удаётся. Ювенильный идиопатический артрит — самая частая причина неинфекционных увеитов у детей: заболеваемость 1,5—2:100 000, распространённость 8—11:100 000. Увеит возникает у 10—30 % больных ювенильным идиопатическим артритом[4].
Диагностика
При остром увеите больные жалуются на светобоязнь, слезотечение, боль в глазу, ухудшение зрения, плавающие помутнения. При осмотре обнаруживают гиперемию глазного яблока, отёк роговицы, отложения на внутренней поверхности роговицы, нарушение реакции зрачка на свет[3].
Назначают серию тестов, позволяющих выявить самые частые причины увеитов:
- клинический анализ крови;
- биохимический анализ крови (оценивают активность аланинаминотрансферазы, аспартатаминотрансферазы; концентрацию глюкозы, билирубина, креатинина, мочевины, C-реактивного белка);
- определение содержания антинуклеарных антител к Sm-антигену, антител к ангиотензин-превращающему ферменту сыворотки крови, вирусам иммунодефицита человека, герпеса, гепатита B и C, бледной трепонеме;
- определение концентрации антистрептолизина-О, ревматоидного фактора и антигенов HLA-B27 и HLA-B51 в сыворотке крови;
- клинический анализ мочи;
- туберкулиновые тесты[5][6][7].
- Визометрия. Острота зрения снижена.
- Офтальмотонометрия. Внутриглазное давление при острых увеитах снижено или нормальное, при хронических или рецидивирующих — может быть повышено.
- Биомикроскопия за щелевой лампой позволяет оценить вовлечённость роговицы (отёк, отложения, инфильтраты), радужной оболочки (изменение цвета, отёк, синехии) и угла передней камеры (гониосинехии, неоваскуляризация); клеточную реакцию во влаге передней камеры, экссудацию во влагу передней камеры, воспалительную реакцию в стекловидном теле.
- Офтальмоскопия позволяет выявить вовлечённость сетчатки, хориоидеи и зрительного нерва (серовато-жёлтые очаги, мягкие экссудаты, расширенные и извитые сосуды, экссудация и инфильтрация по ходу сосудов, отёк диска зрительного нерва).
- Оптическую когерентную томографию, аутофлуоресценцию глазного дна, флуоресцентную или индоцианин-зелёную ангиографию выполняют для детальной оценки состояния хориоидеи, сетчатки и диска зрительного нерва.
- Ультразвуковое исследование глазного яблока и орбиты помогает оценить состояние стекловидного тела, сетчатки, хориоидеи и зрительного нерва, при выраженном помутнении оптических сред глаза.
- Рентгенография грудной клетки необходима для исключения туберкулёза и саркоидоза.
Дифференциальная диагностика
- Конъюнктивит
- Эрозия роговицы
- Кератит
- Склерит
- Приступ глаукомы[8]
- Эндофтальмит
- Внутриглазное инородное тело
- Фотокератит[9]
Осложнения
- Отслойка хориоидеи[10]
- Смещение интраокулярной линзы[11]
- Перфорация склеры
- Перфорация роговицы
- Вторичные дистрофии роговицы
- Синехии радужной оболочки
- Неоваскуляризация радужной оболочки
- Глаукома
- Катаракта
- Фиброз стекловидного тела
- Гемофтальм
- Окклюзия сосудов сетчатки
- Отслойка сетчатки
- Хориоидальная неоваскуляризация
- Атрофия зрительного нерва
- Макулярный отёк
- Эпиретинальная мембрана
- Макулярный разрыв
- Ретиношизис
- Ретинальный/субретинальный фиброз
- Гипотония глаза
- Субатрофия глазного яблока
- Слепота[4]
Лечение
Цель лечения острых увеитов — предупредить переход в хроническую форму; хронических — добиться контроля над воспалением, предотвратить осложнения; рецидивирующих — снять обострение, снизить частоту и тяжесть обострений, предотвратить осложнения. Для этого используют:
- антибиотики, противовирусные или противогрибковые препараты;
- мидриатические и циклоплегические глазные капли;
- нестероидные противовоспалительные препараты;
- глюкокортикоиды в глазных каплях, таблетках, инъекциях, интравитреальных имплантах;
- иммуномодуляторы[3][9].
Прогноз
Диспансерное наблюдение
Больных пожизненно наблюдают офтальмолог, ревматолог, пульмонолог. Частоту визитов устанавливают индивидуально[4].
Профилактика
Своевременное лечение причин увеитов.