Диабетический макулярный отёк
Диабети́ческий макуля́рный отёк (ДМО) — утолщение сетчатки, связанное с накоплением жидкости в межклеточном пространстве нейроэпителия сетчатки или между нейроэпителием и пигментным эпителием сетчатки. Развивается как осложнение сахарного диабета на любой стадии диабетической ретинопатии. Риск развития у больных сахарным диабетом 1 типа составляет 20 %, у больных сахарным диабетом 2 типа — 25 %. ДМО проявляется снижением остроты зрения, метаморфопсиями. Лечение: интравитреальное введение анти-VEGF или импланта глюкокортикоидов, сетчатая и/или фокальная лазерная коагуляция сетчатки, витреоретинальная хирургия. Прогноз зависит от тяжести отёка. Профилактика: ежегодное скрининговое обследование.
Общие сведения
Классификация
- Отёчная макулопатия — накопление жидкости из-за прорыва внутреннего гематоретинального барьера.
- Тракционная макулопатия — отёк в результате натяжения сетчатки рубцами стекловидного тела.
- Ишемическая макулопатия — отёк на фоне окклюзии капилляров[1].
- Клинически незначимый отёк.
- Клинически значимый отёк:
- утолщение сетчатки и/или твёрдые экссудаты, захватывающие центр макулы;
- утолщение сетчатки и/или твёрдые экссудаты, расположенные ближе 500 мкм от центра макулы, но на него не распространяющиеся;
- утолщение сетчатки площадью 1 диск зрительного нерва или более, расположенное хотя бы частично ближе 1 диаметра диска зрительного нерва от центра макулы.
Этиология
Причина — сахарный диабет. Факторы риска: артериальная гипертензия, дислипидемия, диабетическая ретинопатия, ожирение, хирургия катаракты, микроальбуминурия, апноэ во сне, беременность[3].
Патогенез
Гипергликемия запускает патологические биохимические процессы, в результате которых образуются продукты гликирования и активные формы кислорода, повреждающие стенки сосудов и эндотелий. Эндотелиоциты погибают также под действием свободных радикалов и усиленного ретинального кровотока. Оксидативный стресс и конечные продукты гликирования стимулируют выброс интерлейкинов 6, 8, 1β, фактора некроза опухоли, хемокинов и молекул клеточной адгезии, которые приводят к миграции лейкоцитов и лейкостазу. Повреждение эндотелия и активация факторов свёртывания крови приводят к окклюзии капилляров и ишемии сетчатки, которая запускает выброс факторов роста эндотелия сосудов и открытие интраретинальных шунтов. Фактор роста эндотелия сосудов стимулирует рост новообразованных сосудов и повышает сосудистую проницаемость, воздействуя на эндотелиальные белки межклеточных контактов. Пигментный эпителий сетчатки и капилляры не успевают всасывать жидкость. В результате избыточная жидкость и белки накапливаются в сетчатке и под сетчаткой. Возникает макулярный отёк. Тракционная макулопатия может развиваться вследствие нарушения витреоретинальных взаимоотношений (вертикальные тракции) или плотности внутренней пограничной мембраны сетчатки (горизонтальные тракции)[1].
Эпидемиология
Распространённость ДМО среди людей с сахарным диабетом в Европе 11 %, в Африке — до 7,5 %. В мире ДМО страдают более 21 млн человек. Риск развития ДМО у больных сахарным диабетом 1 типа составляет 20 %, у больных сахарным диабетом 2 типа — 25 %[3].
Диагностика
ДМО может развиться на любой стадии диабетической ретинопатии. Он проявляется снижением остроты зрения, искажением формы или размеров предметов[1].
Назначают в рамках диспансерного наблюдения по сахарному диабету[4].
- Визометрия. Острота зрения снижена.
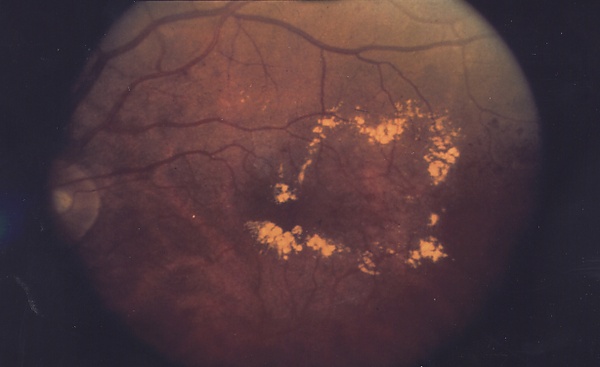
- Офтальмоскопия. Макулярная ямка сглажена, макулярный рефлекс отсутствует, сетчатка отёчна, в толще сетчатки возможны кисты, в макулярной области твёрдые экссудаты и признаки диабетической ретинопатии (новообразованные сосуды, тракции в стекловидное тело, кровоизлияния).
- Оптическая когерентная томография. На томограммах видны утолщение сетчатки, кисты в толще сетчатки, жидкость под нейроэпителием сетчатки, твёрдые экссудаты.
- Флуоресцентная ангиография. Полезна для выявления микроаневризм или ишемизированных зон сетчатки[5][4].
Дифференциальная диагностика
- Окклюзия вены сетчатки
- Ретинальная макроаневризма
- Синдром Ирвина — Гасса
- Радиационная ретинопатия
- Гипертоническая ретинопатия
- Хориоидальная неоваскуляризация[5]
Осложнения
Лечение
Лечение проводят при клинически значимом ДМО:
- без захвата фовеа — лазерная коагуляция;
- с захватом фовеа, остротой зрения 0,8 или выше — наблюдение, сетчатая и/или фокальная лазерная коагуляция сетчатки;
- с захватом фовеа, остротой зрения ниже 0,8, толщиной центра сетчатки 400 мкм или более — интравитреальное введение анти-VEGF или импланта глюкокортикоидов;
- с захватом фовеа, остротой зрения ниже 0,8, толщиной центра сетчатки менее 400 мкм — интравитреальное введение анти-VEGF, импланта глюкокортикоидов, сетчатая и/или фокальная лазерная фотокоагуляция сетчатки[2];
- при тракционном отёке или неэффективности перечисленных методов — витреоретинальная хирургия (удаление внутренней пограничной мембраны сетчатки и эпиретинальной мембраны, субретинальное введение сбалансированного солевого раствора в макулярную область)[6].
Параллельно корректируют гипергликемию, артериальную гипертензию и дислипидемию[3].
Прогноз
Прогноз зависит от тяжести отёка: нарушения зрения развиваются в 25—30 % глаз с клинически значимым ДМО в течение трёх лет[7].
Диспансерное наблюдение
Пациентов наблюдает врач-офтальмолог. Частоту осмотров подбирают индивидуально[1].
Профилактика
Скрининг взрослых на диабетическую ретинопатию начинают в течение 5 лет после постановки сахарного диабета 1 типа; детей — через 5 лет после постановки диагноза или после полового созревания, в зависимости от того, что наступит раньше. Если дата постановки диагноза неизвестна, предполагают, что длительность сахарного диабета составляет более 5 лет. После постановки сахарного диабета 2 типа скрининг начинают как можно скорее[3]. Осмотры проводят каждые 1-2 года, если диабетическая ретинопатия не обнаружена. После обнаружения ретинопатии частоту осмотров устанавливают индивидуально[3].