Полипоидная хориоидальная васкулопатия
Полипо́идная хориоида́льная васкулопати́я (ПХВ) — множественные полиповидные разрастания хориоидальных капилляров, проявляющиеся серозными или геморрагическими отслойками нейроэпителия или пигментного эпителия сетчатки. ПХВ относят к разновидностям возрастной макулярной дегенерации (ВМД). Заболевание приводит к снижению центрального зрения и формированию центральной скотомы. Прогноз при небольшой площади поражения благоприятный, но из-за риска рецидива после лечения требуется постоянное наблюдение. Лечение: интравитреальные инъекции анти-VEGF, лазерная коагуляция сетчатки и витрэктомия.
Общие сведения
| Полипоидная хориоидальная васкулопатия | |
|---|---|
| МКБ-11 | 9B75.Y |
| МКБ-10 | H35.3 |
| MeSH | D000092342 |
Историческая справка
ПХВ впервые описали в 1982 году Л. А. Яннуцци и соавт. Они предложили термин «идиопатическая хориоидальная васкулопатия», так как посчитали ПХВ самостоятельным заболеванием хориоидеи[1]. Различия в признаках и демографических показателях между ПХВ и неоваскулярной ВМД были описаны многими исследователями. Однако достижения в генотипировании и фенотипировании привели к ряду важных открытий, с помощью которых удалось подтвердить, что ПХВ — подтип ВМД, а не отдельная болезнь. Международный консорциум по геномике ВМД выявил 34 локуса показавших связь ВМД и ПХВ. Наибольшая связь обнаружена в 8 локусах: ARMS2-HTRA1, CFH, C2-CFB-SKIV2L, CETP, VEGFA, ADAMTS9-AS2, TGFBR1 и COL4A3[2]. После этих открытий ПХВ стали рассматривать как особую форму неоваскулярной ВМД[3][4][5].
Классификация
По данным мультимодальной визуализации (оптическая когерентная томография и оптическая когерентная томография в режиме ангиографии):
- полиповидное поражение,
- разветвлённая неоваскулярная сеть[6].
По данным ангиографии с индоцианином зелёным:
- полип,
- разветвлённая сосудистая сеть.
Этиология
Патогенез
Патоморфологическая основа ПХВ — расширение внутренних сосудов хориоидеи и аневризмоподобные образования на концах сосудов. Эти изменения провоцируют экссудацию и кровоизлияния, что в свою очередь может приводить к отслойке пигментного эпителия или нейроэпителия сетчатки. ПХВ отличается от других типов неоваскулярной ВМД отсутствием или небольшим числом друз и утолщённой хориоидеей[1]. Полипоидные разрастания обычно начинаются от диска зрительного нерва и постепенно распространяются на макулярную область, а иногда и на периферию глазного дна. Размеры поражений варьируют от минимальных, определяемых только при проведении ангиографии с индоцианином зелёным, до крупных, разрыв которых сопровождается массивными кровоизлияниями. В исходе кровоизлияний развивается субретинальный фиброз, гиперплазия пигментного эпителия сетчатки и атрофия сетчатки[7].
Эпидемиология
Диагностика
Пациенты предъявляют жалобы на нечёткость зрения, мутное или тёмное пятно в центре поля зрения, метаморфопсии и фотопсии[3][5].
Не используют.
Визометрия. Острота зрения снижена и не поддаётся оптической коррекции.
Офтальмоскопия. При осмотре глазного дна видны твёрдые экссудаты и оранжевые очаги, приподнимающие сетчатку. Они указывают на рецидивирующую геморрагическую или экссудативную отслойку сетчатки или пигментного эпителия сетчатки. Друзы могут отсутствовать или встречаться в малом количестве. Иногда происходит кровоизлияние в стекловидное тело[8].
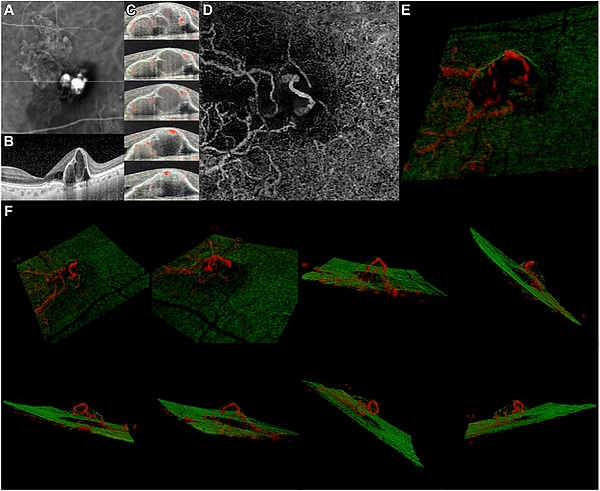
Оптическая когерентная томография. Признаки ПХВ — субретинальная жидкость, интраретинальные кисты, геморрагическая или серозная отслойка пигментного эпителия сетчатки. Полип выглядит как округлая структура, соединённая с пигментным эпителием[8].
Ангиография с индоцианином зелёным — стандарт диагностики полиповидных поражений глазного дна. На ранних стадиях видна разветвлённая сеть очаговых гиперфлуоресцентных пятен. На поздних стадиях центр поражения становится гипофлуоресцентным, а окружающие области — гиперфлуоресцентными[8].
Иногда используют флуоресцентную ангиографию и многоцветную визуализацию[9].
Дифференциальная диагностика
- Центральная серозная хориоретинопатия[7]
- Опухоли хориоидеи и метастазы в хориоидею
- Миопическая макулярная дегенерация
- Ретинальная ангиоматозная пролиферация
- Микроаневризмы[8]
Осложнения
Лечение
Для лечения используют термическую лазерную фотокоагуляцию, интравитреальные инъекции анти-VEGF или комбинацию методов. Методом выбора являются инъекции анти-VEGF — эффективность лечения достигает 79 %. Лазерную фотокоагуляцию применяют, если полипы расположены за переделами макулярной зоны или когда анти-VEGF неэффективны. В случае гемофтальма или крупного субмакулярного кровоизлияния выполняют витрэктомию[9].
Прогноз
Поражения размером менее одного диаметра диска зрительного нерва имеют благоприятный прогноз с минимальной потерей остроты зрения. Прогноз неблагоприятный у пациентов европеоидной расы, с более крупными поражениями, отслойкой пигментного эпителия сетчатки, поражением макулярной области или рецидивирующими полипами. Тяжёлые нарушения зрения развиваются примерно в одной трети случаев[10].
Диспансерное наблюдение
Необходимо долгосрочное наблюдение, поскольку неактивные поражения могут рецидивировать, даже если они остаются стабильными в течение многих лет. Частоту наблюдения подбирают индивидуально[10].
Профилактика
Не разработана.