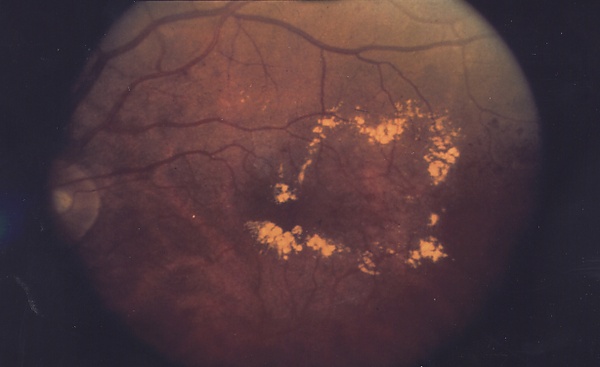
Макулярный отёк
Макуля́рный отёк (англ. macular edema) — накопление жидкости и белковых отложений на макуле или под макулой глаза (жёлтое пятно в центральной части сетчатки), в результате чего макула утолщается и набухает (отёк).
Отёк может привести к искажению центрального поля зрения человека, так как жёлтое пятно является функциональным центром сетчатки. Эта область содержит набор плотно упакованных колбочек, которые обеспечивают чёткое центральное зрение, чтобы дать возможность человеку увидеть детали, форму, и цвет объекта, который находится непосредственно в направлении взгляда.
Макулярный отёк иногда появляется в течение нескольких дней или недель после операции по удалению катаракты (Синдром Ирвина-Гасса), большинство таких случаев успешно лечится противовоспалительными препаратами, либо такой отёк проходит спонтанно, без лечения.
Общие сведения
Классификация
Кистозный макулярный отёк (КМО) включает в себя накопление жидкости во внешнем плексиформном слое. Отёк называется «кистозным», так как полости напоминают кисты, однако, в отличие от истинных кист, у них отсутствует эпителиальная оболочка, так что на самом деле отёк не кистозный, а кистоподобный. Этиологию можно запомнить с помощью мнемоники «ДАПРИВЕН» (диабет, адреналин, Pars planitis, пигментный ретинит, синдром Ирвина-Гасса, венозная окклюзия, аналоги E2-простагландинов, никотиновая кислота/ниацин).
Диабетический макулярный отёк (ДМО) аналогичен кистозному, но вызван повышенной проницаемостью макулярных капилляров. ДМО является наиболее распространенной причиной потери зрения как при пролиферативной, так и при непролиферативной диабетической ретинопатии.
Этиология
Лазерные методы лечения
В лечении диабетического макулярного отёка часто используется лазер. В частности коагуляция микроаневризм, прямая и непрямая лазеркоагуляция твёрдых экссудатов, нанесение коагулятов в виде «решётки».
На сегодняшний день механизм лечебного эффекта лазерной коагуляции при диабетическом макулярном отёке изучен не до конца. Наиболее распространенные гипотезы:
- устранение просачивания жидкости из микроаневризм. Есть также теории, что лечебный эффект при этом не связан именно с облитерацией микроаневризмы, предполагается непрямое влияние лазерного излучения на слой пигментного эпителия сетчатки и эндотелий сосудов;
- повышение оксигенации внутренних слоев сетчатки. За счет лазеркоагуляции снижается общая потребность сетчатки в кислороде, в то же время, в очагах лазеркоагуляции облегчается транспорт кислорода, что приводит к снижению выхода жидкости из сосудов в ткань сетчатки и уменьшению воспалительного ответа, снижению продукции факторов роста сосудов.
- восстановление работы наружного ГРБ за счет миграции и пролиферации ПЭС и замещения нежизнеспособных клеток в очагах коагуляции. Также, было показано, что новые пигментные клетки способны продуцировать противовоспалительные цитокины и антагонисты VEGF.
- проведение лазеркоагуляции сетчатки приводит также к увеличению экспрессии PEDF, что имеет особое значение в патогенезе ДМО.
Несмотря не доказанную эффективность традиционной методики лазеркоагуляции при лечении ДМО, данная методика имеет ряд закономерных недостатков, связанных с проведением повреждающего воздействия в такой функционально значимой зоне сетчатки, как макула. К основным осложнениям относят: снижение контрастной чувствительности, ухудшение цветового зрения, появление скотом в центральном поле зрения и т. д.[1].
Дополнительные исследования
В 2014 году Кокрейн изучала эффективность двух препаратов для анти-VEGF лечения, ранибизумаб и пегаптаниб у пациентов, страдающих от макулярного отёка, вызванного ОЦВС[2]. Участники в обеих группах лечения показали снижение симптомов макулярного отёка в течение шести месяцев[2].