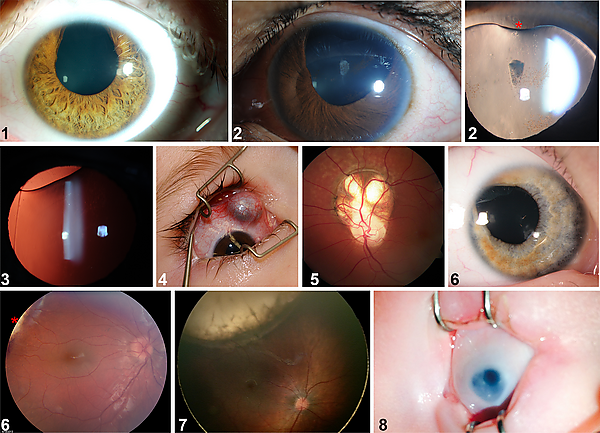
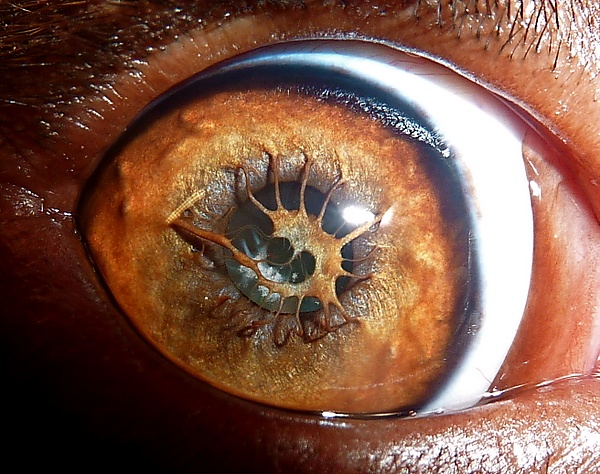
Врождённая патология глаза
Врождённая патоло́гия гла́за — структурные или функциональные отклонения органа зрения, развивающиеся во время беременности и проявляющиеся при рождении[1][2]. Врождённые болезни обусловлены нарушением внутриутробного развития, наследственными синдромами или мутациями. Врождённые и наследственные болезни глаз являются причиной ¾ случаев слепоты или слабовидения у детей. Самые частые из них — врождённая катаракта, врождённая миопия, атрофия зрительного нерва, микрофтальм и врождённая глаукома. В половине случаев аномалии глаз сочетаются с аномалиями других органов[3][4].
Классификация
- Аномалии развития глазных яблок:
- микрофтальм;
- врождённый анофтальм;
- буфтальм;
- врождённый макрофтальм.
- Аномалии развития переднего сегмента глаза:
- голубая склера;
- врождённое помутнение роговицы;
- структурные аномалии развития роговицы:
- корнеальная стафилома;
- дисгенезии переднего сегмента;
- аниридия;
- колобома радужки;
- структурные нарушения зрачка:
- иррегулярный (неравномерный) зрачок глаза;
- иридошизис;
- зрачковые нарушения:
- персистирующая зрачковая мембрана;
- поликория;
- врождённая глаукома:
- первичная врождённая глаукома;
- первичная инфантильная глаукома;
- вторичная глаукома детского возраста.
- Аномалии развития хрусталика или цинновой связки:
- колобома хрусталика;
- врождённая катаракта;
- врождённая афакия;
- бифакия;
- сферофакия;
- лентиконус;
- лентиглобус;
- эктопия хрусталика;
- ретролентальная фиброплазия.
- Аномалии развития заднего сегмента глаза:
- врождённые аномалии стекловидного тела:
- врождённая витреоретинальная дисплазия;
- колобома сосудистой оболочки или сетчатки глаза;
- колобома макулы;
- врождённая витреоретинальная дисплазия:
- недержание пигмента;
- синдром Норри;
- синдром Вагнера;
- врождённая ретинальная аневризма;
- врождённые пороки развития сосудистой оболочки глаза;
- врождённая аномалия диска зрительного нерва:
- изолированная гипоплазия зрительного нерва;
- аплазия зрительного нерва;
- атрофия зрительного нерва
- врождённая элевация диска;
- дисплазия дисков зрительных нервов;
- мегалопапилла;
- колобома диска зрительного нерва;
- ямка диска зрительного нерва;
- синдром косого вхождения диска;
- синдром утреннего сияния;
- друзы диска зрительного нерва;
- анастомозы ретинальных или хориоидальных сосудов;
- колобома сосудистой оболочки или сетчатки глаза;
- ювенильный ретиношизис.
- врождённые аномалии стекловидного тела:
- Аномалии развития век:
- расщелина или колобома века;
- криптофтальм;
- врождённый блефарофимоз;
- врождённый энтропион;
- врождённый эктропион;
- врождённый птоз;
- врождённая ретракция века;
- эпибульбарная хористома;
- анкилоблефарон нитевидный;
- микроблефарон;
- аблефария;
- телекантус;
- эпикантус;
- эпиблефарон.
- Аномалии развития слёзного аппарата:
- аплазия слёзных или слюнных желёз;
- гипоплазия слёзной железы;
- гипертрофия слёзной железы;
- эктопия слёзной железы;
- врождённое дакриоцеле;
- мембрана слёзной точки;
- агенезия слёзных протоков;
- врождённое отсутствие слёзных точек;
- врождённая непроходимость носослёзного протока;
- врождённый стеноз или стриктура слёзного протока;
- аномальные слёзные протоки;
- атрезия клапана Хаснера;
- агенезия клапана Розенмюллера;
- синдром крокодиловых слёз;
- врождённое дакриоцистоцеле;
- врождённая фистула слёзного мешка;
- дивертикул слёзного мешка.
- Аномалии развития глазницы:
- гипертелоризм;
- гипотелоризм;
- врождённая деформация глазницы;
- врождённое увеличение размеров орбиты;
- врождённое уменьшение размеров орбиты;
- врождённая гемангиома орбиты;
- Косоглазие и нарушения подвижности глаз
- врождённый нистагм;
- врождённое косоглазие;
- Аномалии рефракции:
- врождённый астигматизм;
- врождённая миопия;
- врождённая гиперметропия.
- Болезни сосудов сетчатки:
- Врождённые опухоли:
Этиология
Причины врождённых болезней глаз:
- инфекционные заболевания (корь, краснуха, опоясывающий лишай, сифилис, туберкулёз, токсоплазмоз и т. п.), травмы матери во время беременности;
- воздействие радиации, этилового спирта, психоактивных веществ и других тератогенов на плод[2][6];
- внутриутробные дегенеративные процессы (амниотические тяжи);
- резус-несовместимость матери и плода[2];
- недостаточное питание матери (например, дефицит йода или фолиевой кислоты)[1];
- наследственные синдромы (например, синдрома Фрейзера, Патау, Гольденхара, Ваарденбурга, Тричера — Коллинза[2], Леви — Холлистера[7], Алажиля, Аксенфельда-Ригера, иридокорнеальным эндотелиальный синдром[7][8]);
- мутации (известно 246 патологических генов, ответственных за врождённые аномалии глаза: 125 доминантных, 91 рецессивный, и 30 связанных с полом[4]);
- врождённый синдром крокодиловых слёз развивается в результате аномальной иннервации между пятым и седьмым черепными нервами[9].
При наследственных болезнях соединительной ткани (например, синдром Марфана и синдром Маркезани) развивается подвывих хрусталика, кератоконус, голубые склеры, высокая близорукость, отслойка сетчатки и врождённая глаукома. Воздействие вредных факторов на поздних этапах развития глаза приводит к аномалиям хрусталика, сетчатки, зрительного нерва[4].
Патогенез
Аномалии глазного яблока формируются на 2—6 неделе беременности из-за нарушенного погружения глазного пузыря в глазной бокал или дефектов строения глазного пузыря[4]; аномалии век — из-за нарушения закладки глазного яблока и век[2]. Анофтальм, обусловлен недоразвитием переднего мозга, нарушением «отшнуровывания» зрительного нерва или задержкой развития глазного яблока. Кроме глазного яблока может отсутствовать зрительный нерв, хиазма и наружное коленчатое тело[4].
Персистирующая зрачковая мембрана представляет собой зачатки кольцевидных сосудов радужки, сохранившиеся в центре зрачка в результате неполной инволюции сосудистой оболочки хрусталика[7]. Иридошизис развивается в результате отслоения заднего пигментного листка от стромы радужной оболочки[4].
Аномалии хрусталика развиваются на 3—7 неделе беременности: нарушается закладка хрусталика, возникает метаплазия поверхностной эктодермы, нарушаться рассасывание tunica vasculosa lentis и артерии стекловидного тела. Возможны разные типы наследования[10][11][12]. Эктопия хрусталика обусловлена слабостью или недоразвитием цинновых связок[4].
Аномалии слёзного аппарата могут развиваться изолировано в результате нарушения эмбрионального развития закладки слёзного аппарата или в сочетании с другими аномалиями: синдромом Дауна, Рубинштейна — Тейби, Хея — Уэллса, Аперта, расщелиной лица, краниофациальными дисплазиями и многими другими[13]. Врождённая непроходимость носослёзного протока обусловлена непроходимостью клапана Хаснера, костными аномалиями или стенозом носослёзного протока[14].
Врождённая киста стекловидного тела и персистирующая гиалоидная артерия — развиваются в результате нарушения резорбции артерии стекловидного тела[15][16]. Синдром Норри — Х-сцепленная рецессивная форма ретинальной дисплазии, характеризующаяся двусторонней слепотой в раннем детском возрасте вследствие недифференцированной пролиферации сетчатки и гиперплазии стекловидного тела. Болезнь Вагнера — редкая витреоретинальная дистрофия с аутосомно-доминантным типом наследования, характеризующаяся помутнением и сгущением стекловидного тела, тракциями сетчатки, прогрессирующими снижением остроты зрения и сужением поля зрения[16].
Врождённый амавроз Лебера развивается в результате мутации в гене RPE65, из-за которой прекращается синтез ферментов, участвующих в выработке светочувствительного пигмента. Болезнь наследуется по аутосомно-рецессивному типу[4].
Ретинопатия недоношенных развивается на фоне незрелости сосудистой сети к моменту рождения — повышенная концентрация кислорода в крови после родов нарушает рост сосудов по поверхности сетчатки — сосуды врастают в стекловидное тело, замещаются и отслаивают сетчатку[2].
Эпидемиология
Наследственными болезнями страдают 4—6 % населения земного шара, из них 10—15 % имеют болезни глаз. Врождённые и наследственные болезни глаз составляют 71,8 % всех причин слепоты и слабовидения у детей. Среди врождённой патологии глаз чаще выявляется катаракта, миопия, атрофия зрительного нерва, микрофтальм и глаукома. У половины пациентов аномалии глаз сочетаются с аномалиями других органов[3][4].
Распространённость врождённого анофтальма и микрофтальма в мире 1—2,1:10 000 населения; доля среди детских глазных болезней — 0,4 %[2]. Криптофтальм сочетается с агенезией роговицы и хрусталика, синдактилией, пороками развития лица и половых органов. Его распространённость 0,043:10 000 новорождённых и 1,1 на 10 000 мертворождённых[4].
Распространённость колобомы радужной оболочки от 1:6 000 до 4,89:100 000 новорождённых. Часто она сочетается с колобомой цилиарного тела, сосудистой оболочки, сетчатки, зрительного нерва и склеры[6].
Большинство случаев аниридии сочетается с катарактой, эктопией хрусталика, глаукомой, опухолью Вильмса, аномалиями мочеполовой системы, умственной отсталостью или мозжечковой атаксией. Врождённый нистагм может быть связан с другими глазными болезнями (например, пигментная дегенерация сетчатки, амавроз Лебера)[4]
Распространённость эктопии хрусталика 7—10:100 000 населения, врождённого амавроза Лебера — 3:100 000[4].
Персистирующая гиалоидная артерия встречается у 95 % недоношенных и у 3 % здоровых доношенных новорождённых. Острота зрения обычно не страдает[15][16].
Ретинопатия недоношенных — главная причина слепоты у недоношенных детей. Проявляется у 88—95 % детей с массой тела при рождении до 1000 г[2][17].
Распространённость врождённой ямки зрительного нерва 1:11 000 населения. Аномалия обычно выявляется в 30—50 лет. В 45—75 % случаев ямка зрительного нерва осложняется серозной отслойкой сетчатки, 25 % которых разрешаются спонтанно[18][19]. Друзы диска зрительного нерва встречаются у 2 % людей[18]. Распространённость синдрома утреннего сияния 2,6:100 000 населения. Синдром может сочетаться с относительным афферентный зрачковым дефектом, персистирующей гиалоидной артерией, отслойкой сетчатки, кистой цилиарного тела, врождённой катарактой, задним лентиконусом, аниридией, эпиретинальным фиброзом, косоглазием, гемангиомой век, пороками развития средней линии мозга[20][21].
Распространённость гипоплазии зрительного нерва 2,4—17,3:100 000 детей. Аномалия часто сопровождается нистагмом и выпадением участков поля зрения[22].
Диагностика
Большинство врождённых болезней проявляют сразу после рождения или в течение первых 6 месяцев жизни. Для диагностики аномалий строения век, глазного яблока и переднего отрезка глаза достаточно внешнего осмотра — определяются сквозной дефект века (колобома), отсутствие век (аблефария), короткие (микроблефарон) или срощенные (криптофтальм). При врождённом анофтальме конъюнктивальная полость уменьшена, чаще имеет коническую форму[7]. Аномалии слезоотводящих путей проявляются добавочными слёзными точками, положением или отсутствием слёзных точек, слезостоянием и слезотечением, аномалии слёзных желёз — сухостью глаз[7][23]. Симптомы аномалий заднего сегмента, врождённых болезней сетчатки и зрительного нерва проявляются по мере взросления — острота зрения отстаёт от возрастных норм, обнаруживаются трудности в различении цветов, появляются косоглазие и сложности с обучением[2]. Ретинобластома в начале протекает бессимптомно, а когда опухоль достигает значительных размеров зрачок приобретает желтовато-белый рефлекс[4]. Гемангиомы представляют собой красные образования на коже век или конъюнктиве глазного яблока[7].
Молекулярно-генетическое исследование выполняют при подозрении на наследственную патологию или спонтанные мутации[2].
Выполняют:
- визометрию — острота зрения, как правило, снижена (в тяжёлых случаях — до слепоты);
- рефрактометрию — обнаруживаются аномалии рефракции;
- офтальмотонометрию — внутриглазное давление обычно в пределах нормы, при врождённой глаукоме — повышено;
- биомикроскопию за щелевой лампой — исследование позволяет оценить края век, состояние слёзных точек, ресниц, конъюнктиву, роговицу, характер помутнений хрусталика;
- офтальмоскопию — осмотр глазного дна необходим для диагностики болезней заднего сегмента глаза — выявляются очаги дистрофии, аномальный рост сосудов сетчатки, колобомы, отслойки и разрывы сетчатки, участки помутнения стекловидного тела и тракции;
- оптическую когерентную томографию — позволяет детально оценить состояние сетчатки и зрительного нерва;
- ультразвуковое исследование, компьютерную или магнитно-резонансная томографию — исследования помогают оценить состояние глазного яблока и строение орбиты[2][7].
При подозрении на синдромную патологию пациентов консультируют педиатры, неврологи, оториноларингологи, врачи-генетики[2].
Осложнения
Аномалии век осложняются синдромом сухого глаза, язвами и помутнением роговицы[2]; аномалии радужной оболочки, хрусталика и стекловидного тела — аметропиями, амблиопией и косоглазием[7]; аномалии заднего сегмента — разрывом и отслойкой сетчатки, тяжёлыми аметропиями, амблиопией, косоглазием, хориоидальной неоваскуляризацией[17][21][22].
Лечение
Немедикаментозное лечение заключается в протезировании орбиты с первого месяца жизни ребёнка, коррекции аметропий, лечении амблиопии[2].
Медикаментозное лечение направлено на борьбу с инфекционными воспалениями глазной поверхности и синдромом сухого глаза — пациентам назначают антибиотики, увлажняющие капли и гели[2].
При структурных аномалиях основу лечения составляют хирургические вмешательства, направленные на восстановление функции анатомических структур, сохранение или повышение остроты зрения, облегчение социальной адаптации, исправление косметического дефекта, профилактику психологических травм, асимметрии лица, правильный рост конъюнктивальной полости, век и костей орбиты. Выполняют реконструктивные вмешательства на веках и слёзных путях, имплантация искусственных век, радужки и/или хрусталика, антиглаукомные операции, исправление косоглазия[2].
Прогноз
При своевременно начатом лечении аномалий век и хрусталика прогноз благоприятный — большинство аномалий можно исправить хирургически. Для аномалий, затрагивающих сетчатку или зрительный нерв прогноз сомнительный или неблагоприятный[2]. При аниридии прогноз для зрения неблагоприятный — острота зрения большинства больных не превышает 0,3, несмотря на лечение[24].
Диспансерное наблюдение
Больных наблюдают офтальмологи. Длительность и частоту наблюдения подбирают индивидуально.
Профилактика
Профилактические меры включают:
- здоровое питание женщин;
- дополнительный приём витаминов и минералов во время беременности;
- отказ от употребления алкоголя и табака;
- предупреждение инфекционных болезней во время беременности, сахарного диабета и ожирения;
- предупреждение действия токсинов и радиации на организм беременной и плода;
- генетическое консультирование;
- скрининг на маркеры хромосомных аномалий или дефектов нервной трубки;
- скрининг новорождённых[1].
Примечания
Литература
- Офтальмология : национальное руководство / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, и др. — 3-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2024. — 952 с. — ISBN 978-5-9704-8572-9.
- Пилькевич Н. Б. Наследование патологии органов зрения // Загальна патологія та патологічна фізіологія. — 2012. — Т. 7, № 3. — С. 17—25.
- Taylor & Hoyt’s Pediatric ophthalmology and strabismus / Lambert S. R., Lyons C. J.. — 5th edition. — Elsevier, 2017. — ISBN 978-0-7020-6617-7.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |