Рассеянный склероз
Рассе́янный склеро́з (множественный склероз[3]) — хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка проводников головного и спинного мозга. Хотя в разговорной речи «склерозом» часто называют нарушение памяти в пожилом возрасте, название «рассеянный склероз» не имеет отношения ни к старческому «склерозу», ни к рассеянности внимания. «Склероз» в данном случае означает «рубец», а «рассеянный» означает «множественный», поскольку отличительная особенность болезни при патологоанатомическом исследовании — наличие рассеянных по всей центральной нервной системе без определённой локализации очагов склероза[4].
Общие сведения
История
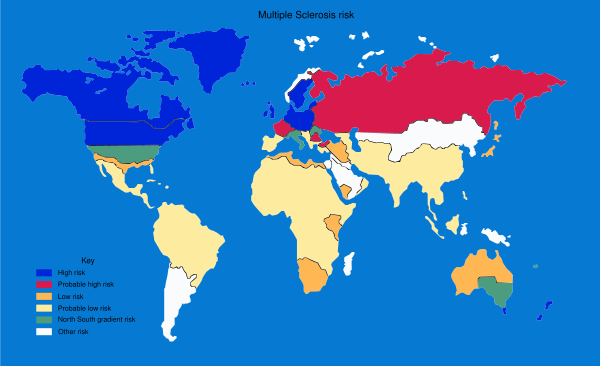
Рассеянный склероз впервые описал в 1868 году Жан-Мартен Шарко[4]. Ранее было принято выделять три зоны, различающиеся по степени заболеваемости рассеянным склерозом (Г. Куртцке, 1964, 1980, 1993):
- Высокого риска — 30 и более случаев на 100 тыс. населения, сюда относятся регионы, расположенные севернее 30-й параллели на всех континентах;
- Среднего риска — от 5 до 29 случаев на 100 тыс. населения;
- Низкого риска — менее 5 случаев на 100 тыс. населения.
Классификация
Этиология
Причина неизвестна. К факторам риска относят полигенную наследственную предрасположенность, неблагоприятные факторы окружающей среды, вирусные инфекции (ретровирусы и вирус Эпштейна — Барр), гиповитаминоз D, курение[5][6].
Патогенез
Предполагают, что неизвестный антиген активирует Th1- и Th17-клетки, которые проникают через гематоэнцефалический барьер и атакуют перекрёстно реагирующие антигены нервной ткани. Патологический процесс в первую очередь затрагивает кору головного мозга, перивентрикулярное и юкстакортикальное белое вещество, зрительные нервы, спинной мозг, мозжечок и мозговые оболочки. Механизм основан на очаговом аутоиммунном воспалении и нейнодегенерации. В результате воспаления повреждается гематоэнцефалический барьер, аксоны, нейроны и синапсы. Во время обострения вокруг мелких вен появляются очаги воспаления (бляшки рассеянного склероза). В области бляшек аксоны теряют миелин и отекают. Во время ремиссии бляшки исчезают, но после многократных обострений они замещаются астроцитарным рубцом. Микроскопически бляшки выглядят как мононуклеарные инфильтраты с манжетами вокруг венул и инфильтрацией вокруг белого вещества. Моноциты и макрофаги стимулируют миграцию Т-лимфоцитов, которые инфильтрируют и повреждают гематоэнцефалический барьер. Микроглия проявляет цитотоксическую активность, которая приводит к высвобождению супероксидных радикалов. В итоге развивается демиелинизации, нейроаксональная дегенерация, потеря синапсов и астроглиоз[6].
Эпидемиология
Распространённость в Португалии 64,4:100 000[7], в Объединённых Арабских Эмиратах — 57—64:100 000[8], в Испании — 80—180:100 000[9], в России — 36—78,5:100 000. Данные отличаются в зависимости от географического положения, состояния экологии и этнического состава регионов — распространённость выше в северных широтах, среди лиц европеоидной расы[10]. Больничная летальность в 2017 году составила 0,5 %, в 2019 году — 0,61 %. На 2020 год зарегистрировано 53 600 случаев инвалидности, связанных с рассеянным склерозом[11].
Рассеянный склероз обычно выявляют в возрасте 15—45 лет. Женщины болеют в 2—3 раза чаще[7][10]. Начало в возрасте до 16 лет регистрируют в 3—5 % случаев. У 95—98 % больных детей рассеянный склероз протекает в ремиттирующей форме, у ≤3 % — в первично-прогрессирующей. Среди взрослых больных на долю ремиттирующей формы приходится 84 % случаев, на долю первично-прогрессирующей — 10—15 %[12].
Диагностика
| Критерий | Клинические признаки | По данным магнитно-резонансной томографии |
|---|---|---|
| Диссеминация в пространстве | 2 и более очага поражения | 1 или более Т2-гиперинтенсивный очаг в 2 из 4 областей: перивентрикулярно, кортикально и/или юкстакортикально, инфратенториально, в спинном мозге |
| Диссеминация во времени | обострение с вовлечением нового участка центральной нервной системы;
продолжительность не менее 24 часов; интервал между атаками не менее 1 месяца |
одновременное выявление симптомных или бессимптомных очагов, накапливающих или ненакапливающих контрастное вещество;
новые Т2-гиперинтенсивные или накапливающие контрастное вещество очаги |
Рассеянный склероз проявляется широким спектром симптомов:
- офтальмологические симптомы (потеря зрения, двоение в глазах, боль при движении глазными яблоками, осциллопсия);
- вестибулярные симптомы (головокружение, нарушение походки)
- бульбарная дисфункция (дизартрия, дисфагия);
- двигательные нарушения (парезы, тремор);
- сенсорные симптомы (потеря чувствительности, парестезии, дизестезии);
- тазовые расстройства (недержание мочи, задержка мочи, императивные позывы, запоры, диарея);
- когнитивные симптомы (нарушение памяти, исполнительных функций, концентрации внимания);
- психиатрические симптомы (депрессия, тревожность);
- симптомы повреждения ствола мозга (слабость лицевых мышц)[6].
При ремиттирующем течении новые или рецидивирующие симптомы развиваются в течение нескольких дней или недель и сохраняются 24—48 часов[6]. Через 10—15 лет наступает инвалидизация. Вторично-прогрессирующее течение часто отмечается после 10-15 лет ремиттирующего течения. При первично-прогрессирующем течении наблюдается миелопатия, снижение когнитивных функций и нарушение зрения[6].
Для оценки выраженности неврологических проявлений используют шкалу состояния функциональных систем Куртцке и расширенную шкалу оценки инвалидизации[5].
Всем пациентам с подозрением на рассеянный склероз назначают:
- клинический анализ крови;
- биохимический анализ крови (концентрация C-реактивного белка, фибриногена, кальция в сыворотке крови);
- исследование концентрации тиреотропного гормона, свободного тироксина, тиреоглобулина и антител к тиреопероксидазе в сыворотке крови;
- клинический анализ мочи;
- определение концентрации иммуноглобулинов M и G к вирусу иммунодефицита человека, вирусу гепатитов B и C;
- определение концентрации антител к антигенам ядра клетки и ДНК[5].
Пациентам выполняют:
- магнитно-резонансную томографию головного и спинного мозга с контрастированием для выявления критериев диссеминации;
- оптическую когерентную томографию и регистрацию зрительных вызванных потенциалов при подозрении на повреждение зрительного нерва[5].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- демиелинизирующие или воспалительные болезни центральной нервной системы (неврит зрительного нерва, болезнь Марбурга, острый рассеянный энцефаломиелит, оптический нейромиелит Девика, синдром Сусака, первичный церебральный васкулит, частичный поперечный миелит);
- воспалительные и аутоиммунные болезни (системная красная волчанка, гранулёматоз Вегенера, саркоидоз, антифосфолипидный синдром, болезнь Бехчета, синдром Шёгрена);
- инфекционные болезни (болезнь Лайма, сифилис, ВИЧ-инфекция, герпес);
- сосудистые болезни (мигрень, артериовенозная фистула, ишемическая оптическая нейропатия, сосудистые мальформации);
- метаболические болезни (гиповитаминоз, болезни щитовидной железы, наследственные атаксии, лейкодистрофия взрослых);
- генетические болезни (митохондриальная цитопатия, болезнь Фабри, болезнь Александера, наследственная спастическая параплегия);
- злокачественные опухоли (глиома, менингиома, метастазы)[6].
Осложнения
Могут развиваться: инвалидность, снижение качества жизни[13].
Лечение
Для лечения обострений используют метилпреднизолон, плазмаферез, нормальный иммуноглобулин человека. В качестве терапии, изменяющей течение рассеянного склероза — интерферон бета-1а, интерферон бета-1b, сампэгинтерферон бета-1а, глатирамера ацетат, терифлуномид, диметилфумарат, кладрибин, дивозилимаб, натализумаб, финголимод, алемтузумаб, окрелизумаб[5][7][8]. После лечения больные проходят комплекс реабилитации с курсами лечебной физкультуры, роботизированной механотерапии и гидрокинезитерапии[5].
Прогноз
Прогноз менее благоприятен при дебюте рассеянного склероза в детском возрасте: болезнь высоко активна примерно у 40 % больных и в 2—3 раза чаще рецидивирует в течение первых 2—5 лет; демиелинизация выражена сильнее; у трети больных нарушаются когнитивные функции в течение первых 2 лет. С другой стороны, у детей медленнее наступает инвалидизация, а восстанавливаются они на 2—4 недели быстрее, чем взрослые. Чем раньше начато лечение, тем больше шансов на благоприятный исход[12].
Диспансерное наблюдение
Больных наблюдают неврологи и специалисты по реабилитации. Частоту визитов назначают индивидуально, но не реже 1 раз в 6 месяцев[5].
Профилактика
Не разработана.
Примечания
Литература
- Capela C., Santos E., Palavra F., et al. Multiple Sclerosis Disease-Modifying Treatment Algorithms: 2025 Positioning of the Portuguese Multiple Sclerosis Study Group // Acta Médica Portuguesa. — 2025-05-06. — Т. 38, вып. 6—7. — С. 414–426. — ISSN 0870-399X 1646-0758, 0870-399X. — doi:10.20344/amp.22380.
- Jacob A., Shatila A. O., Inshasi J., et al. Disease modifying treatment guidelines for multiple sclerosis in the United Arab Emirates // Multiple Sclerosis and Related Disorders. — 2024-08. — Т. 88. — С. 105703. — ISSN 2211-0348. — doi:10.1016/j.msard.2024.105703.
- Meca-Lallana J. E., Martínez Yélamos S., Eichau S., et al. Documento de consenso de la Sociedad Española de Neurología sobre el tratamiento de la esclerosis múltiple y manejo holístico del paciente 2023 // Neurología. — 2024-03. — Т. 39, вып. 2. — С. 196–208. — ISSN 0213-4853. — doi:10.1016/j.nrl.2023.06.001.
Ссылки
- Всероссийское общество неврологов, Национальное общество нейрорадиологов, Медицинская ассоциация врачей и центров рассеянного склероза и других нейроиммунологических заболеваний. Рассеянный склероз. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (3 июля 2025). Дата обращения: 25 июля 2025.