Синдром Толосы — Ханта
Синдро́м Толо́сы — Ха́нта (боле́зненная офтальмоплеги́я, СТХ) — дисфункция черепно-мозговых нервов, проходящих через верхнюю глазничную щель (глазодвигательного, блокового, отводящего и/или первой ветви тройничного), в результате аутоиммунного гранулёматозного воспаления. Проявляется болью в глазнице, лобной, надбровной или височной области, диплопией, косоглазием и ограничением подвижности глазного яблока. Возможны экзофтальм, отёк конъюнктивы, ослабление реакции зрачков на свет. Причина неизвестна. Лечение заключается в приёме иммунодепрессантов. Прогноз благоприятный, но в 10—50 % случаев возникают рецидивы.
Что важно знать
История
Впервые синдром описал испанский невролог Э. С. Толоса в 1954 году. В 1961 году американские нейрохирурги во главе с У. Э. Хантом дополнили описание. В 1966 году Дж. Смит и Д. Таксдал назвали патологию по фамилиям авторов первых описаний. В 2004 году Международное общество по изучению головной боли предложило критерии диагностики синдрома. В 2010 году группа экспертов дополнила критерии согласно результатам мультицентрового исследования. Согласно этим критериям, СТХ стали диагностировать на основании результатов магнитно-резонансной томографии головного мозга или гистологического исследования (гранулёма в области наружной стенки кавернозного синуса или в проекции верхней глазничной щели)[1].
Синдром верхней глазничной щели считали синонимом СТХ[2]. В МКБ-11 синдром верхней глазничной щели отнесён к группе «9C81.Y Паралич другого уточнённого глазодвигательного нерва»[3], а СТХ — к группе «8A85 Группа расстройств, характеризующихся головной и/или лицевой болью, по-разному проявляющихся как невралгия или боль нейропатического или центрального происхождения»[4].
Этиология
Этиология не установлена. Предполагают, что вирусные, бактериальные инфекции, стресс или гиперинсоляция запускают аутоиммунное воспаление[1].
Патогенез
Ведущая роль в патогенезе принадлежит аутоиммунным механизмам. Развивается локальное гранулёматозное воспаление в области наружной стенки кавернозного синуса, инфра- или супраклиновидных отделов внутренней сонной артерии. Гуморальный механизм заключается в образовании большого количества антинейтрофильных цитоплазматических антител против протеиназы-3, миелопероксидазы и мембранного белка, связывающего эндотоксины. Предполагают, что антитела активируют циркулирующие в крови нейтрофилы для повреждения наружной стенки кавернозного синуса. Важную роль играет клеточный механизм, что подтверждается образованием гранулём, содержащих преимущественно Т-лимфоциты, плазматические клетки и макрофаги. В области воспаления повышена активность эндотелиальных клеток кровеносных сосудов и провоспалительных цитокинов, что говорит о хроническом течении. В результате в области наружной стенки кавернозного синуса образуются гранулёмы диаметром 1—6 мм. Гранулёмы сдавливают или раздражают черепно-мозговые нервы и кровеносные сосуды, вызывают сужение внутренней сонной артерии. Встречаются описания случаев некроза в области наружной стенки кавернозного синуса[1]. Клинические проявления СТХ обусловлены сдавлением глазодвигательного, блокового, отводящего нервов или первой ветви тройничного нерва[5].
Эпидемиология
Распространённость 1—2 случая на 1 млн населения. Связь с географией и расовой принадлежностью неизвестна[1]. СТХ одинаково часто встречается у мужчин и женщин, максимальное число случаев приходится на 40—60 лет, до 70 % пациентов — лица пожилого и старческого возраста. Реже всего СТХ возникает в течение первых 20 лет жизни[2].
Диагностика
Диагностические критерии по Международной классификации головной боли, 3-е изд., 2018.
- А. Односторонняя боль в глазнице или вокруг глаза, отвечающая критерию С.
- В. Выполняются оба условия:
- результаты магнитно-резонансной томографии или гистологического исследования подтверждают гранулёматозное воспаление в области кавернозного синуса, верхней глазничной щели или глазницы;
- поражение одного или нескольких черепно-мозговых нервов (глазодвигательного, блокового, отводящего).
- С. Причинно-следственная связь должна быть подтверждена двумя признаками:
- головная боль располагается на стороне гранулёматозного воспаления;
- головная боль появилась менее чем за 2 недели до поражения глазодвигательного, блокового и/или отводящего нервов или развивалась одновременно с поражением нервов.
- D. Не соответствует другому диагнозу Международной классификации головной боли[5].
СТХ протекает остро или подостро. Начинается обычно с боли в глазнице, лобной, надбровной или височной области. Через несколько дней (реже одновременно) присоединяются диплопия, косоглазие и ограничение подвижности глазного яблока. Примерно у 25 % больных поражаются все нервы, проходящие через верхнюю глазничную щель — развивается тотальная офтальмоплегия. Возможны экзофтальм и отёк конъюнктивы. Симптомы могут прогрессировать несколько недель. Затем наступает спонтанная ремиссия, а через несколько месяцев или лет — рецидив[2].
Боль сильная (до 9 баллов по визуально-аналоговой шкале). Нестероидные противовоспалительные средства не облегчают боль. Глазодвигательный нерв поражается в 71 % случаев: паралич возникает в 16 %, парез — в 55 % случаев. У трети пациентов ослабляется реакция зрачков на свет. Дисфункция отводящего нерва возникает у 55 % пациентов, блокового нерва — у 26 %. Средний интервал между началом боли и дисфункцией глазодвигательного нерва — 8 дней, у каждого десятого пациента — 16—30 дней. Диагностические критерии Международной классификации головной боли 3-го изд. сопряжены с 40 % вероятностью ложноотрицательного или ложноположительного результата[5].
Не применяют.
- Визометрия. Острота зрения не изменена.
- Офтальмотонометрия. Внутриглазное давление в пределах нормы.
- Офтальмоскопия. Глазное дно не изменено[6].
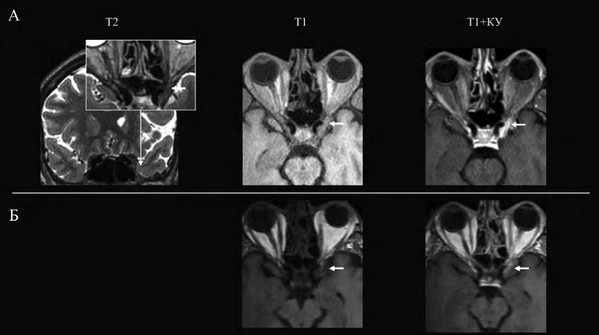
- Магнитно-резонансная томография. Характерны увеличение и выпуклость твёрдой мозговой оболочки; патологическая ткань, накапливающая контрастное вещество; локальное сужение кавернозного сегмента внутренней сонной артерии. Возможно распространение процесса на ипсилатеральную верхушку орбиты, клиновидный синус или среднюю черепную ямку[5].
Дифференциальная диагностика
- Опухоли кавернозного синуса, аденома гипофиза, хондросаркома, ювенильная назофарингеальная ангиофиброма, назофарингеальная карцинома, рабдомиосаркома и другие новообразования окружающих тканей; лимфома, множественная миелома, гистиоцитоз, метастазы.
- Сосудистые заболевания: аневризма внутренней сонной артерии, каротидно-кавернозное соустье, тромбоз кавернозного синуса.
- Инфекционные воспаления: синусит, туберкулёз, актиномикоз.
- Неинфекционные воспаления: саркоидоз, IgG4-заболевания, гигантоклеточный артериит, гранулёматоз Вегенера[5].
Осложнения
- Аберрантная регенерация черепных нервов[6]
Лечение
Лечение заключается в иммуносупрессивной терапии глюкокортикоидами или цитостатическими препаратами[7].
Прогноз
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.