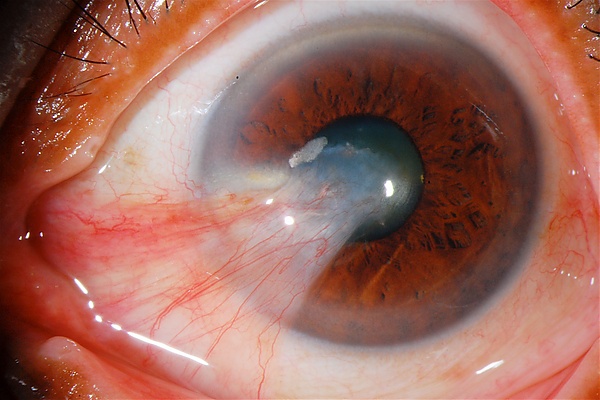
Доброкачественные опухоли конъюнктивы
Доброкаче́ственные о́пухоли конъюнкти́вы — новообразования слизистой оболочки глазного яблока с низкой митотической активностью, медленным неинвазивным ростом и отсутствием метастатического потенциала. Группа включает опухолеподобные поражения (кисты, птеригиум, пиогенная гранулёма), эпителиальные (папилломы, онкоцитомы) и меланоцитарные неоплазии (невусы). Причины: хронические воспаления, хирургические вмешательства, папилломавирусы, ультрафиолетовое излучение и другие факторы. К общим симптомам относят дискомфорт в глазу, слезотечение, кровоточивость образования. Лечение заключается в хирургическом иссечении опухоли. Прогноз благоприятный[1][2].
Классификация
- Опухолеподобные поражения и хористомы конъюнктивы:
- кисты конъюнктивы и слёзного мясца:
- эпителиальная конъюнктивальная инклюзионная киста;
- реактивные, эпителиальные и дегенеративные поражения конъюнктивы:
- реактивная эпителиальная гиперплазия конъюнктивы;
- папиллярный и фолликулярный конъюнктивит;
- птеригиум и пингвекула;
- хористомы конъюнктивы:
- эпибульбарная хористома (дермоидная, дермолипома, сложная хористома);
- эпибульбарная костная хористома;
- кисты конъюнктивы и слёзного мясца:
- эпителиальные опухоли конъюнктивы:
- доброкачественные эпителиальные опухоли конъюнктивы:
- плоскоклеточная папиллома конъюнктивы (8052/0);
- онкоцитома конъюнктивы (8290/0);
- наследственный доброкачественный внутриэпителиальный дискератоз;
- доброкачественные эпителиальные опухоли конъюнктивы:
- меланоцитарные опухоли конъюнктивы:
- доброкачественные меланоцитарные опухоли конъюнктивы:
- доброкачественный эпителиальный меланоз конъюнктивы;
- соединительные, сложные и субэпителиальные конъюнктивальные невусы (8740/0, 8760/0, 8750/0);
- воспалённый ювенильный конъюнктивальный невус (8770/0);
- синий невус конъюнктивы (8780/0);
- WNT-активированная глубоко проникающая плексиформная меланоцитома (невус);
- комбинированный невус конъюнктивы[3].
- доброкачественные меланоцитарные опухоли конъюнктивы:
- 2F36.Z доброкачественное новообразование глаза или его придатков неуточнённое:
- невус конъюнктивы;
- папиллома конъюнктивы;
- 9A61.3 рубцы конъюнктивы (включая пиогенную гранулёму);
- LA14.06 эпибульбарная хористома[4].
Этиология
Причинами кист конъюнктивы и слёзного мясца могут быть хирургические вмешательства, травмы, инородные тела, хронические воспаления, паразиты, весенний кератоконъюнктивит[2][5]. Папилломы ассоциированы с инфицированием папилломавирусом 6, 11, 16 или 18; плоскоклеточный рак с ультрафиолетовым излучением[1][2].
Патогенез
Дермоидные кисты выстланы многослойным плоским эпителием, содержат придатки кожи. Инклюзионные кисты выстланы 1—2 слоями клеток неороговевающего эпителия, содержат прозрачную жидкость, клеточный детрит бокаловидные клетки или апокринные выступы, напоминающие апокринные потовые железы[2][5].
Псевдоэпителиоматозная гиперплазия — пролиферация эпителия на фоне хронического воспаления пингвекулы, птеригиума или в месте внедрения инородного тела. Кератоакантома — вариант гиперплазии с быстрым ростом и гиперкератозом. Внешне похожа на лейкоплакию или студенистый очаг; гистологически характеризуется массивным акантозом, кератинизацией и паракератозом. Может спонтанно регрессировать[2].
Хористомы — пролиферация нормальной зрелой ткани в аномальном месте. Гистологическая структура хористом схожа. Образование состоит из кератинизированного эпителия, придатков кожи и плотных косо расположенных пучков коллагена. В дермолипомах жировая ткань расположена под плотным слоем коллагена. Сложные хористомы могут содержать ткань слёзной железы, хрящ, кость или нервную ткань. Опухоль может поражать роговицу и склеру[1].
Пиогенная гранулёма — фиброваскулярная пролиферация в ответ на повреждение конъюнктивы во время хирургического вмешательства, травмы или попадания инородного тела. Образование состоит из грануляционной ткани, воспалительных клеток и мелких кровеносных сосудов[6].
Папилломы на ножке представлены пальцеобразными выростами плоского эпителия с центральным фиброваскулярным ядром и ороговевшей поверхностью. В ткани могут присутствовать малое количество бокаловидных клеток, нейтрофилы, воспалительная инфильтрация. Сидячая папиллома имеет широкое основание, слабовыраженные пальцеобразные выросты, гиперплазированный эпителий. Между клетками определяются фиброваскулярные ядра. Папилломы редко подвергаются злокачественной трансформации[1].
Онкоцитомы характерны для конъюнктивы слёзного мясца. Опухоль состоит из плотных скоплений и тяжей полигональных клеток с мелкозернистой ацидофильной цитоплазмой и округлыми парацентральными ядрами, обычно с одним выраженным ядрышком. Может быть солидным или кистозным[2][7].
Наследственный доброкачественный внутриэпителиальный дискератоз представлен акантозом и дискератозом эпителия, многослойной паракератотической мантией с пикнотическими ядрами. Средний и поверхностный слои мантии содержат крупные плоские клетки и дискератотические клетки без атипии. Незрелые дискератотические клетки содержат везикулярные тела; под эпителием расположен лимфоидный инфильтрат. Зрелые дискератотические клетки заполнены плотно упакованными тонофиламентами, лишены клеточных интердигитаций и десмосом[8].
Меланоцитарные опухоли образуются в результате разрастания меланоцитов в базальном слое конъюнктивального эпителия. Это плоское окрашивание конъюнктивы или слегка приподнятые образования с нерегулярной пигментацией из-за гнёздного скопления меланоцитов. Невусы могут быть юнкциональными, сложными или глубокими интрастромальными; могут содержать прозрачные кисты. Ювенильные невусы могут содержать питающие сосуды. При сочетании типичных невусных клеток и клеток голубого невуса образуется смешанный невус[2][9].
Глубокопроникаюшая плексиформная меланоцитома конъюнктивы — генетически детерминированное образование, связанное с сигнальным путём Wnt, который принимает участие в росте клеток, мобильности и дифференцировке во время эмбрионального развития. Клинически опухоль одновременно напоминает пигментный невус, голубой невус и меланому. На гистологических срезах представлена треугольным невусным образованием с вершиной в строме конъюнктивы. Степень клеточной атипии и митотическая активность низкие[2].
Эпидемиология
Общая распространённость доброкачественных новообразований конъюнктивы неизвестна. Все опухоли конъюнктивы занимают второе место после опухолей век[10]; на доброкачественные приходится 80 %[2]. В Нижегородской области на 2019 год доля эпителиальных опухолей конъюнктивы составила 4 %, доля меланоцитарных опухолей — 3,69 %. Наследственный доброкачественный интраэпителиальный дискератоз встречается в популяциях с высокой частотой близкородственных браков, не склонен к озлокачествлению[2].
Наиболее частые опухоли — птеригиум, невус, внутриэпителиальная неоплазия конъюнктивы, эпителиальные опухоли (особенно плоскоклеточная папиллома[1])[11]. Распространённость птеригиума примерно 10 %[2]. Предполагаемая заболеваемость внутриэпителиальной неоплазией конъюнктивы составляет 17—20 случаев на 1 млн человеко-лет. По данным статистики, заболеваемость в Великобритании 0,53 случая на 1 млн человек в год (конъюнктивальная интраэпителиальная неоплазия — 0,43 случая, плоскоклеточный рак — 0,08 случая). В северных широтах опухоль чаще встречается у пожилых мужчин, вблизи экватора мужчины и женщины заболевают одинаково часто и в более молодом возрасте[11]. Плоскоклеточная папиллома чаще встречается до 35 лет[1]. Среди всех удалённых опухолей конъюнктивы меланоцитарные образования составляют 53 %. Смешанные невусы составляют 20—24 % от всех невусов[2].
Диагностика
Большинство доброкачественных опухолей приводят только к косметическим недостаткам. Однако по мере роста образований могут появиться дискомфорт, слезотечение, жжение, боль, изменение цвета, кровоточивость, воспаление или изъязвление. Птеригиум может нарушать зрение[1][2].
Хористомы конъюнктивы обычно обнаруживают у подростков как флюктуирующее бледно-жёлтое выпячивание. Эпибульбарная костная хористома имеет плотную костную консистенцию и может быть фиксирована к склере[2]. Эпибульбарные дермоиды — плотные, куполообразные, бело-жёлтые узелки в области лимба. Дермоиды встречаются изолированно или в составе синдромов (например, синдром Гольденхара, нейрокожный синдром). Дермолипомы содержат жировую ткань, поэтому они мягкие и жёлтые. Встречаются изолированно или в составе синдрома линейного сального невуса или глазо-ушно-позвоночной дисгенезии[1].
Пиогенная гранулёма — быстрорастущее тёмно-розовое мясистое образование на конъюнктиве, которое появляется через несколько недель после удаления халязиона, операции по устранению косоглазия или энуклеации глазного яблока[6].
Папилломы бывают сидячими (с широким основанием и плоской поверхностью) или на ножке (с пальцевидными выростами). Обычно они одиночные и бессимптомные, характерная локализация — перилимбальная конъюнктива, свод конъюнктивального мешка и слёзное мясцо. Крупные образования могут вызывать раздражение, мешать смыканию век, распространяться на роговицу[6].
Наследственный доброкачественный внутриэпителиальный дискератоз развивается у детей в возрасте до 10 лет. Представлен плотными V-образными бляшками на перилимбальной конъюнктиве в пределах глазной щели. Бляшки серо-белые, приподняты над окружающей тканью, воспалены[8].
Конституциональный меланоз характерен для людей с тёмной кожей. Проявляется плоской пигментацией конъюнктивы вокруг лимба. Иногда окрашиваются конъюнктивальные своды и конъюнктива век. Малигнизация не характерна[2].
Первичный приобретённый меланоз конъюнктивы развивается в среднем возрасте у людей со светлой кожей, обычно на одном глазу. Пигментация диффузная коричневая, изменчивая[2].
Для отграниченного невуса характерно наличие кист, чёткие границы, приподнятость над окружающей тканью. Невусы могут присутствовать при рождении или появляться в течение всей жизни. Пигментация вариабельна и может усиливаться. Ювенильный невус появляется в подростковом возрасте в виде ярко-розового слегка выступающего узелка (обычно у лимба) с кистами и сосудами. Часто связан с аллергическими болезнями. Голубой невус конъюнктивы — редкая врождённая пигментация бульбарной конъюнктивы. Крайне редко озлокачествляется[2].
Цитологическое или гистологическое исследование удалённой опухоли выполняют, чтобы исключить злокачественное образование[2].
Для дифференциальной диагностики выполняют офтальмологическое обследование, включающее:
- визометрию — некоторые образования могут влиять на остроту зрения (например, птеригиум);
- биомикроскопию за щелевой лампой — исследование позволяет, не удаляя опухоль, оценить структуру, цвет и размер образования, состояние окружающей ткани;
- офтальмоскопию — позволяет исключить проникновение опухоли в полость глазного яблока;
- оптическую когерентную томографию — помогает оценить внутреннюю структуру опухоли и окружающей ткани;
- ультразвуковую биомикроскопию — позволяет измерить опухоль, получить полную характеристику структуры, оценить вовлечённость угла передней камеры, цилиарного тела, определить глубину проникновения опухоли в склеру;
- компьютерную или магнитно-резонансную томографию — выполняют при подозрении на злокачественное образование[2].
Дифференциальная диагностика
Осложнения
В зависимости от типа опухоли возможны:
Лечение
Доброкачественные опухоли удаляют традиционными, радиоволновыми, электрическими или лазерными хирургическими методами[2]. Однако можно ограничиться наблюдением, если образования не вызывают эстетических проблем, раздражения, воспаления или слезотечения. Показаниями к удалению служат рост, изменение цвета или частая травматизация опухоли[12].
Прогноз
При своевременном лечении прогноз благоприятный[2][12]. Риск малигнизации невусов конъюнктивы 3—25 %: 20 % меланом развиваются из невусов, в 75 % — из первичного меланоза и 5 % возникают de novo[9]. Риск перерождения первичного приобретённого меланоза в меланому составляет 50 %, если обнаружены атипичные меланоциты[2].
Диспансерное наблюдение
Больных наблюдают офтальмологи по общему графику диспансеризации[2].
Профилактика
Не разработана.
Примечания
Литература
- Ассоциация врачей-офтальмологов. Доброкачественные опухоли век и конъюнктивы. — Ассоциация врачей-офтальмологов, 2024. — 35 с.
- American Academy of Ophthalmology. 2024–2025 Basic and Clinical Science Course. Section 4 Ophthalmic Pathology and Intraocular Tumors. — American Academy of Ophthalmology, 2024. — 444 с.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |