Выпадение стекловидного тела
Выпаде́ние стеклови́дного тела (прола́пс стеклови́дного те́ла) — выход стекловидного тела в переднюю камеру или на поверхность глазного яблока. Причины: разрыв задней капсулы, слабость или повреждение связочного аппарата хрусталика во время офтальмологических операций или травм глазного яблока. Симптомы: боль в глазу, затуманивание зрения, зуд или ощущение инородного тела, выделение жидкости из раны. Осложнения: кистозный макулярный отёк, эндофтальмит, буллёзная кератопатия и др. Лечение: антибиотики, хирургическое удаление ущемлённых волокон или лазерный витреолизис. Прогноз зависит о течения макулярного отёка, но после лечения зрение обычно улучшается; нелеченые случаи могут привести к потере глаза.
История
В октябре 1970 года американские офтальмологи Р. С. Руис и В. У. Титерс впервые описали 11 случаев выпадения стекловидного тела после удаления катаракты. Позднее появились сообщения о выпадениях после проникающей кератопластики, дисцизии задней капсулы и радиальной кератотомии, витрэктомии, интравитреальной инъекции[1].
Этиология
- Хирургия катаракты
- Интравитреальная инъекция
- Витрэктомия pars plana[2]
- Сквозная кератопластика
- Субтеноновая инъекция
- Хирургия косоглазия[1]
- Разрыв задней капсулы хрусталика у пациентов с артифакией[3]
- Травматический разрыв или проникающее ранение глазного яблока[4]
- Лазерная дисцизия задней капсулы хрусталика[5]
- Эндоскопическая циклофотокоагуляция
- Фильтрационная хирургия глаукомы[6]
Факторы риска: возраст младше 40 лет, глубоко посаженные глаза, узкие глазные щели и выпадение стекловидного тела в анамнезе[7], афакия, подвывих или вывих хрусталика, слабость связочного аппарата хрусталика, вызванная прошлыми операциями, миопией высокой степени, увеитом, псевдоэксфолиативным синдромом, системными заболеваниями соединительной ткани[6].
Патогенез
Стекловидное тело выпадает в переднюю камеру или на поверхность глазного яблока через роговичную или склеральную рану, полученную во время операции или травмы. Внутренняя поверхность роговичной раны заживает медленнее, а неправильно наложенные швы могут стать причиной распада раны. Однако и герметичные края раны могут сморщиваться, что провоцирует прорезывание швов и некроз тканей внутри швов. Когда рана открывается из передней камеры вытекает водянистая влага, которая может увлекать волокна стекловидного тела, выпавшие в переднюю камеру. Выпавший пучок волокон ущемляется в ране, возникает натяжение стекловидного тела, которое передаётся в заднюю камеру и провоцирует макулярный отёк[2].
Во время удаления катаракты задняя капсула хрусталика отделяет стекловидное тело от инструментов. Если задняя капсула разрывается, инструменты начинают контактировать со стекловидным телом, натягивать его волокна, что провоцирует разрыв и отслойку сетчатки[8].
Во время дисцизии задней капсулы хрусталика лазерная энергия может разорвать гиалоидную мембрану и разжижить стекловидное тело, что приведёт к его выпадению в переднюю камеру. Отверстие в задней капсуле хрусталика провоцирует аномальный ток водянистой влаги, создавая водянистый карман, толкающий интраокулярную линзу и радужку вперёд — развивается зрачковый блок угла передней камеры[5].
Механизм выпадения стекловидного тела в ходе эндоскопической циклофотокоагуляции и фильтрационной хирургии глаукомы заключается в повреждении цинновых связок[6].
Эпидемиология
Частота выпадения стекловидного тела во время операции зависит от опыта хирурга и сопутствующих глазных болезней: 0,5 % в ходе фильтрационных операций при глаукоме[6], 1,4-8 % в ходе операций по удалению катаракты. Выпадение в переднюю камеру возможно через 3 месяца после удаления катаракты у пациентов с интраоперационным разрывом задней капсулы или в ходе капсулотомии[7][8].
Диагностика
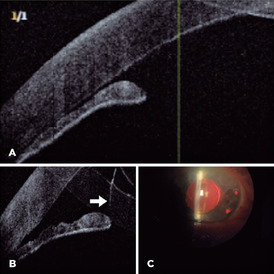
Пациенты жалуются на затуманенность зрения, снижения остроты зрения, вспышки[7], боль в глазу, зуд или ощущение инородного тела, поток тёплой жидкости. Во время осмотра можно увидеть слизистое нитевидное вещество, выступающее из раны, помутнение роговицы, покраснение глаза, гипопион[2].
При подозрении на эндофтальмит волокна стекловидного тела или водянистую влагу направляют на микробиологическое исследование для определения возбудителя и его чувствительности к антибиотикам[2].
В ходе биомикроскопии за щелевой лампой подтверждается ущемление стекловидного тела в роговичной или склеральной ране, видны некроз пучка стекловидного тела, смещённый и деформированный зрачок, волокна стекловидного тела в передней камере, декомпенсация роговицы, положительный тест Зейделя, гипопион. Прикосновение к выпавшему пучку передаётся радужке. При тесте Зейделя флуоресцеиновую полоску помещают на область раны и наблюдают за поведением красителя через кобальтовый светофильтр — эффект водопада и разбавление красителя указывают на открытую рану, из которой сочится водянистая влага[2].
Дифференциальная диагностика
- Эндофтальмит
- Внутриглазное инородное тело
- Пролапс радужной оболочки[2]
Осложнения
- Закрытоугольная глаукома (зрачковый блок)[5]
- Буллёзная кератопатия
- Кистозный макулярный отёк
- Увеит
- Отслойка сетчатки[7]
- Супрахориоидальное кровоизлияние
- Неэффективность антиглаукомной операции[6]
- Эндофтальмит[1]
Лечение
Прогноз
При своевременном лечении прогноз благоприятный — острота зрения повышается, внутриглазное давление нормализуется[7]. Нелеченые случаи могут привести к потере глаза из-за эндофтальмита или отслойки сетчатки[1].
Диспансерное наблюдение
Пациентов осматривают на 1—2 день после операции, затем — индивидуально[1].
Профилактика
Для планирования мер профилактики важно оценивать консистенцию стекловидного тела перед операцией[9].
Во время замены хрусталика интраокулярную линзу стараются размещать в капсульном мешке — этот подход связан с низкой вероятностью выпадения стекловидного тела, задняя капсула препятствует движению стекловидного тела. Капсулотомическое отверстие не должно превышать 5 мм[5].
В ходе трабекулэктомии переднюю камеру стабилизируют с помощью поддерживающих устройств или инъекций вискоэластика. Они смягчают внезапное падение внутриглазного давления и минимизируют градиент давления. В качестве альтернативы трабекулэктомии рассматривают имплантацию дренажных устройств[6].