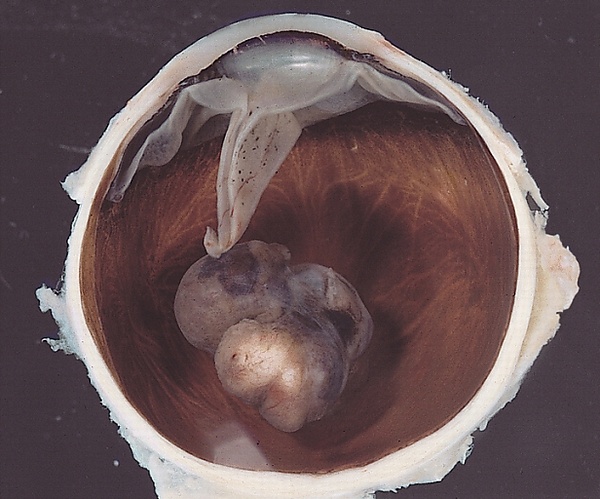
Внутриглазные опухоли
Внутриглазны́е о́пухоли — доброкачественные и злокачественные новообразования сосудистой оболочки глазного яблока и сетчатки, которые могут привести к потере зрения, глаза и/или к смерти. К этой группе относят невусы, гемангиомы, лейомиомы, ретинобластомы, меланомы и другие опухоли[1].
Общие сведения
| Внутриглазные опухоли | |
|---|---|
| МКБ-11 | 2D02, 2D05, 2D06, 2D06, 2F36.0, 2F36.1 и 2F36.2 |
| МКБ-10 | C69.2-C69.4 и D31.2-D31.4 |
Классификация
- Меланоцитарные опухоли:
- эпителиальные опухоли:
- миогенные опухоли:
- лейомиома;
- сосудистые опухоли:
- гемангиома хориоидеи;
- гемангиома сетчатки:
- артериовенозные мальформации сетчатки;
- ретинальная гемангиобластома;
- вазопролиферативные опухоли сетчатки;
- ретинобластома:
- поражение глаз при системных злокачественных новообразованиях:
Этиология
Факторы риска внутриглазных опухолей: искусственное ультрафиолетовое излучение (предполагают роль естественного ультрафиолетового излучения), наследственная предрасположенность[1][2]. Сосудистые опухоли могут быть связаны с синдромами Стерджа — Вебера, Уайберна — Мейсона и Гиппеля — Линдау[2]. Причинами увеальной меланомы могут быть мутации в генах GNAQ, GNA11, CYSLTR2, PLCB4, PLCB3, EIF1AX, SF3B1, SRSF2, BAP1, BRAF, NRAS, KIT[3]. Ретинобластома развивается в результате мутации в гене RB1[4].
Патогенез
Меланоцитарные опухоли развиваются из меланоцитов радужной оболочки, цилиарного тела или хориоидеи. Злокачественные меланоцитарные новообразования обычно метастазируют гематогенным путём[2].
Невус — доброкачественная опухоль, содержащая большое количество специализированных меланоцитов. Это плоские или слегка приподнятые над окружающими тканями пигментированные пятна. Цвет варьирует от серого до коричневого. Встречаются беспигментные невусы[2].
Увеальная меланома возникает в результате злокачественной трансформации меланоцитов под действием ультрафиолетового излучения или генетической предрасположенности. Прорастая в строму радужной оболочки и угол передней камеры, меланома приводит к деформации зрачка, сморщиванию радужной оболочки, смещению и помутнению хрусталика, повышению внутриглазного давления[3].
Меланоцитомы — доброкачественные образования, состоящие из крупных, многоугольных меланоцитарных клеток с небольшими, невыраженными ядрами и обильной цитоплазмой, заполненной крупными гранулами меланина. Меланоцитарные клетки радужной оболочки могут распространяться в угол передней камеры и перекрывать отток внутриглазной жидкости. Меланоцитомы цилиарного тела могут распространяться вдоль эмиссарных вен на конъюнктиву[2].
Аденомы эпителия цилиарного тела или пигментного эпителия сетчатки — это доброкачественная гиперплазия, которая обычно развивается в ответ на травму, воспаление или другие повреждения глаза. Иногда аденомы достигают больших размеров, поэтому могут быть похожи на меланому. Для аденокарциномы пигментного эпителия сетчатки характерны питающие сосуды, желтоватые экссудаты и низкий метастатический потенциал[2].
Сосудистые опухоли — это доброкачественные образования и сосудистые аномалии сетчатки или сосудистой оболочки. Они не обладают злокачественным потенциалом, но могут способствовать развитию глазных болезней, приводящих к необратимой потере зрения. К таким опухолям относят гемангиомы, артериовенозные мальформации и вазопролиферативные опухоли сетчатки[2].
Прорастание опухоли в глазное яблоко наблюдают при плоскоклеточном раке конъюнктивы, меланоме конъюнктивы и базальноклеточном раке века. Чаще прорастают агрессивные варианты плоскоклеточного рака: мукоэпидермоидный, аденоидный и веретеноклеточный рак. Эти опухоли обычно несколько раз рецидивируют, прежде чем проникнуть в глазное яблоко[2].
Эпидемиология
Новообразования радужной оболочки составляют 15—17 % внутриглазных опухолей; 83 % опухолей радужки — доброкачественные. Распространённость хориоидальных невусов среди людей европеоидной расы 8 %. Врождённый глазной меланоцитоз сопряжён с пожизненным риском развития увеальной меланомы 1:400 и повышенным риском развития глаукомы[2]. Распространённость капиллярной гемангиомы сетчатки 1 случай на 85 000 человек; у 20 % больных отягощён семейный анамнез.
Меланома — самая частая злокачественная опухоль глаза. На долю увеальных меланом приходится около 95 % меланом глаза[3]. Меланомы радужной оболочки составляют 3—5 % всех увеальных меланом[2]. Распространённость в мире составляет 6 случаев на 1 млн человек. Риск развития увеальной меланомы повышен у лиц со светлой кожей, голубым или серым цветом радужной оболочки, у пациентов с диспластическими невусами или окулодермальным меланозом (например, в США 97,8 % случаев регистрируют у людей с белой кожей)[3].
Распространённость ретинобластомы в мире 1 случай на 15 000—22 000 живорождённых; доля среди злокачественных опухолей у детей — 2,5—4,5 % и среди всех злокачественных опухолей глаза — 90—95 %[4].
Из метастатических опухолей в глазном яблоке чаще всего встречаются карциномы, лимфомы и лейкемии. Метастазы обычно проникают в глазное яблоко гематогенным путём, поэтому они обычно локализуются в хориоидее[2]; в радужной оболочке — менее 10 % метастазов. У женщин до 47 % метастазов в радужной оболочке связаны с раком молочной железы, у мужчин до 25 % случаев — с раком лёгкого[1].
Диагностика
Невусы не растут, не вызывают симптомов и обнаруживаются на радужной оболочке, цилиарном теле или глазном дне случайно во время осмотра по другим причинам. Образования могут быть плоскими, узловатыми, одиночными, множественными, распространяться на сектор или на всю радужную оболочку, выворачивать радужную оболочку и вызывать секторальное помутнение хрусталика. Меланоцитомы внешне похожи на невусы, однако способны вызывать офтальмогипертензию, прорастать в конъюнктиву и малигнизироваться[2].
Простая гамартома — чётко отграниченное, пигментированное трансретинальное образование до 1 мм в диаметре, расположенное у центра макулы. Комбинированная гамартома обычно появляется у диска зрительного нерва. Она приподнята над поверхностью сетчатки, имеет витреоретинальные тракции и извитые сосуды[2].
Сосудистые опухоли, расположенные в центре глазного дна, проявляются снижением остроты зрения, дисфотопсиями и метаморфопсиями. Опухоли хориоидеи при осмотре выглядят как куполообразные возвышения на глазном дне, которые бывает сложно увидеть. Со временем сетчатка над образованием дистрофически изменяется и отслаивается по мере накопления экссудата. Опухоли сетчатки выглядят как клубки сосудов или грозди винограда. Они могут стать причиной внутриглазных кровоизлияний или экссудативной отслойки сетчатки[2].
Аденомы пигментного эпителия сетчатки — овальные, глубоко пигментированные опухоли. Они редко увеличиваются или малигнизируются[2].
Для меланомы радужной оболочки характерны: рост до большого размера, неровная поверхность, выворот сосудистой оболочки, внутриопухолевая васкуляризация, секторальная катаракта, вторичная глаукома, врастание в дилататор зрачка, метастазирование в строму радужной оболочки и угол передней камеры, распространение за пределы глазного яблока[2][3]. Меланома цилиарного тела растёт медленно, поэтому долго не вызывает симптомов и остаётся незамеченной. По мере роста смещается и мутнеет хрусталик, изменяется форма зрачка, повышается внутриглазное давление, снижается острота зрения. В проекции опухоли расширяются эписклеральные сосуды. Возможна неоваскуляризация радужной оболочки[3]. Меланома хориоидеи на начальной стадии выглядит как округлый, слегка проминирующий очаг серо-зелёного или жёлто-коричневого цвета с нечёткими, неровными границами. На поверхности очага откладывается оранжевый пигмент. Позднее очаг темнеет, отслаивается сетчатка, нарушается зрение[3].
Ретинобластома часто протекает бессимптомно, пока не распространится на центральную часть сетчатки. В этих случаях появляется лейкокория (белое свечение зрачка), снижается острота зрения, развивается косоглазие. К поздним проявлениям относят стойкое расширение зрачка и отсутствие реакции зрачка на свет, неоваскуляризацию радужной оболочки, кровоизлияние в стекловидное тело, отслойку сетчатки, повышение внутриглазного давления[4].
- биохимический анализ крови — больным меланомой и ретинобластомой определяют концентрацию общего билирубина, активность щелочной фосфатазы, гамма-глутамилтрансферазы, аспартатаминотрансферазы, аланинаминотрансферазы, лактатдегидрогеназы в сыворотке крови;
- гистологическое исследование — в сложных диагностических случаях;
- молекулярно-генетическое исследование[3][4].
Выполняют полное офтальмологическое обследование, включающее:
- визометрию;
- офтальмотонометрию;
- биомикроскопию за щелевой лампой;
- гониоскопию;
- офтальмоскопию;
- периметрию;
- ультразвуковое исследование глазного яблока и орбиты — скрининговый метод, позволяющий составить представление о патологическом процессе (оценить размер, форму и локализацию опухоли), заподозрить злокачественную опухоль;
- оптическую когерентную томографию — позволяет оценить влияние опухоли на радужную оболочку, цилиарное тело, сетчатку и зрительный нерв;
- компьютерную или магнитно-резонансную томографию орбит и головного мозга — применяют для оценки распространения опухоли за пределы глазного яблока[3];
- фотографирование — применяют для документирования и динамического наблюдения за растущей опухолью;
- аутофлуоресценция глазного дна — помогает выявить липофусцин и утечку субретинальной жидкости;
- индоцианин-зелёная или флуоресцентная ангиография — помогают дифференцировать опухоли от псевдоопухолей, выявлять точки просачивания жидкости[2].
Осложнения
Могут развиться:
Лечение
Доброкачественные образования наблюдают без лечения. Если сосудистые опухоли влияют на зрение, приводят к кровотечениям или отслойке сетчатки, то прибегают к интравитреальным инъекциям анти-VEGF, лазерной коагуляции сетчатки или витрэктомии[1][2]. Выбор лечения злокачественных опухолей зависит от стадии. Применяют химиотерапию, криодеструкцию, удаление опухоли, энуклеацию глазного яблока, экзентерацию орбиты, брахитерапию, протонную терапию, лазерную коагуляцию опухоли[3][4].
Прогноз
Доброкачественные образования редко претерпевают злокачественную трансформацию[1]. Летальность от злокачественных опухолей глаз в России в 2022 году составила 2,55 %, в 2023 году — 2,76 %[3]. По данным зарубежной литературы, при ретинобластомах глаз удаётся сохранить в 30—100 % случаев. Выживаемость в 2010—2020 годах составляла от 57 % в странах с низким доходом до 98 % в странах с высоким доходом[2].
Диспансерное наблюдение
Больных наблюдают офтальмологи и онкологи. Длительность и частоту наблюдения подбирают индивидуально[3].
Профилактика
Рекомендуется 1 раз в год проводить профилактические осмотры людей, работающих с канцерогенами[3].
Примечания
Литература
- Офтальмология : национальное руководство / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, и др. — 3-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2024. — 952 с. — ISBN 978-5-9704-8572-9.
- American Academy of Ophthalmology. 2024–2025 Basic and Clinical Science Course. Section 4 Ophthalmic Pathology and Intraocular Tumors. — American Academy of Ophthalmology, 2024. — 444 с.
Ссылки
- Ассоциация врачей-офтальмологов, Общество офтальмологов России, Российское общество детских онкологов и гематологов. Ретинобластома : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (4 июня 2025). Дата обращения: 30 декабря 2025.
- Ассоциация онкологов России, Ассоциация врачей-офтальмологов, Ассоциация специалистов по проблемам меланомы, Общество офтальмологов России. Увеальная меланома : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (26 мая 2025). Дата обращения: 29 декабря 2025.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |