Рецидивирующая болевая офтальмоплегическая невропатия
Рецидиви́рующая болева́я офтальмоплеги́ческая невропати́я (РБОН, офтальмоплеги́ческая мигре́нь) — сочетание односторонней головной боли и офтальмоплегии. Проявляется опущением верхнего века, косоглазием, двоением в глазах, расширением зрачка. Причина неизвестна. Распространённость 0,7 случаев на 1 млн населения. Чаще встречается у детей младше 10 лет и у мужчин. Симптомы могут разрешаться без лечения. Лечение включает: глюкокортикоиды, нестероидные противовоспалительные препараты, топирамат, вальпроевая кислота, прегабалин, габапентин. Прогноз благоприятный.
История
В 1860 году немецкий врач А. Гублер впервые описал пациента с повторяющимися эпизодами пареза глазодвигательного нерва и мигренеподобной головной болью. В ходе вскрытия было обнаружено утолщение глазодвигательного нерва вследствие нейросифилиса. П. Ю. Мёбиус назвал это заболевание «периодическим глазным параличом». В 1890 году французский невролог Жан-Мартен Шарко описал серию подобных случаев и назвал это состояние «офтальмоплегическая мигрень»[1][2]. В 1988 году этот термин включили в раздел первичных головных болей 1-й Международной классификации головных болей (МКГБ-1). В пересмотре 2004 года (МКГБ-2) офтальмоплегическую мигрень переместили в раздел болевых краниальных невропатий, а в 2013 году (в бета-версии МКГБ-3) термин «офтальмоплегическая мигрень» заменили на рецидивирующую болевую офтальмоплегическую невропатию[3], поскольку на тот момент стало ясно — синдром не отвечает критериям мигрени[4].
В 1960 году Уолш и О’Доэрти выдвинули предположение, что расширение или отёк стенок внутренней сонной артерии или задней мозговой артерии приводят к отёку гипофиза, сдавлению пещеристого синуса, глазодвигательного и отводящего черепных нервов. Внедрение магнитно-резонансной томографии в диагностику этого заболевания привело к разработке возможных теорий патогенеза: первичный патогенез мигрени с вторичной невропатией или воспалительный и демиелинизирующий процессы[2].
Этиология
Патогенез
Патогенез изучен плохо. Предполагают компрессионный, ишемический и демиелинизирующий механизмы[5]:
- Компрессионная теория заключается в сдавлении глазодвигательного нерва в пещеристом синусе стенками внутренней сонной или задней мозговой артерии.
- Ишемическая теория заключается в обратимом разрушении гематоэнцефалического барьера с последующим отёком нервов вследствие спазма артерий.
- Демиелинизирующая теория основана на предположении воспалительных изменениях на фоне вирусных инфекций.
Ни одна из этих теорий не подтверждена.
Эпидемиология
Диагностика
Диагностические критерии МКГБ-3:
- Минимум 2 приступа односторонней головной боли с парезом одного, двух или трёх глазодвигательных нервов.
- Нет поражения орбиты, параселлярной области или задней черепной ямки[4].
Головная боль длится до 1 недели. Примерно у трети пациентов боль не сопровождается светобоязнью, тошнотой или рвотой. Ауры не бывает. Наибольшая интенсивность боли характерна в периорбитальной и/или ретроорбитальной области[5].
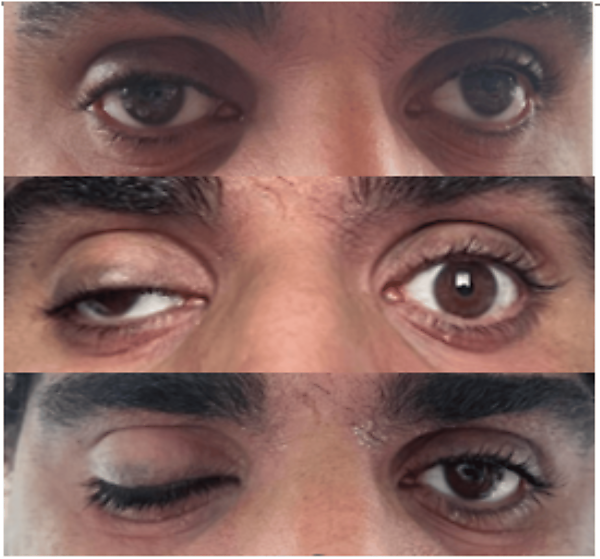
Офтальмоплегия развивается на высоте головной боли или в начале приступа[7], иногда через 14 дней после начала боли[4]. С началом офтальмоплегии пациенты замечают диплопию[1]. В ходе осмотра выявляется птоз верхнего века, мидриаз, ослабление реакции зрачка на свет, косоглазие. При повреждении глазодвигательного нерва невозможен поворот глазного яблока к носу, вверх и вниз; отводящего нерва — к виску; блокового нерва — вверх и наружу. Офтальмоплегия сохраняется от 2 недель до 3 месяцев. После повторных приступов могут остаться нарушения подвижности глазного яблока и птоз. Интервал между первым приступом и рецидивом варьирует от 1 недели до 5-7 лет[5].
Назначают индивидуально для дифференциальной диагностики[5].
- Офтальмологическое обследование с офтальмотонометрией, гониоскопией, офтальмоскопией, периметрией.
- Неврологическое обследование для определения степени неврологического дефицита.
- Компьютерная или магнитно-резонансная томография для исключения сосудистых, неопластических, инфекционных болезней[5].
Дифференциальная диагностика
- Миастения
- Синдром Толосы — Ханта
- Нейроинфекция
- Идиопатическое воспаление орбиты
- Опухоль головного мозга
- Опухоль орбиты
- Аневризма
- Тромбоз кавернозного синуса
- Каротидно-кавернозное соустье
- Хроническая воспалительная демиелинизирующая полинейропатия
- Ишемия ствола мозга
- Идиопатическая внутричерепная гипертензия или гипотензия
- Эндокринная офтальмопатия
- Рассеянный склероз
- Микрососудистый паралич черепных нервов
- Травматический паралич черепных нервов
- Закрытоугольная глаукома
- Гранулёматоз с полиангиитом
- Приём винкристина[2]
Лечение
Симптомы могут разрешаться без лечения.
Для лечения применяют глюкокортикоиды. Есть данные об эффективности нестероидных противовоспалительных препаратов, топирамата, вальпроевой кислоты, прегабалина, габапентина[3].
Прогноз
Прогноз благоприятный. Однако после множественных рецидивов дефициты черепно-мозговых нервов могут стать постоянными в 54 % случаев[5].
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.