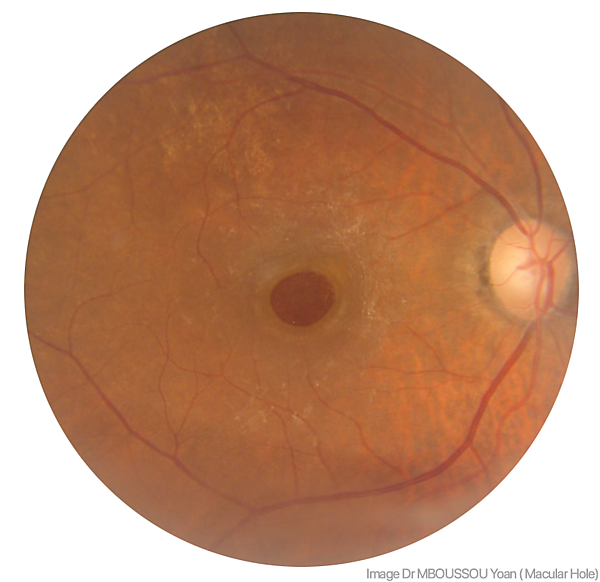
Макулярный разрыв
Макуля́рный разры́в (макуля́рное отве́рстие, МР) — приобретённый сквозной дефект сетчатки в центре жёлтого пятна. Причины: контузии глазного яблока, витреомакулярный тракционный синдром, миопия высокой степени, заболевания сетчатки. МР проявляется снижением остроты зрения, метаморфопсиями и центральной скотомой. Лечение хирургическое. Прогноз благоприятный.
История
МР впервые описал немецкий офтальмолог Х. Кнапп в 1869 году у пациента после контузии глаза. В 1900 году Х. Кюнт предположил, что МР развивается из-за сосудистых нарушений, ведущих к атрофии сетчатки. В 1907 году Г. Коутс ввёл понятие «идиопатический макулярный разрыв». В 1988 году Дж. Д. Гасс предложил теорию развития разрыва в результате витреомакулярной тракции. Теорию удалось подтвердить только во второй половине XX века — после изобретения оптической когерентной томографии. В 1995 году Дж. Д. Гасс предложил классификацию, которая впоследствии стала общепринятой. В 2000 году С. А. Алпатов и соавт. предположили, что эпиретинальная мембрана, способствует увеличению размеров МР[1][2].
МР пытались лечить транспупиллярной лазерной коагуляцией краёв разрыва — в большинстве случаев зрение ухудшалось, поэтому до появления витрэктомии в 1991 году МР считали неоперабельным. В 1991 году Н. Э. Келли и соавт. сообщили о 58 % случаях закрытия разрыва после витрэктомии с газовоздушной тампонадой витреальной полости. В 1995 году А. Годрик и соавт. предложили в ходе витрэктомии фиксировать края больших разрывов плазмой крови, обогащённой тромбоцитами. В 1997 году К. Эккардт и соавт. предложили удалять внутреннюю пограничную мембрану, что повысило эффективность операции. В 2005 году С. А. Алпатов и соавт. разработали метод сближение краёв разрыва путём поглаживания сетчатки от периферии к центру разрыва до смыкания краёв. В 2010 году З. Михалевска и соавт. представили метод закрытия больших МР инвертированным лоскутом внутренней пограничной мембраны[1].
Классификация
По этиологии:
- первичные (идиопатические);
- вторичные[3].
По диаметру отверстия:
- малые (до 250 мкм),
- средние (250—400 мкм),
- большие (более 400 мкм)[3].
Модифицированная классификация по Дж. Д. Гассу:
- стадия 1А: центральное жёлтое пятно (серозная отслойка фовеолы)
- стадия 1B: жёлтое кольцо, потеря фовеолярного рефлекса
- стадия 2: эксцентричный дефект сетчатки внутри жёлтого кольца (формирование псевдокрышечки)
- стадия 3: кольцо непрозрачной фовеальной сетчатки (отверстие с псевдокрышечкой, нет отслойки стекловидного тела)
- стадия 4: центральный круглый дефект сетчатки, кольцо Вейсса (отверстие с псевдокрышечкой, полная задняя отслойка стекловидного тела)[3].
Этиология
- Витреомакулярный тракционный синдром
- Контузия глазного яблока
- Миопия высокой степени
- Эпиретинальная мембрана
- Хориоидальная неоваскуляризация
- Синдром Альпорта
- Болезнь Бехчета
- Дистрофия Беста
- Болезнь кошачьих царапин
- Окклюзия центральной артерии сетчатки
- Друзы сетчатки
- Поражение электрическим током
- Грибковый эндофтальмит
- Идиопатические парафовеальные телеангиэктазии
- Лазерный ожог сетчатки
- Лазерная дисцизия задней капсулы
- Макроаневризмы артерий сетчатки
- Пигментный ретинит
- Болезнь Штаргардта
- Хориоретинит
- Ретинопатия Вальсальвы
- Витрэктомия
- Болезнь Фогта — Коянаги — Харада
- Х-сцепленный ювенильный ретиношизис[3]
Факторы риска: женский пол и возраст старше 65 лет[3].
Патогенез
В основе механизма идиопатических МР лежит патологическая адгезия задней гиалоидной мембраны стекловидного тела к внутренней пограничной мембране сетчатки в фовеальной и парафовеальной зонах макулы. При задней отслойке стекловидного тела сетчатка в зонах адгезии натягивается, расслаивается (образуются кистозные полости) и разрывается. Травматические МР возникают из-за резкого сжатия глазного яблока во время удара[3].
Эпидемиология
Распространённость идиопатических МР в США 7,8 на 100 000 населения. Распространённость среди лиц старше 65 лет — 3,3 на 1000 населения. У женщин встречается в 3 раза чаще, чем у мужчин. Половина МР выявляются в возрасте 65—74 лет. У 19 % пациентов МР развиваются на обоих глазах[1][3].
Диагностика
Пациенты жалуются на метаморфопсии, снижение остроты зрения, пятно перед глазом[4].
Не используют.
- Визометрия — острота зрения снижена.
- Рефрактометрия — МР незначительно влияет на рефракцию глаза.
- Офтальмотонометрия — внутриглазное давление в пределах нормы.
- Биомикроскопия за щелевой лампой — тест Ватцке-Аллена помогает исключить псевдоразрыв.
- Офтальмоскопия — ослабление фовеолярного рефлекса, симптом «жёлтого пятна» или «жёлтого кольца», округлый дефект сетчатки.
- Оптическая когерентная томография — позволяет детально разглядеть состояние фовеолы и витреоретинальные тракции, измерить протяжённость адгезии или диаметр разрыва[3].
Дифференциальная диагностика
Осложнения
Лечение
На 1 стадии МР пациентов наблюдают без лечения — около половины разрывов закрываются спонтанно. В остальных случаях рассматривают один из вариантов лечения:
- интравитреальное введение окриплазмина,
- интравитреальное введение газа или воздуха,
- витрэктомия pars plana с отслаиванием или без отслаивания внутренней пограничной мембраны[5].
Прогноз
Травматические МР иногда самопроизвольно закрываются в течение нескольких недель[3]. После введения окриплазмина закрываются 40,6 % идиопатических разрывов, после введения газа или воздуха — 83 %[5], после витрэктомии — 91—98 %. Прогноз для нелеченых разрывов 2 стадии неблагоприятный: примерно 75 % прогрессируют до 3 или 4 стадии; только у 5 % больных сохраняется острота зрения 0,4 или выше, у 55 % — 0,2 или выше, у 40 % — 0,1 или хуже[4].