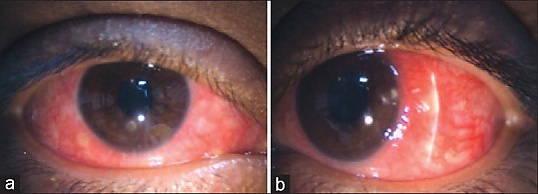
Склерокератит
Склерокерати́т (кератосклерит) — сочетанное воспаление склеры и роговицы. Имеет множество причин, среди которых аутоиммунные болезни, вирус ветряной оспы, акантамёба, грибы и туберкулёз. Проявляется симптомами склерита (боль в глазу, отёк, покраснение и истончение склеры) и кератита (боль в глазу, светобоязнь, слезотечение, снижение остроты зрения). Эпидемиология изучена плохо. Лечение подбирают в зависимости от причины и тяжести воспаления. Прогноз зависит от тяжести воспаления и возбудителя.
Этиология
- Аутоиммунные болезни. До 50 % склеритов связаны с системными аутоиммунными заболеваниями: ревматоидным артритом (чаще всего), синдромом Шегрена, гранулематозом Вегенера, системной красной волчанкой, узелковым периартериитом, рецидивирующим полихондритом[1][2].
- Акантамёба. Акантамёбный склерокератит описан после пересадки роговицы и экстракции катаракты[3].
- Синегнойная палочка вызывает склерокератит у пациентов в коме[4].
- Вирус ветряной оспы. Если у больных офтальмогерпесом развивается склерит, то примерно через 1 месяц он может распространиться на роговицу по типу краевого кератита с неоваскуляризацией[5].
- Плоскоклеточный рак конъюнктивы[6].
- Нитчатые грибы видов Beauveria и Metarhizium. Эти грибы распространены в сельскохозяйственных регионах с тропическим и субтропическим климатом[7], однако склерокератит, вызванный Metarhizium anisopliae, встречается и в регионах с умеренным климатом — чаще у пожилых пациентов, занятых сельскохозяйственными работами[8].
- IgA-васкулит[9].
- Микобактерия туберкулёза[10].
- Бледная трепонема[11].
- Саркоидоз.
- Микроспоридия[12].
Факторы риска: глазные операции, травмы или инородное тело роговицы, конъюнктивы, склеры, нарушение правил ношения контактных линз[7][13].
Патогенез
Обычно воспаление начинается в одной области и распространяется по окружности, пока не захватит весь передний отрезок глаза. Воспаление склеры может быть негранулематозным (инфильтрация лимфоцитами, плазматическими клетками, макрофагами) или гранулёматозным (инфильтрация эпителиоидными и многоядерными гигантскими клетками). Воспаление может привести к почти полному некрозу склеры в очаге воспаления[14].
Склерокератит, вызванный синегнойной палочкой, развивается у больных в коме. Отёк конъюнктивы и лагофтальм способствуют высыханию поверхности глаза, что создаёт благоприятные условия для развития синегнойной палочки. Бактерия проникает в роговицу, вырабатывает токсины и протеолитические ферменты, растворяющие строму. Воспаление быстро распространяется и захватывает склеру[4].
Основным механизмом воспаления склеры на фоне офтальмогерпеса, вероятно, является васкулит или отложение иммунных комплексов[5]. Если склерит расположен близко к роговице, то воспаление переходит на неё с образованием язвы. В роговице появляются липидные и кристаллические отложения, провоцирующие помутнение. Помутнение постепенно перемещается к центру и снижает остроту зрения. Склерит, расположенный в задней части склеры, может вызвать витреит и экссудативную отслойку сетчатки[14].
Грибковые склерокератиты развиваются после травмы роговицы, особенно нанесённой частями растений[7].
Эпидемиология
Metarhizium и Beauveria чаще вызывают склерокератиты у женщин, чем у мужчин. Контактные линзы признаны фактором риска в 66,6 % случаев заражения Metarhizium и 22,2 % — Beauveria[7].
Диагностика
Клиническая картина складывается из проявлений кератита и склерита. При всех формах склерита присутствуют боль в глазу, отёк и покраснение склеры. Для кератита характерны боль в глазу, светобоязнь, слезотечение, снижение остроты зрения[15]. Проптоз и диплопия указывают на вовлечение задней части склеры[12].
Характерные особенности кератитов, вызванных синегнойной палочкой, — обильное гнойное отделяемое, молниеносное прогрессирование язвы роговицы, стромальный инфильтрат серого, желтовато-серого или жёлтого цвета, колликвационный некроз стромы и перфорация роговицы[4].
Аутоиммунный склерит обычно развивается на фоне длительной болезни, но в 38,7 % случаев бывает первым проявлением. В дальнейшем в воспалительный процесс вовлекается периферия роговицы. Могут присоединяться передний увеит[1], конъюнктивит, некроз конъюнктивы[13].
Акантамёбный склерокератит медленно прогрессирует с образованием язв и помутнений роговицы[3].
Студенистый склерокератит — разновидность переднего склерита. Для него характерны роговичные инфильтраты с васкуляризацией, нависание отёчной конъюнктивы над лимбом. Конъюнктива красно-коричневая, желатинообразной консистенции. Часто сопутствует увеит[15].
Поскольку у склерита много причин, для диагностики выбирают тесты, которые подтвердят подозрения. Например:
- клинический анализ крови, скорость оседания эритроцитов,
- биохимический анализ крови (С-реактивный белок, мочевая кислота, антинуклеарные антитела, ревматоидный фактор, антинейтрофильные цитоплазматические антитела),
- клинический анализ мочи,
- иммуноферментные анализы для поиска антител к предполагаемому возбудителю[14].
- Визометрия.
- Биомикроскопия за щелевой лампой. Отёк и гиперемия склеры могут быть очаговыми или диффузными. Участки некроза отличаются истончением склеры, синего или фиолетового цвета. Роговица отёчная, мутная с инфильтратом или язвой на периферии. Окрашивание роговицы флуоресцеином помогает оценить размеры язвы и отслеживать динамику. В передней камере обнаруживаются воспалительные клетки, гипопион, роговичные преципитаты, синехии.
- Офтальмоскопия. При склерокератите обычно поражается передний отрезок глаза. Если воспаление распространяется на заднюю часть склеры, то склерит развивается экссудативная отслойка сетчатки, складки хориоидеи, отёком диска зрительного нерва.
- Бактериологическое исследование отделяемого язвы роговицы. Позволяет установить возбудителя и его чувствительность к антибиотикам.
- Флуоресцентная ангиография переднего отрезка глаза. Помогает отличить некротизирующий склерит.
- Ультразвуковое исследование. Позволяет обнаружить задний склерит.
- Рентгенография, компьютерная или магнитно-резонансная томография органов грудной клетки. Исследования выполняют, чтобы исключить туберкулёз и саркоидоз.
- Гистологическое исследование биоптата. Используют в резистентных случаях и при подозрении на опухоль[12].
Осложнения
- Помутнение роговицы
- Перфорация роговицы
- Перфорация склеры
- Увеит
- Катаракта
- Глаукома[16]
Лечение
В зависимости от причины воспаления применяют антибиотики, противогрибковые, иммуномодуляторы, глюкокортикоиды, нестероидные противовоспалительные препараты[14]. Хирургическое лечение: склерокератопластика с промыванием и внутриглазным введением антибиотика[4]. Небольшие перфорации роговицы закрывают бандажной контактной линзой или роговичным клеем до заживления[14].
Прогноз
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.