Дакриоцистит
Дакриоцистит — воспаление стенок слёзного мешка и окружающей подкожной жировой клетчатки, вызванное непроходимостью носослёзного канала из-за аномалий развития слезоотводящих путей или болезнями окружающих тканей. Чаще встречается у детей до 1 года и у женщин старше 40 лет. Лечение в первую очередь включает антибактериальную терапию, уход за ранами и устранение причины обструкции. При неэффективности консервативной терапии показано хирургическое вмешательство. Прогноз благоприятный[2][3][4][5].
Общие сведения
Этиология
Дакриоциститы возникают на фоне непроходимости носослёзного протока: первичные — в связи с остатками эмбриональной ткани или пороками развития слезоотводящего аппарата; вторичные обусловлены заболеваниями или аномалиями соседних тканей[4].
Воспаление чаще вызывают пневмо-, стафило- и стрептококки, реже палочки Пфейффера, пневмобациллы Френкеля и Фридлендера, кишечная палочка, грибы[6].
Факторы риска:
- травмы,
- возрастное сужение слёзных путей,
- искривление носовой перегородки,
- иммунодефицит,
- сахарный диабет,
- хронические риниты и синуситы,
- опухоли,
- гранулёматоз с полиангиитом,
- саркоидоз,
- системная красная волчанка,
- приём тимолола, дорзоламида, пилокарпина, 5-фторурацила, доцетаксела, идоксуридина, трифлуридина или радиоактивного йода,
- хирургические вмешательства на околоносовых пазухах и полости носа[2][6][5].
Эпидемиология
Дакриоцистит составляет около 2-7 % всей патологии слёзных органов. У женщин слёзный мешок воспаляется в 6-10 раз чаще из-за разницы в строении носослёзного канала. Первичные дакриоциститы развиваются сразу после рождения или на первом году жизни, вторичные — чаще в возрасте от 40 до 60 лет[2]. Большая часть (87 %) дакриоциститов — первичные[4][6].
Патогенез
Носослёзный канал окружён густой венозной сетью и кавернозной тканью. Во время ринитов кавернозная ткань набухает и сдавливает нижний отдел носослёзного протока. Слеза скапливается в слёзном мешке, растягивает его и создаёт благоприятные условия для размножения патогенных микроорганизмов и развития вторичного дакриоцистита. Отток слёзы при первичном дакриоцистите нарушается из-за врождённого препятствия[6].
Патоморфология
Классификация
Диагностика
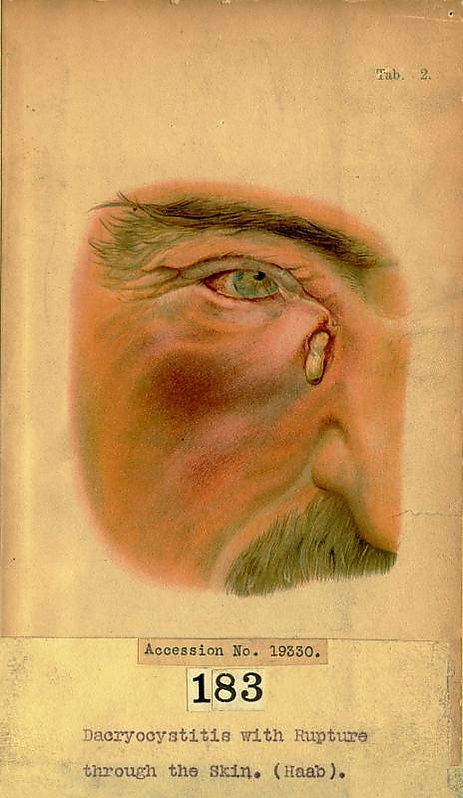
Жалобы при остром воспалении: слезотечение или слезостояние независящее от положения тела, гнойные выделения из глаза, боль, покраснение глазного яблока и кожи у внутреннего угла глаза, недомогание, потеря аппетита. При хроническом дакриоцистите единственным симптомом может быть слезотечение[7].
В ходе осмотра при остром дакриоцистите кожа над слёзным мешком красная или багровая, уплотнённая, отёчная и болезненная. Через несколько дней после начала воспаления формируется абсцесс[2]. При флегмоне слёзного мешка воспаление распространяется на кожу и подкожную жировую клетчатку щёки — повышается температура тела, появляется слабость. Лабораторные и инструментальные исследования не проводят[6][7].
В хронических случаях выполняют цветную слёзно-носовую пробу, канальцевую пробу, серологическое тестирование на гранулёматоз с полиангиитом и системную красную волчанку. При травмах полезна компьютерная томография. При подозрении на аномалии развития выполняют дакриоцистографию. Консультация оториноларинголога нужна для исключения гипертрофии нижней носовой раковины, искривления перегородки и сужения нижней части носослёзного канала[7].
Дифференциальная диагностика
- Каналикулит
- Острый этмоидит
- Инфицированная киста сальной железы
- Целлюлит
- Ринит
- Опухоли[5][7]
Осложнения
- Язва роговицы[2]
- Хронический конъюнктивит
- Орбитальный целлюлит[6]
- Флегмона слёзного мешка
- Фистула слёзного мешка
- Стеноз слёзного мешка[4]
- Тромбоз кавернозного синуса
- Слабовидение
- Слепота[5]
Лечение
Острый дакриоцистит лечат антибиотиками широкого спектра действия (внутрь или внутривенно). Дополнительно назначают тёплые компрессы и массаж Криглера. Зондирование или вскрытие слёзных путей противопоказано из-за высокого риска развития фистулы слёзного мешка и целлюлита. В дальнейшем у 90 % детей на первом году жизни проходимость носослёзного протока восстанавливается самопроизвольно или после нескольких сеансов массажа Криглера. Если проходимость не восстанавливается, то выполняют зондирование носослёзного протока (успешно в 70 % случаев). С 2 лет детям выполняют интубацию слёзных путей; с 5 лет — дакриоцисториностомию эндоназальным доступом под риноэндоскопическим контролем; с 11 лет — лакоцисториностомию с имплантацией лакопротеза под риноэндоскопическим контролем[3][6].
Хронический дакриоцистит у взрослых почти всегда лечат хирургически. Вначале в амбулаторных условиях выполняют зондирование, но в дальнейшем приходится переходить к хирургическим вмешательствам. Показатели эффективности баллонной дакриопластики, интубации носослёзного канала и стентирования носослёзного канала сильно различаются в исследованиях. Если эти методы лечения не дают результата, то выполняют чрескожную или эндоназальную дакриоцисториностомию[7].
Прогноз
Благоприятный. Дакриоцисториностомия эффективна в 93-97 % случаев[7].