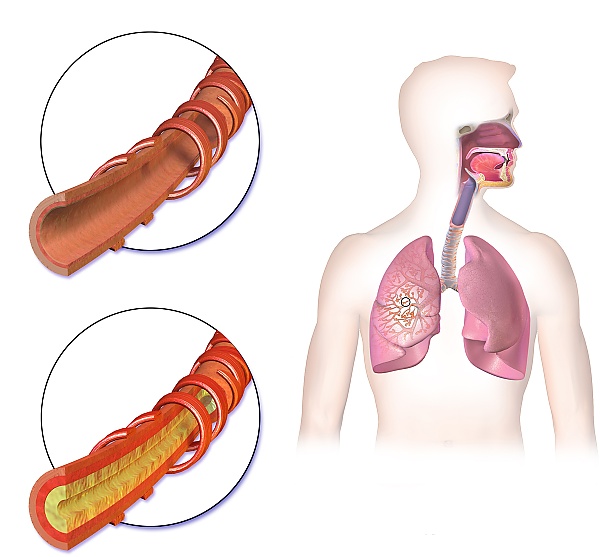
Хронический бронхит
Хрони́ческий бронхи́т — хроническое воспалительное заболевание бронхов, возникающее в результате длительного раздражения дыхательных путей, вирусной или бактериальной инфекции, сопровождающееся морфологическими изменениями слизистой оболочки бронхов и гиперсекрецией слизи, характеризующееся постоянным или периодическим кашлем с выделением мокроты (на протяжении не менее 3-х месяцев в течение 2-х последовательных лет), периодами обострения и ремиссии. Обострение хронического бронхита проявляется внезапным ухудшением состояния, появлением гнойной мокроты в большом объёме, нарастанием одышки[1][2].
Классификация
Этиология
К факторам риска развития хронического бронхита и его обострений относят: курение, физические и химические факторы (вдыхание пыли, дыма, окиси углерода, сернистого ангидрида, окислов азота и др.), особенности климата (сырой и холодный климат), неблагоприятные экологические факторы, аллергические заболевания, иммунодефицитные состояния, вирусные инфекции, генетические и наследственные факторы[1][2][4][5][6][7].
В этиологии хронического бронхита играют роль экзогенные и эндогенные причины. К экзогенным причинам относят длительное внешнее воздействие бытовых и профессиональных факторов (поллютантов), а также неиндифферентной пыли, оказывающих механическое и химическое влияние на слизистую оболочку бронхов (угольная пыль, органическая пыль, цемент, сварочные газы, стекловидные волокна, силикаты, выхлопные газы, хлопок, лён, джут, различные вилы зерна). Лидирующим экзогенным фактором является табачный дым, его ежедневное воздействие значительно увеличивает риск повреждения бронхов и формирования хронического бронхита. Среди значимых бытовых факторов выделяют воздействие паров топлива при приготовлении пищи в домашних условиях, чаще в закрытых помещениях с неудовлетворительной вентиляцией. Бактериальные и вирусные инфекции имеют меньшее значение в качестве этиологических факторов хронического бронхита, их роль возрастает при обострении заболевания[1][2][4][8][9].
К эндогенным причинам, предрасполагающим к развитию хронического бронхита, относят оториноларингологические заболевания, повторные и рецидивирующие заболевания дыхательных путей, нарушение местного иммунитета и др.[1]
Патогенез
При хроническом бронхите развиваются структурно-функциональные изменения в слизистой и подслизистой оболочках бронхов: гиперплазия и гиперфункция бокаловидных клеток и бронхиальных желёз, гиперсекреция и изменение свойств слизи (густая, вязкая слизь), что приводит к нарушению мукоцилиарного клиренса. Раздражающие факторы в сочетании с инфекционными вызывают воспаление слизистой оболочки бронхов, происходит снижение выработки иммуноглобулина А, сокращение содержания лизоцима и лактоферрина в слизи; возникает отёк слизистой оболочки бронхов, атрофия и метаплазия эпителия[1][2].
Химические экзогенные вещества поражают слизистую оболочку дыхательных путей, вызывая её отёк и бронхоспазм, что приводит к нарушению барьерной и эвакуаторной функций слизистой оболочки, катаральному воспалению, которое затем становится катарально-гнойным и гнойным. Распространение воспаления на нижние дыхательные пути может привести к нарушению выработки сурфактанта, уменьшению активности альвеолярных макрофагов (играющих значимую роль в фагоцитозе бактерий и других чужеродных частиц)[1][2].
Спазм гладких мышц бронхов, гиперсекреция и изменение реологических свойств слизи, метаплазия эпителия (из цилиндрического в плоский многослойный), отёк и инфильтрация слизистой оболочки приводят к нарушению дренажной функции бронхов. Для катарального бронхита характерны поверхностные структурно-функциональные изменения слизистой оболочки; для слизисто-гнойного и гнойного бронхита — признаки инфекционного воспаления. Нарушения бронхиальной проходимости чаще выражены при поражении средних и мелких бронхов[1][2].
Эпидемиология
Хронический бронхит занимает ведущее место в группе хронических неспецифических заболеваний лёгких. Показатели распространённости хронического бронхита среди взрослого населения варьируют от 3,4 % до 22 % (в Российской Федерации от 10 % до 20 %). Хронический бронхит курильщиков является самой распространённой причиной хронического кашля среди населения. У части пациентов с хроническим бронхитом заболевание связано с влиянием профессиональных факторов. Мужчины болеют чаще, чем женщины[1].
Клиническая картина
Ведущим симптомом хронического бронхита является длительный кашель с выделением мокроты, в начальной фазе заболевания — только по утрам («утренний туалет бронхов»), по мере развития заболевания частота кашля нарастает и он может появляться в любое время суток. При обострении хронического бронхита отмечается усиление кашля, одышка, увеличение продукции мокроты и изменение её характера (от слизисто-гнойной до гнойной). Обострения носят сезонный характер (ранней весной и поздней осенью). На поздней стадии заболевания одышка становится постоянной. При нетяжёлом течении заболевания признаки бронхиальной обструкции выявляют, как правило, только в стадии обострения, при тяжёлом и персиститрующем течении они могут сохраняться постоянно[1][2].
Среди общих неспецифических симптомов часто наблюдают слабость, потливость, утомляемость, снижение трудоспособности, возможно повышение температуры тела[2].
У некоторых пациентов с хроническим бронхитом бывают эпизоды кровохарканья, обусловленные повышенной ранимостью слизистой оболочки бронхов. Рецидивирующие эпизоды кровохарканья могут свидетельствовать о о геморрагической форме бронхита. Кровохарканье также является одним из симптомов рака лёгкого, бронхоэктатической болезни и туберкулёза[2].
У пациентов с хроническим бронхитом отмечают повышенную чувствительность к переохлаждению, а также более высокую вероятность возникновения острых респираторных инфекций, которые приводят к обострению заболевания. При типичном течении хронический бронхит прогрессирует медленно, присоединение одышки через 20-30 лет от начала болезни обычно свидетельствует о развитии осложнений (эмфиземы лёгких, дыхательной недостаточности). Многие пациенты не обращают внимания на утренний кашель с мокротой и связывают его с курением, а началом заболевания считают период появления осложнений или частых обострений. Осложнения хронического бронхита могут быть обусловлены инфекционным процессом (пневмония, бронхоэктазы) или прогрессированием поражения бронхов (эмфизема, пневмосклероз, дыхательная недостаточность, лёгочное сердце)[1][2].
Хронический бронхит может быть клинической формой ряда заболеваний, таких как туберкулёз лёгких, бронхоэктатическая болезнь, муковисцидоз, пневмокониоз и др.[1]
Диагностика
К клиническим критериям диагноза относят: «кашлевой анамнез» (кашель в течение 3-х месяцев на протяжении не менее 2-х лет, продуктивный — с выделением мокроты или малопродуктивный), признаки бронхиальной обструкции (удлинение фазы выдоха при спокойном и форсированном дыхании, свистящие хрипы, при хроническом обструктивном бронхите), отсутствие других заболеваний дыхательной системы (бронхиальная астма, рак лёгкого, пневмония, бронхоэктатическая болезнь, туберкулёз) и причин длительного кашля (нежелательные лекарственные реакции и др.). При аускультации определяют жёсткое дыхание (ослабленное дыхание может свидетельствовать о развитии эмфиземы), сухие рассеянные хрипы, свистящие и жужжащие хрипы, при обострении — влажные хрипы. В стадии ремиссии аускультативные данные, как правило, минимальны[1].
В диагностике хронического бронхита используют функциональные пробы (исследование функции внешнего дыхания для выявления рестриктивных и обструктивных нарушений лёгочной вентиляции), лабораторные и инструментальные методы исследований[1][2][10].
Всем пациентам с подозрением на хронический бронхит рекомендовано проведение рентгенографии органов грудной клетки для исключения других заболеваний органов дыхания (пневмонии, туберкулёза, бронхоэктазов, опухоли лёгкого и др.). На начальной стадии хронического бронхита рентгенологические изменения обычно отсутствуют, при длительном течении выявляют сетчатую деформацию лёгочного рисунка в сочетании другими признаками дистального бронхита. При необходимости углублённой дифференциальной диагностики пациентов направляют на компьютерную томографию грудной клетки[1][2][11].
Бронхоскопические методы исследований используют с целью подтверждения наличия воспаления и оценки его характера и степени активности; выявления функциональных нарушений бронхов и органических поражений (стриктуры, опухоли и др.), а также для проведения микробиологических, серологических и цитологических исследований. В стадии обострения проводят бактериологическое исследование мокроты для определения инфекционного возбудителя и чувствительности к антибиотикам[2].
Дифференциальную диагностику проводят с другими заболеваниями, сопровождающимися длительным кашлем (хроническая обструктивная болезнь лёгких (ХОБЛ), туберкулёз лёгких и др.). В отличие от ХОБЛ, при хроническом бронхите показатели функции внешнего дыхания в период ремиссии близки к нормальным, а эмфизема является осложнением хронического бронхита (а не симптомом). Длительный кашель также может быть обусловлен постназальным затёком при патологии носа и околоносовых пазух (хронический синусит, аллергический ринит, вазомоторный ринит, медикаментозный ринит)[1][2].
Лечение
Лечение хронического бронхита направлено на замедление прогрессирования заболевания, снижение частоты обострений и удлинение периодов ремиссии, повышение переносимости физической нагрузки и улучшение качества жизни. Для устранения дальнейшего воздействия экзогенных факторов необходимо исключить курение (в том числе пассивное), рекомендована смена трудоустройства (при влиянии профессиональных факторов). Медикаментозные и немедикаментозные виды терапии используют для уменьшения избыточной продукции и улучшения отхождения бронхиального секрета, уменьшения воспаления в бронхах, модификации кашля. В качестве медикаментозной терапии хроничексого бронхита применяют муколитики, противокашлевые лекарства, при бронхиальной обструкции — бронходилататоры (бета2-адреномиметики, холиноблокаторы). Антибактериальные средства назначают в стадии обострения заболевания; их применение вне обострения не рекомендовано, так как способствует развитию антибиотикорезистентности и нежелательных лекарственных реакций. При стабильном течении хронического бронхита стандартное назначение системных кортикостероидов не рекомендовано[1][2][4][8].
Профилактика
В качестве мер первичной профилактики используют запрет курения в общественных местах, оздоровление внешней среды, исключение работ в загрязнённой атмосфере, профилактику респираторных инфекций, лечение хронической патологии носа и околоносовых пазух. Меры вторичной профилактики направлены на предотвращение развития обострений заболевания[2][9].
Примечания
Литература
- Жестков А. В., Косарев В. В., Бабанов С. А., Глазистов А. В. Клинико-бронхологическая характеристика профессионального бронхита // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2008. — № 2.
- Косарев В. В., Лотков B. C., Бабанов С. А. Особенности профессионального бронхита от воздействия фиброгенных и хлорорганических аэрозолей // Медицина труда и промышленная экология. — 2008. — № 9.
- Шепеленко А. Ф. Хронический бронхит // Трудный пациент. — 2009. — № 3.
- Одиреев Андрей Николаевич, Чжоу С. Д., Ли Ц., Колосов А. В. Влияние табакокурения на мукоцилиарную систему у больных хроническим необструктивным бронхитом // Бюллетень физиологии и патологии дыхания. — 2010. — № 37.
- Мухтаров Т. А., Тумаренко А. В., Скворцов В. В. ХРОНИЧЕСКИЙ НЕОБСТРУКТИВНЫЙ БРОНХИТ // Медицинская сестра. — 2015. — № 8.
- Самсыгина Г. А. Хронический бронхит у детей: современное видение проблемы // Педиатрия. Consilium Medicum. — 2016. — № 3.
- Зыков К. А., Нистор С. Ю., Соколов Е. И. Хронический бронхит - микробиота и антимикробная терапия // Практическая пульмонология. — 2017. — № 1.
- Ильченко С. И., Фиалковская А. А. Прогнозирование риска развития хронического бронхита у подростков-курильщиков // Здоровье ребёнка. — 2017. — № 4.
- Синопальников А. И., Зайцев А. А. Антибактериальная терапия обострений хронического бронхита/хронической обструктивной болезни лёгких. Ключевые положения // Медицинский совет. — 2017. — № 18.
- Рахымбердиев Д. С. Этиологическая структура хронического бронхита // Мировая наука. — 2018. — № 3 (12).
- Федотов Василий Дмитриевич, Милютина М. Ю. Особенности клинического течения профессионального хронического необструктивного бронхита // Медицина труда и промышленная экология. — 2019. — № 9.
- Ишанкулова Дилором Камаровна. Клиническое значение вирусной инфекции и иммунореактивности у больных хроническим бронхитом с элементами бронхоспазма // International scientific review. — 2019. — № LXV.
- Передельская М. Ю., Антонов Н. С., Сахарова Г. М., Салагай О. О. Роль табакокурения в формировании обструктивных нарушений бронхиальной проходимости // Практическая аллергология. — 2021. — № 1.
- Куртуков Е. А., Рагино Ю. И. Потенциальные биохимические маркеры хронического бронхита // Бюллетень сибирской медицины. — 2021. — № 2.
- Панев Николай Иванович, Кунгурова Софья Олеговна, Казицкая Анастасия Сергеевна, Филимонов Сергей Николаевич, Евсеева Наталья Александровна, Герасимова Галина Анатольевна, Ягнюкова Надежда Викторовна. ИММУНОВОСПАЛИТЕЛЬНЫЕ МЕХАНИЗМЫ ФОРМИРОВАНИЯ ХРОНИЧЕСКОГО ПЫЛЕВОГО БРОНХИТА У ШАХТЁРОВ // Медицина в Кузбассе. — 2022. — № 1. — doi:10.24412/2687-0053-2022-1-47-54.
- Полухина Н. В., Глушакова В. Д., Глушаков И. А. Особенности течения хронического бронхита у детей и подростков // Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. — 2022. — № 2 (56) Special Issue.
- Федотов В. Д. Сравнительная динамика показателей спирометрии у больных с различной патологией бронхолёгочной системы профессиональной этиологии // Астраханский медицинский журнал. — 2023. — № 1.