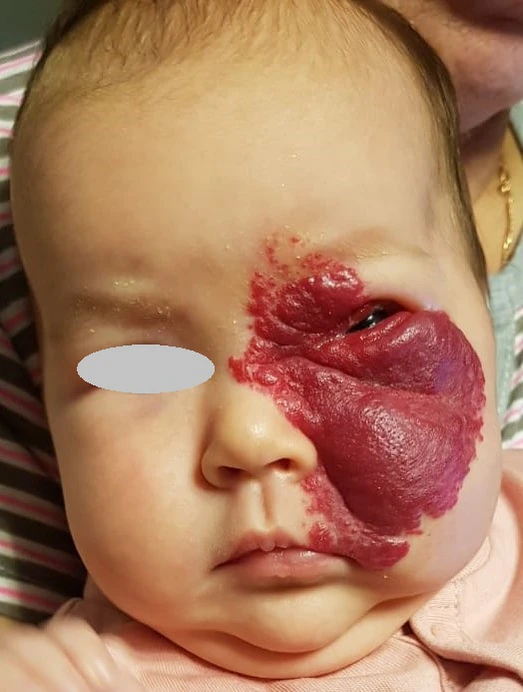
Гемангиома век
Гемангио́ма ве́к — доброкачественная сосудистая опухоль окологлазничной области, обусловленная аномальной пролиферацией эндотелиоцитов. Гемангиомы могут быть врождёнными или проявляться в течение 6 месяцев после рождения и регрессировать в течение нескольких лет. Треть опухолей осложняется косоглазием[1], 43—60 % — амблиопией[2]. Для лечения применяют бета-блокаторы, цитостатики, глюкокортикоиды, лазерные и хирургические вмешательства. Прогноз при своевременном лечении благоприятный[1][3].
История
В 1980 году Миллс предложил термин «дольковая капиллярная гемангиома» для описания поражения, связанного с пиогенными гранулёмами. В 1897 году Понсе и Дор впервые описали дольковую капиллярную гемангиому. В 1997 году Tay и соавторы описали серию случаев, в которых импульсный лазер оказался эффективным в лечении детей с небольшими дольковыми капиллярными гемангиомами[4].
Классификация
Классификация Международного общества по изучению сосудистых аномалий:
- инфантильная;
- врождённая;
- кавернозная;
- веретеноклеточная;
- эпителиоидная;
- дольчатая капиллярная (пиогенная гранулёма);
- мишеневидная гемосидерозная;
- микровенулярная;
- анастомозирующая;
- гломерулоидная;
- папиллярная;
- внутрисосудистая папиллярная эндотелиальная гиперплазия;
- кожный эпителиоидный ангиоматозный узел;
- приобретённая эластотическая[5].
Классификация врождённой гемангиомы по скорости регресса:
- быстро инволютирующая;
- неинволютирующая;
- частично инволютирующая[1].
Клинические формы инфантильной гемангиомы:
- фокальная форма — единичное поражение;
- сегментарная — поражение захватывает анатомический сегмент;
- мультифокальные — более 1 очага[1].
Типы инфантильных гемангиом по глубине поражения:
- поверхностная — бугристое ярко-красное образование с чёткими краями; приподнято над здоровой кожей, поверхность шероховатая;
- подкожная — образование с чёткими границами; кожа над гемангиомой от обычной окраски до разной степени синюшности или окружена сетью расширенных вен;
- смешанная — образование с бугристой поверхностной частью и подкожной частью, в виде синюшного ореола;
- атипичная — слегка возвышающееся эритематозное пятно с телеангиэктазиями[1].
Этиология
Причины неизвестны. К факторам риска относят:
- гипоксию плода;
- многоплодную беременность;
- преэклампсию;
- патологию плаценты;
- вес при рождении менее 1500 г;
- амниоцентез:
- хориоцентез;
- женский пол;
- европеоидную расу;
- пожилой возраст матери[1].
Патогенез
Капиллярная гемангиома — это бескапсульное образование, которое развивается из пролиферирующего эндотелия капилляров. Обычно она проявляется на первых 6 неделях жизни, в течение первого года может увеличиться, а затем спонтанно регрессировать[3].
Кавернозная гемангиома состоит из расширенных полнокровных вены, окружённых толстой фиброзной капсулой. Они редко образуются на веках — обычно это результат распространения гемангиомы из соседних структур[3].
Пиогенная гранулёма — результат пролиферации кровеносных сосудов на фоне конъюнктивита, халязиона, травмы или хирургическое вмешательства. Повреждение конъюнктивы стимулирует обильное разрастание грануляционной ткани и капилляров[3].
Инфантильная гемангиома происходит из мезодермы, если созревание сосудов кожи не заканчивается к последним неделям беременности. На стадии пролиферации урокиназный и тканевой активаторы плазминогена активируют матриксные металлопротеиназы. Металлопротеиназы способствуют «отслоению» перицитов, растворению базальной мембраны и освобождают пространство для роста сосудов во внеклеточном матриксе. Незрелые сосуды под действием фактора роста эндотелия сосудов и фактора роста фибробластов мигрируют из сосуда и чрезмерно разрастаются. Затем наступает фаза стабилизации, в которую ангиогенные и антиангиогенные факторы находятся в равновесии. В фазе инволюции преобладают антиангиогенные факторы (интерферон β, ангиостатин, тромбоспондин, ингибитор неоваскулогенеза). Эндотелиальные и стромальные клетки начинают выделять протеолитический фермент (каспаза 3), и гемангиома регрессирует[1].
Гемангиома может перекрывать зрительную ось или провоцировать миопию, из-за чего развиваются амблиопия и косоглазие. Сдавление глазного яблока приводит к роговичному астигматизму, который частично исправляется после удаления опухоли[2].
Фаза 1 (пролиферация). Опухоль состоит из незрелой сосудистой ткани. Эндотелиальные клетки расположены компактно, занимают почти всю площадь. Сосудистые полости едва различимы. Стромальные клетки отличаются объёмным ядром и высокой митотической активностью. Характерно большое количество мастоцитов. Возможна периневральная инвазия[1].
Фаза 2 (стабилизация). Опухоль имеет дольчатое строение с центральными артериолами и дренирующими венулами. Капилляры чётко дифференцированы, выстланы уплощённым эндотелием, просвет хорошо определяется. Стромальные клетки не определяются[1].
Фаза 3 (инволюция). Ткань опухоли замещается волокнистой соединительной и жировой тканью с редкими отдельными капиллярами[1].
Эпидемиология
Инфантильная гемангиома — самая частая сосудистая патология[1]. Инфантильные периокулярные гемангиомы чаще встречаются на верхнем веке или в области глазницы. У девочек встречается в 1,5 раза чаще, чем у мальчиков. Треть инфантильных периокулярных гемангиом врождённые, остальные проявляются к 6-месячному возрасту. К 3-му году жизни регрессируют 30 % гемангиом, к 4-му — 60 %, к 7-му — 76 %. Амблиопия при инфантильной гемангиоме встречается в 43—60 % случаев[2]. В трети случаев развивается косоглазие[1]. Кавернозная гемангиома — наиболее распространённая первичная опухоль глазницы у взрослых[3], распространение опухоли на веки отмечалось в 5,1-19,6 % случаев[6]. Дольковая капиллярная гемангиома часто ошибочно диагностируется — точная идентификация достигается лишь в 28—42 % случаях[4].
Диагностика
Капиллярная гемангиома часто поражает конъюнктиву века. Диффузный гемангиоматоз конъюнктивы века или конъюнктивального свода позволяет заподозрить гемангиому орбиты. Кавернозная гемангиома возникает в орбите и распространяется под кожу века или на конъюнктиву. Пиогенная гранулёма обычно развивается на конъюнктиве века. Это красное образование с гладкой поверхностью, имеет ножку, легко кровоточит и окрашивается флуоресцеином[3]. Появлению инфантильной гемангиомы может предшествовать слабое покраснение кожи. Затем следует быстрый рост в течение 3—6 месяцев, период стабилизации и регресс[2]. Врождённая гемангиома возникает внутриутробно, пролиферативная стадия к моменту рождения окончена, а опухоль полностью сформирована[1].
Поверхностные образования имеют красноватый дольчатый вид. При плаче они могут увеличиваться и приобретать синеватый оттенок. Подкожные гемангиомы синеватые[2]. Гемангиомы, происходящие из глазницы могут инфильтрировать глазодвигательные мышцы, сдавливать зрительный нерв[1], проявляться проптозом без изменения цвета кожи. Проптоз тоже может усиливаться при плаче[2]. Размеры варьируют от точечных до гигантских: 80 % инфантильных гемангиом менее 3 см в диаметре. Иногда периорбитальные гемангиомы сочетаются с гемангиомами радужной оболочки[1]. Фаза пролиферации может длиться до 9—12 месяцев, редко — до 24 месяцев; фаза стабилизации — до 36 месяцев. После регрессии остаются телеангиэктазии, фиброзно-жировые изменения, атрофия кожи, рубцы[1].
Для оценки общего состояния пациентов назначают:
- клинический анализ крови;
- биохимический анализ крови (исследуют активность аланинаминотрансферазы, аспартатаминотрансферазы, концентрации креатинина, билирубина, глюкозы, тиреотропина, трийодтиронина, тироксина);
- исследование кала на скрытую кровь;
- клинический анализа мочи;
- микробиологическое исследование раневого отделяемого (при изъязвлении гемангиомы);
- гистологическое исследование биоптата опухоли с иммуногистохимическим исследованием (при невозможности постановки диагноза на основании результатов клинической картины и инструментальных исследований)[1].
По возможности (в зависимости от возраста) выполняют наиболее полное офтальмологическое обследование:
- визометрия;
- рефрактометрия;
- офтальмотонометрия;
- биомикроскопия за щелевой лампой;
- офтальмоскопия;
- периметрия;
- оптическая когерентная томография;
- ультразвуковое исследование области гемангиомы глазницы и окологлазничной области;
- магнитно-резонансная томографии с контрастным усилением (при сомнительном результате ультразвукового исследования выполняют для оценки распространения патологического процесса в орбиту)[1].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- капошиформная гемангиоэндотелиома;
- «пучковая» ангиома;
- синдром Бина;
- лимфатическая мальформация;
- капиллярная мальформация;
- инфантильный миофиброматоз;
- моноцитарный и миеломоноцитарный лейкоз;
- неонатальный лангергансоклеточный гистиоцитоз Хашимото — Прицкера;
- синдром «черничного пирога»;
- псевдоангиоматоз[1].
Осложнения
Могут развиться:
- косоглазие;
- амблиопия;
- миопия;
- атрофия зрительного нерва;
- некроз гемангиомы;
- изъязвление гемангиомы;
- инфицирование гемангиомы;
- кровотечение[1][7].
Лечение
При стойких поверхностных гемангиомах показано лазерное лечение[1].
В качестве терапии первой линии назначают пероральный приём раствора пропранолола. При единичных поверхностных гемангиомах до 2 см в диаметре местное применение глазных капель тимолола. При больших опухолях, угрожающих осложнениями, к пропранололу добавляют преднизолон, винбластин или циклофосфамид[1].
К хирургическому вмешательству прибегают, когда есть опасность осложнений[1].
Прогноз
При своевременном лечении благоприятный[1].
Диспансерное наблюдение
Больных наблюдают офтальмологи и педиатры. Длительность и частоту наблюдения подбирают по возрасту (интервал наблюдения в неделях = возрасту в месяцах)[1].
Профилактика
Не разработана.
Примечания
Литература
- American Academy of Ophthalmology. 2024–2025 Basic and Clinical Science Course. Section 8 External Disease and Cornea. — American Academy of Ophthalmology, 2024.
- Taylor & Hoyt’s Pediatric ophthalmology and strabismus / Lambert S. R., Lyons C. J.. — 5th edition. — Elsevier, 2017. — ISBN 978-0-7020-6617-7.
Ссылки
- Национальное общество детских гематологов, онкологов, Российская ассоциация детских хирургов, Ассоциация детских кардиологов России. Гемангиома инфантильная. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (28 июня 2023). Дата обращения: 12 ноября 2025.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |