Заглоточный абсцесс
Загло́точный абсце́сс (ретрофарингеа́льный абсце́сс) — это гнойное воспаление лимфатических узлов и рыхлой клетчатки между фасцией глоточной мускулатуры и предпозвоночной фасцией. Причиной развития абсцесса являются в большинстве случаев Streptococcus и Staphylococcus. Возбудители инфекции проникают по лимфатическим путям со стороны полости носа, носоглотки, слуховой трубы и среднего уха. Иногда абсцесс является осложнением кори, скарлатины, дифтерии а также может развиться при ранениях слизистой оболочки задней стенки глотки инородным телом, твёрдой пищей. Наблюдается, как правило, у детей до 4—5 лет, у истощённых и ослабленных пациентов. Заболевание начинается остро, с быстрым нарастанием симптоматики. Характерны лихорадка, выраженная интоксикация и прогрессирующее нарушение проходимости верхних дыхательных путей. Основные симптомы включают боль в горле, болезненное и резко затруднённое глотание, что приводит к слюнотечению и отказу от еды, гнусавость и осиплость голоса, стридор, увеличенные и болезненные шейные лимфатические узлы[1][2]. Диагноз подтверждают с помощью фарингоскопии, рентгенографии и компьютерной томографии[3]. В основе лечения ретрофарингеального абсцесса лежит вскрытие и дренирование полости абсцесса, назначение антибактериальной терапии[1][2]. Прогноз благоприятный при своевременном и адекватном лечении[4].
Общие сведения
Классификация
По локализации заглоточного абсцесса выделают абсцесс в верхнем, среднем или нижнем отделах глотки[1] .
Этиология
Заглоточный абсцесс формируется вследствие гнойного воспаления лимфатических узлов данного пространства либо в результате распространения инфекционного процесса из соседних анатомических областей: полости носа, носоглотки (аденоиды), ротоглотки, гнойный процесс в слуховой трубе и барабанной полости[1], околоносовых пазухах[4][5]. Кроме того, ятрогенная или бытовая травма задней стенки глотки (при эндотрахеальной интубации, установке назогастрального зонда, проведении эндоскопических манипуляций, проглатывании или извлечении инородного тела) могут быть предрасполагающими факторами к развитию абсцесса. Другим фактором риска является наличие иммуносупрессии или хронических соматических заболеваний, таких как сахарный диабет, онкология, алкоголизм или ВИЧ-инфекция. У подростков (старше 14 лет) и взрослых тонзиллэктомия повышает риск развития как ретрофарингеальных, так и парафарингеальных абсцессов[4][5].
К бактериями, вызывающим ретрофарингеальный абсцесс, относятся следующие:
- Streptococcus pyogenes;
- Streptococcus viridans;
- Staphylococcus aureus;
- Метициллин-резистентный золотистый стафилококк;
- Klebsiella pneumoniae;
- Staphylococcus epidermidis;
- Bartonella henselae ;
- Eikenella corrodens;
- Escherichia coli;
- Синегнойная палочка;
- Энтеробактерии, продуцирующие бета-лактамазы расширенного спектра;
- Mycobacterium tuberculosis ;
- Актиномицеты;
- Cryptococcus neoformans ;
- Haemophilus influenzae;
- дрожжевые грибы рода Candida ;
- Среди анаэробов наиболее распространены Veillonella, Bacteroides, Fusobacterium, Prevotella, Peptostreptococcus и Porphyromonas[1][4].
Спектр возбудителей существенно различается в зависимости от возраста пациента. Это обусловлено характером первичного очага инфекции. У детей абсцесс чаще всего развивается как осложнение инфекций верхних дыхательных путей и вызван типичной для этой зоны флорой. У подростков и взрослых преобладают случаи, связанные со стрептококковым фарингитом или стоматологической патологией, которые вызываются другими микроорганизмами[3].
Патогенез
Заглоточное пространство представляет собой плоскую щель, расположенную между задней стенкой глотки и предпозвоночной фасцией и заполненную рыхлой соединительной тканью. Основной путь проникновения инфекции в это пространство — лимфогенный (возможны гематогенный и контактный пути). Глубокие заглоточные лимфатические узлы являются первым барьером и играют роль регионарных лимфатических узлов для инфекции из воспалительных очагов в полости носа, носоглотки и ротоглотки, слуховой трубы и среднего уха. В детском возрасте патогенез связан с распространением инфекции в заглоточные лимфатические узлы на фоне острого ринофарингита, тонзиллита (ангины) или детских инфекций (корь, скарлатина, дифтерия). У детей грудного возраста инфицирование может произойти через трещины соска матери или при начальных формах мастита[1][6].
Эпидемиология
Данное заболевание встречается преимущественно в детском возрасте (чаще всего до 5 лет), что анатомически обусловлено хорошо развитыми лимфатическими узлами и рыхлой клетчаткой в ретрофарингеальном пространстве, которые подвергаются инволюции после 4—5 лет. У взрослых ретрофарингеальный абсцесс наблюдается крайне редко и носит вторичный характер[1][7].
Диагностика
Клиническая картина ретрофарингеального абсцесса варьируется в зависимости от стадии, локализации гнойного очага и возраста пациента. Начальные симптомы часто напоминают неосложненный фарингит, что затрудняет раннюю диагностику, особенно у детей младшего возраста, которые не могут чётко сформулировать жалобы. При сборе анамнеза необходимо узнать о предшествующей инфекции верхних дыхательных путей или травмы глотки. Заболевание обычно развивается остро, с выраженной лихорадкой (температура тела достигает 39—40 °С), интоксикацией и быстрым нарастанием симптомов обструкции верхних дыхательных путей и дисфагии в течение нескольких дней. Ключевыми клиническими проявлениями являются боль в горле, болезненное и затруднённое глотание, приводящее к слюнотечению и отказу от еды, изменение голоса (гнусавость, приглушённость), признаки компрессии дыхательных путей (стридор, хрипящее дыхание, усиливающееся в положении лёжа). Характерно вынужденное положение головы с наклоном в больную сторону и кзади, ригидность затылочных мышц, тризм, увеличение и болезненность шейных лимфоузлов. Локализация абсцесса определяет специфичность симптомов: при верхней — нарушение носового дыхания, при средней — глотания, при нижней — выраженное затруднение дыхания. При осмотре может визуализироваться асимметричное, гиперемированное, флюктуирующее выпячивание на задней стенке глотки, хотя при низком расположении абсцесса оно может быть незаметно. У маленьких детей важное диагностическое значение имеет пальпация, выявляющая болезненную эластичную припухлость. Осмотр требует проводят в положении Тренделенбурга с готовым аспирационным оборудованием из-за высокого риска разрыва абсцесса и аспирации гноя с последующей острой обструкцией дыхательных путей или пневмонитом[1][2]. Реже встречается хроническая форма, характерная для взрослых на фоне туберкулёзного или сифилитического поражения позвоночника, протекающая со стёртой симптоматикой[3].
- Клинический анализ крови — характерны признаки воспалительной реакции: нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов[1][3].
- Биохимический анализ крови — характерны повышенные концентрации С-реактивного белка и прокальцитонина в сыворотке крови[3][4].
- Бактериологическое исследование содержимого абсцесса — посев гноя необходим для идентификации возбудителя и назначения этиотропного лечения. Наиболее информативным материалом является гной, полученный непосредственно из очага во время хирургического вскрытия абсцесса или диагностической пункции. Мазки из зева или с поверхности после дренирования не используются, так как они часто контаминированы микрофлорой ротоглотки[3]. Дополнительно, с целью исключения сифилиса, выполняется серологическое исследование крови с постановкой реакции Вассермана[1].
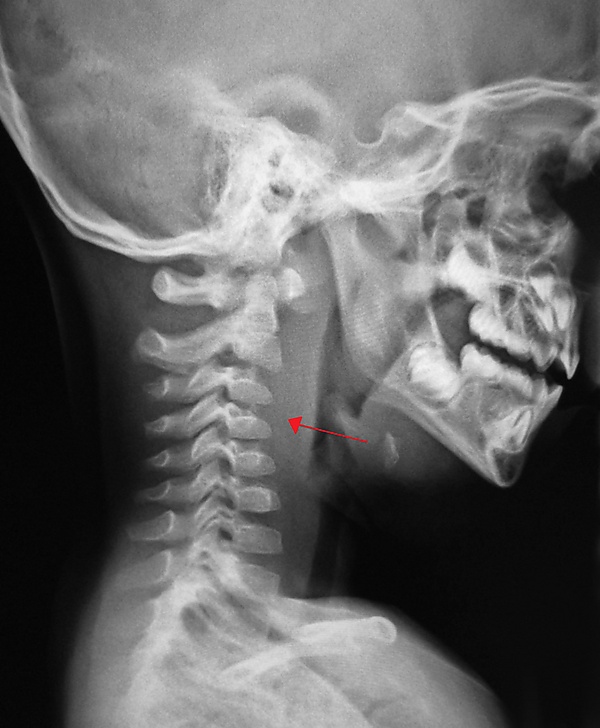
- Рентгенография глотки в боковой проекции — рентгенологическое исследование глотки в боковой проекции служит важным методом первичной диагностики. Признаком воспалительного процесса в заглоточном пространстве является расширение его тени, а абсцесс визуализируется как локальное, ограниченное затемнение на определённом уровне. Для повышения информативности исследования боковую рентгенограмму мягких тканей шеи необходимо выполнять при соблюдении определённых условий: в положении максимального разгибания шеи, на вдохе и без её поворота[1][5].
- Рентгенография органов грудной клетки необходима при подозрении на медиастинит, пневмомедиастинум, инородное тело нижних дыхательных путей или эмпиема[3].
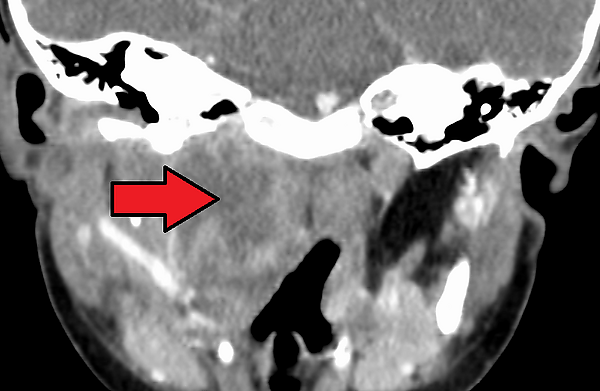
- Компьютерная томография — является основным методом визуализации для подтверждения диагноза и позволяет провести дифференциальную диагностику между гнойным абсцессом и воспалительным инфильтратом (целлюлитом), определить точные границы распространения патологического процесса. Для достижения максимальной диагностической точности исследование необходимо проводить с контрастированием. Это обеспечивает детальную визуализацию анатомических взаимоотношений очага инфекции с соседними анатомическими структурами, такими как магистральные сосуды шеи[5][3].
- Фарингоскопия — обнаруживают флюктуирующую припухлость на задней стенке глотки. В первые дни заболевания шарообразное выпячивание задней стенки глотки расположено с одной стороны, а в дальнейшем — по средней линии. В сомнительных случаях производят диагностическую пункцию[1].
- Магнитно-резонансная томография (МРТ) обеспечивает более детальную визуализацию мягких тканей, что позволяет точно дифференцировать сформировавшийся абсцесс от флегмоны или увеличенных лимфатических узлов у пациентов любого возраста. Кроме того, МРТ является ценным неинвазивным методом для своевременного выявления осложнений (тромбоз сосудов или медиастинит). Несмотря на преимущества данного метода диагностики, МРТ применяется реже, особенно в качестве первоочередного или единственного метода диагностики при неотложных состояниях[3].
Дифференциальная диагностика
Дифференциальную диагностику заглоточного абсцесса проводят со следующими состояниями:
- инородное тело в дыхательных путях;
- пневмония;
- медиастинит;
- парафарингеальный абсцесс;
- паратонзиллярный абсцесс;
- сиаладенит;
- эпиглоттит;
- фарингит;
- ангина Людвига;
- синдром Лемьера (тромбоз внутренней яремной вены);
- ларингит:
- туберкулёз;
- сифилис;
- новообразования задней стенки глотки и позвоночника;
- ретрофарингеальная лимфаденопатия;
- остеомиелит позвонков;
- аневризма восходящей глоточной артерии[2][1]
Осложнения
Могут развиться следующие осложнения:
- обструкция верхних дыхательных путей;
- гнойный медиастинит
- аспирационная пневмония;
- эпидуральный абсцесс;
- тромбозом яремных вен;
- некротический фасциит;
- сепсис;
- эрозия сонной артерии;
- плеврит;
- острый респираторный дистресс-синдром;
- паралич черепных нервов;
- перфорация пищевода;
- гнойный менингоэнцефалит;
- атланто-затылочный вывих;
- эрозия второго и третьего шейных позвонков;
- разрыв сонной артерии;
- гнойный тромбофлебит яремной вены[4][2].
Лечение
Для лечения заглоточного абсцесса назначается комплексная терапия, включающая антибактериальные препараты широкого спектра действия, противовоспалительные, жаропонижающие и антигистаминные средства[1][6]. Лечение начинается с парентерального введения антибиотиков. Препаратами первой линии являются ампициллин-сульбактам, клиндамицин, цефалоспорины III поколения. При признаках сепсиса, отсутствии ответа на начальную терапию или подозрении на резистентную стафилококковую инфекцию к схеме добавляют ванкомицин или линезолид. Парентеральную антибиотикотерапию продолжают до стойкого клинического улучшения и нормализации температуры тела. После стабилизации состояния возможен переход на пероральный приём антибактериальных препаратов. Помимо антибактериального лечения, обязательными компонентами терапии являются адекватное обезболивание, внутривенная регидратация[7][2].
Основным методом лечения ретрофарингеального абсцесса является вскрытие и дренирование абсцесса для предотвращения осложнений, таких как асфиксия или аспирация гноя. Хирургическое вмешательство показано, если симптомы не уменьшаются через 24—48 часов после начала антибактериальной терапии или размер абсцесса превышает 2—2,5 см. Предпочтительным доступом является вскрытие абсцесса через рот под местной или общей анестезией. В ходе операции, после предварительной пункции и аспирации гноя для предотвращения его попадания в дыхательные пути, производится вертикальный разрез в месте наибольшего выпячивания задней стенки глотки с последующим промыванием и дренированием полости. При этом пациент должен находиться в положении лёжа с отклонённой кзади головой. В сложных случаях, например, при расположении абсцесса ниже уровня третьего шейного позвонка применяется доступ через разрез на шее. Разрез обычно делается вдоль передней границы грудино-ключично-сосцевидной мышцы, а тупое рассечение проводится по направлению к абсцессу, чтобы предотвратить повреждение магистральных сосудов и нервов шеи[1][2]. Особое внимание уделяется обеспечению проходимости дыхательных путей как до, так и после операции, потому что интубация может быть затруднена из-за отёка, а в послеоперационном периоде существует риск его нарастания, поэтому в течение 48 часов после операции проводят мониторинг состояния пациента[3]. Абсцессы специфической природы (туберкулёзные, сифилитические) не вскрывают, а проводят повторные пункции с аспирацией и введением соответствующих препаратов на фоне основной терапии. После хирургического вмешательства обязательно продолжается системная антибиотикотерапия и назначаются местные процедуры (полоскания)[1].
Прогноз
Прогноз при ретрофарингеальном абсцессе напрямую зависит от своевременности диагностики и лечения. В случае ранней диагностики, незамедлительного хирургического вмешательства и адекватной антибактериальной терапии абсцесса прогноз, как правило, благоприятный. Тем не менее, данное заболевание является потенциально жизнеугрожающим состоянием из-за риска развития осложнений. Наиболее опасными последствиями являются медиастинит (с уровнем летальности около 25 % даже на фоне лечения), тромбоз внутренней яремной вены, эрозия стенки сонной артерии, перикардит и эпидуральный абсцесс[1][4].
Диспансерное наблюдение
Диспансерное наблюдение индивидуальном порядке у оториноларинголога.
Профилактика
Не существует абсолютного метода профилактики ретрофарингеального абсцесса, так как предотвратить инфекции верхних дыхательных путей или случайные травмы ротоглотки невозможно. Однако существуют простые меры, которые помогают снизить риск развития данного заболевания. Соблюдение правил гигиены рук и использование масок в периоды сезонного подъёма респираторных заболеваний способствуют профилактике вирусных и бактериальных инфекций, которые могут стать причиной развития абсцесса. Также необходимо проводить регулярные профилактические осмотры у стоматолога, что предотвратить формирование хронического очага инфекции[2][4].