Рефракционный сюрприз
Рефракцио́нный сюрпри́з (послеоперацио́нная аметропи́я, послеоперацио́нное наруше́ние рефра́кции) — ошибка преломляющей способности оптической системы глазного яблока, возникающая после операции по удалению катаракты с имплантацией интраокулярной линзы (ИОЛ). Проявления: неожиданно низкая острота зрения на запланированном расстоянии, рефракция глаза более чем на 1 дптр отличается от запланированной рефракции. Состояние возникает в результате послеоперационных осложнений, ошибок медицинского персонала, погрешностей измерений или расчётов. Нарушения рефракции исправляют хирургически, если после периода адаптации они остаются неприемлемыми для пациентов. Прогноз благоприятный.
Этиология
- Состояния, провоцирующие ошибки кератометрии:
- сухой кератоконъюнктивит,
- дистрофия базальной мембраны эпителия роговицы,
- повреждения роговицы на фоне ношения контактных линз,
- узловая дегенерация Зальцмана,
- недавние медицинские вмешательства на роговице (в том числе аппланационная тонометрия),
- рефракционная хирургия в анамнезе[1].
- Состояния, провоцирующие ошибки биометрии:
- Погрешности расчётов у пациентов с аметропиями высокой степени или кератоконусом.
- Ошибки, не связанные с глазным яблоком:
- Состояния, связанные с операцией:
- тугие роговичные швы,
- размещение ИОЛ в борозде цилиарного тела,
- подвывих ИОЛ,
- растяжение капсульного мешка остатками вискоэластика,
- отёк роговицы,
- макулярный отёк[2]
- сморщивание капсульного мешка[3].
Патогенез
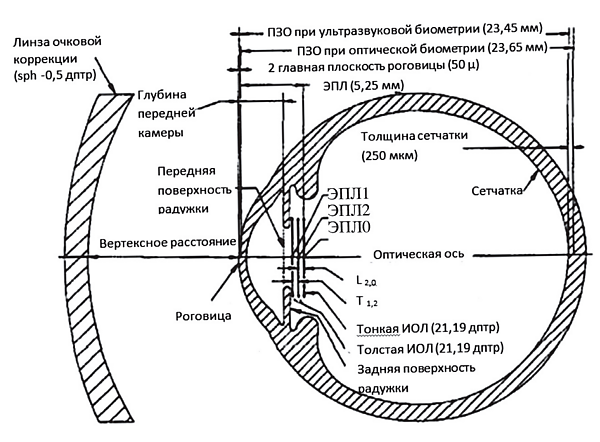
Пациентам с плотной катарактой невозможно выполнить оптическую биометрию, поэтому размеры глазного яблока измеряют менее точной ультразвуковой биометрией. Ношение контактных линз изменяет кривизну роговицы, поэтому результаты биометрии получаются искажёнными, а расчёты на их основании приводят к выбору неправильной ИОЛ. Роговицы пациентов с кератоконусом, рубцами или перенёсших кератопластику, лазерную коррекцию зрения, преломляют световые лучи неравномерно по всей поверхности, поэтому являются источником больших погрешностей измерения. Остатки вискоэластика могут смещать ИОЛ вперёд. Формулы для расчёта оптической силы ИОЛ дают погрешность, которая зависит от аметропии пациентов — при высоких степенях гиперметропии и миопии расчёты менее точны[2].
Конфигурация опорных элементов ИОЛ влияет на форму и размеры капсульного мешка и на возможность смещения оптической части ИОЛ. Фиброз и сморщивание капсульного мешка в послеоперационном периоде приводит к смещению оптической части ИОЛ вдоль сагиттальной оси, что сказывается на рефракционном результате[3].
Эпидемиология
Послеоперационная рефракция 30—50 % пациентов отклоняется от запланированной более чем на 0,5 дптр, 6—11 % — более чем на 1 дптр. Послеоперационная рефракция 12 % пациентов, перенёсших имплантацию торических ИОЛ, отклоняется от запланированной более чем на 1 дптр[1].
Диагностика
Пациенты видят недостаточно чётко на запланированном расстоянии, испытывают головные боли, тошноту или напряжение в глазах[4].
Не применяют.
- Визометрия. Острота зрения без коррекции не соответствует ожиданиям, с коррекцией — достаточная.
- Рефрактометрия. Отличается более чем на 1 дптр. Авторефрактометрия недостоверна, поэтому рефракцию определяют субъективно — подбирают линзы, дающие наиболее высокую остроту зрения[1].
- Биомикроскопия за щелевой лампой. Положение ИОЛ оценивают до и после медикаментозного расширения зрачка. ИОЛ может быть повёрнута вдоль сагиттальной оси, наклонена, смещена в сторону, вперёд или назад.
- Офтальмоскопия. Осмотр сетчатки после расширения зрачка позволяет исключить болезни сетчатки.
- Биометрия и кератометрия. Исследования выполняют повторно и сравнивают с результатами предоперационного обследования.
- Оптическая когерентная томография. Помогает оценить положение ИОЛ в разных плоскостях и состояние макулы[4].
Осложнения
- Снижение качества жизни[4]
Лечение
Многие рефракционные сюрпризы не требуют повторной операции. Для стабилизации рефракции потребоваться до 3 месяцев: не менее 1 недели после имплантации монофокальных ИОЛ и не менее 1 месяца после имплантации мультифокальных ИОЛ. Даже если после окончания реабилитации зрение отличается от запланированного, следует взвесить преимущества текущего состояния и риски повторного вмешательства. Например, слабая миопия даст возможность читать без очков, а недостаточное зрение вдаль можно скорректировать очками или контактными линзами. Повторная операция несёт риск ещё большего снижения остроты зрения[1][2].
Тактика ведения пациентов:
- рефракционная ошибка меньше 2 дптр, нет патологии роговицы, нет позитивной дисфотопсии и жалоб на низкую контрастную чувствительность — показана лазерная коррекция зрения;
- рефракционная ошибка больше 2 дптр, ИОЛ признана источником ошибки, есть позитивная дисфотопсия — показана замена ИОЛ;
- астигматизм из-за неправильного положения ИОЛ, с момента операции прошло не более 2 месяцев — показана ротация ИОЛ;
- гиперметропический сюрприз, зонулопатия или разрыв задней капсулы — показана имплантация дополнительной ИОЛ методом piggy-back[1].
Прогноз
Благоприятный.
Диспансерное наблюдение
Пациентов осматривает офтальмолог через 1 неделю, 1 и 3 месяца после операции. При необходимости устанавливают индивидуальную частоту осмотров[4].
Профилактика
Национальная служба здравоохранения Великобритании определила как должна выглядеть статистика исходов хирургии катаракты: послеоперационная рефракция 85 % глаз не должна отличаться от целевой рефракции больше чем на 1 дптр, 55 % — 0,5 дптр. Для этого особое внимание уделяют технике выполнения биометрии, оптимизируют A-константы ИОЛ, выбирают оптимальные формулы расчёта ИОЛ и технику имплантации, рекомендуют прервать ношение мягких контактных линз за 1 неделю до биометрии, жёстких — за 2 недели. Измерения повторяют при длине глазного яблока менее 21,2 мм или более 26,6 мм, разнице осевой длины между глазами более 0,7 мм, средней кератометрии менее 41 дптр или более 47 дптр, разнице средней кератометрии между глазами более 0,9 дптр, роговичном астигматизме более 2,5 дптр[2].