Синдром утреннего сияния
Синдро́м у́треннего сия́ния (СУС, синдром вьюнка, синдром утреннего цветка) — редкая врождённая воронкообразная экскавация заднего полюса глазного яблока с вовлечением диска зрительного нерва. Причины неизвестны. Достоверных данных о распространённости нет по причине редкости патологии. СУС диагностируют в раннем детстве и обычно сразу на стадии осложнений — односторонней амблиопии и/или косоглазия; диск зрительного нерва увеличен, серого цвета, с глубокой воронкообразной экскавацией, напоминающей по форме цветок вьюнка. Синдром часто сочетается с другими аномалиями развития глаз, лица, головного мозга, сердца или почек. Лечение: коррекция зрения, лечение амблиопии, хирургия косоглазия. Прогноз неблагоприятный.
Общие сведения
История
Впервые синдром описал В. Рейс в 1908 году. Его называли «синдром вьюнка», «синдром утреннего цветка» и др.[3] М. Хандманн и соавт. описали характерную аномалию глазного дна у 6 детей, сравнив её с утренним сиянием. В 1970 году П. Киндлер описал 10 случаев патологии, напоминавшей распустившийся цветок пурпурного вьюнка[4].
Этиология
Патогенез
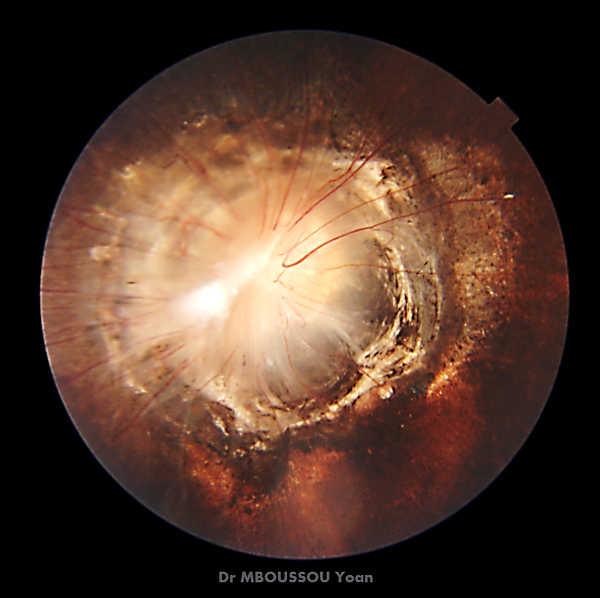
Существует несколько гипотез развития СУС: проявление колобоматозных дефектов, первичный мезодермальный дефект, дисбаланс развития мезодермы и эктодермы, сбой в развитии глазного стебля в месте соединения со зрительным пузырём. В соответствии с последней гипотезой эмбриональная щель распространяется внутри расширенного глазного стебля, формирование эмбриональной щели нарушается и приводит углублению в месте входа зрительного нерва в глазное яблоко[4]. Диск зрительного нерва увеличен и расположен в воронкообразной впадине, иногда приподнят или стафиломатозно изменён. Вокруг диска расположены прозрачные серые участки дисплазии сетчатки, глыбки пигмента и множество аномально ветвящихся сосудов. Граница между диском и сетчаткой неразличима[7].
Эпидемиология
В медицинской литературе описано более 100 случаев[6]. Из-за редкости СУС эпидемиология плохо изучена. В большинстве публикаций описаны клинические случаи или серии случаев до 20 человек. Распространённость приведена только в публикации шведских офтальмологов: среди населения Стокгольма в возрасте 2-19 лет она составила 1:38 500 жителей[4]. У женщин СУС встречается в 2 раза чаще. Иногда синдром сочетается с другой врождённой патологией глаз: микрокорнеа, персистирующая зрачковая мембрана и артерия стекловидного тела, катаракта, киста цилиарного тела, гиперпластическое первичное стекловидное тело, миопия высокой степени, астигматизм и др[3]. Возможно сочетание с цереброваскулярными и челюстно-лицевыми аномалиями, патологией эндокринной системы, сердца и почек, рассеянным склерозом[4]. Чаще поражается правый глаз[3]. Частота двухсторонних случаев 16 %. Около 65 % семейных случаев — двусторонние[8].
Диагностика
СУС часто проявляется в раннем детстве косоглазием поражённого глаза[6]. Обычно диагностируется в возрасте 2 лет, иногда — около 5 лет. Косоглазие присутствует в 80 % случаев[8]. Большинство взрослых пациентов жалуются на одностороннее снижение остроты зрения[7]. У некоторых пациентов СУС сочетается с гемангиомой век. При осмотре зрачковые реакции обычно нормальные, но есть сообщения об относительном афферентном зрачковом дефекте[4].
Есть сообщения о сопутствующем дисморфизме лица (гипертелоризм, диспластические уши, расщелина губы и неба и др.), внутричерепных аномалиях (базальное энцефалоцеле, агенезия мозолистого тела, липомы средней линии мозга и др.), почечных аномалиях (гипоплазия почек, хронический гломерулонефрит, гидронефроз и др.), пороках сердца и сосудов головного мозга. СУС может быть связан с болезнью мойя-мойя, синдромом PHACE, синдромом Айкарди, нейрофиброматозом II типа, мальформацией Арнольда — Киари I типа, синдромом CHARGE, синдромом Поланда и др. Двусторонние случаи могут быть связаны с более тяжёлым системным поражениями[6].
Не используют.
- Визометрия — острота зрения может быть высокой, но обычно 0,1 или ниже[8].
- Рефрактометрия — в поражённом глазу выявляется миопия высокой степени.
- Офтальмотонометрия — ВГД в пределах нормы[4].
- Биомикроскопия за щелевой лампой — СУС могут сопутствовать киста цилиарного тела, врождённая катаракта, задний лентиконус, аниридия, персистирующая гиперплазия первичного стекловидного тела, остатки гиалоидной артерии.
- Офтальмоскопия — виден увеличенный диск зрительного нерва с перипапиллярной пигментацией, воронкообразная глубокая экскавация, радиальный рисунок ретинальных кровеносных сосудов и бледный рыхлый пучок глиальной ткани, покрывающий диск зрительного нерва[6]; у большинства больных развивается локальная отслойка сетчатки и радиальные складки сетчатки в пределах углубления, эпиретинальный фиброз.
- Пороговая периметрия — центральные скотомы и увеличение слепого пятна[7].
- Оптическая когерентная томография — помогает выявить серозную отслойку сетчатки[6].
Осложнения
- Хориоидальная неоваскуляризация макулы
- Серозная макулопатия
- Серозная отслойка сетчатки
- Косоглазие[5]
Лечение
Прогноз
Прогноз для зрения неблагоприятный из-за склонности к серозной отслойке сетчатки (30 % случаев), амблиопии и косоглазию. Лечение амблиопии редко приводит к существенному улучшению[9].
Профилактика
Первичная профилактика не разработана, вторичная — направлена на обследование членов семьи, предупреждение амблиопии и косоглазия[8].