Аллергический конъюнктивит
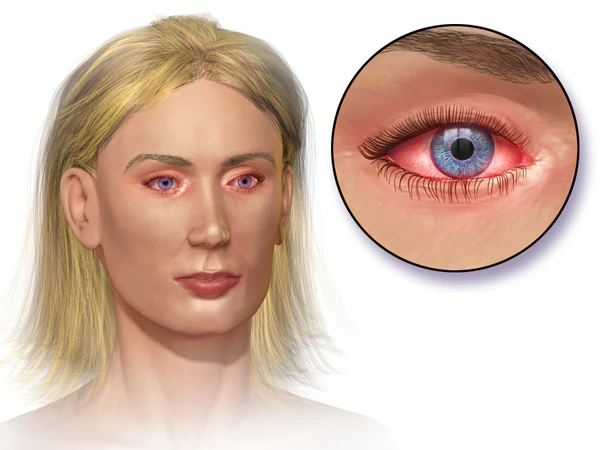
Аллерги́ческий конъюнктиви́т — воспаление конъюнктивы, развивающееся как реакция гиперчувствительности на контакт с аллергеном. Заболеваемость аллергическим конъюнктивитом 20 % в год. Аллергенами выступают пыльца растений и трав, пылевые клещи, споры грибов, шерсть, пух, перо или перхоть животных, производственные аллергены, лекарственные и косметические средства, частицы бактерий, вирусов, грибов или паразитов. Общие симптомы: зуд в глазах, отёк век, слезотечение, светобоязнь, водянистые выделения и ощущение инородного тела.
Что важно знать
Классификация
Этиология
Сезонный аллергический конъюнктивит развивается после контакта с пыльцой растений и трав; круглогодичный — после контакта с домашней пылью (пылевые клещи, кожный эпителий, споры грибов), шерстью, пухом или перхотью животных[2][6], косметическими средствами, перьями в подушках, кормом для рыб, продуктами горения, производственными аллергенами[4].
Причина весеннего кератоконъюнктивита не установлена. Предполагают, что он развивается в результате контакта с аллергенами в сухом жарком климате[6]. Есть данные о связи с высоким уровнем эстрона, дефицитом гормона роста, дигидротестостерона и глобулина, связывающего половые гормоны[2].
Атопический конъюнктивит развивается у людей с генетической предрасположенностью к атопическим реакциям на аллергены окружающей среды. У них часто встречается бронхиальная астма и атопический дерматит[7].
Лекарственный конъюнктивит по сути является контактным аллергическим конъюнктивитом. Он развивается в ответ на местное или системное применение лекарственных средств[4].
Инфекционно-аллергический конъюнктивит развивается после местного или системного инфекционного воспаления как реакция на антигены бактерий, вирусов, грибов или паразитов[4]. Частые причины: экзотоксины золотистого стафилококка, хламидий, кандиды, туберкулин[8][5].
Патогенез
Сезонный и круглогодичный конъюнктивит развиваются по механизму реакции гиперчувствительности немедленного типа: молекула антигена присоединяется к мембраносвязанным IgE и активирует тучные клетки[7]. В результате дегрануляции тучных клеток высвобождаются и синтезируются медиаторы (гистамин, протеазы, хемотаксические факторы, простагландины, лейкотриены, фактор активации тромбоцитов, цитокины). Медиаторы расширяют сосуды, увеличивают проницаемость капилляров, стимулируют секрецию слизи[9]: соединение гистамина с H1-гистаминовыми рецепторами нервных окончаний проявляется зудом в глазах, соединение с H1- и H2-гистаминовыми рецепторами конъюнктивальных сосудов — к расширению сосудов. Интерлейкин 8 привлекает нейтрофилы; интерлейкин 5 — эозинофилы; интерлейкины 4, 6 и 13 — повышают чувствительность[10].
Механизм атопического кератоконъюнктивита представляет собой комбинацию реакций гиперчувствительности замедленного типа и немедленного типа[6]. Реакция гиперчувствительности замедленного типа заключается в активации Т-клеток путём длительной или повторной экспозиции антигена. Т-клетки повреждают ткани напрямую или посредством цитокинов, активирующих эозинофилы, моноциты и макрофаги, нейтрофилы или натуральные киллеры[9].
Патогенез весеннего кератоконъюнктивита до конца не изучен. Известно, что в реакции участвуют эозинофилы, фибробласты, эпителиоциты, тучные клетки и Th2-лимфоциты[7].
Эпидемиология
Заболеваемость аллергическим конъюнктивитом 20 % в год[11]; 40 % населения Соединённых Штатов Америки замечают симптомы хотя бы 1 раз в год[7]. Примерно половина больных имеют личный или семейный анамнез атопии[11].
Заболеваемость сезонным аллергическим конъюнктивитом повышается в периоды опыления растений. Симптомы регистрируют более чем у 90 % больных поллинозом. В средней полосе России 7 % случаев регистрируют в весенний период (конец апреля — начало мая), 75 % — в летний период (начало июня — конец июля), 6,3 % — в летне-осенний период. На круглогодичный аллергический конъюнктивит приходится 23 % всех аллергических заболеваний глаз[12].
Лекарственный конъюнктивит в 90,1 % случаев развивается в ответ на инстилляции глазных капель (аллергеном обычно является консервант), в 9,9 % — на системное применение лекарственных средств (6,6 % случаев проявляются только глазными симптомами)[12].
Весенний кератоконъюнктивит чаще встречается на первом десятилетии жизни (82 % случаев), у 95 % больных регрессирует в период полового созревания и крайне редко встречается после 20 лет[4]. Мужчины болеют в 2 раза чаще[7]. Доля среди амбулаторных больных на севере России 0,015 %, в средней полосе — 0,23 %, на юге — 0,2—0,71 %[12].
Атопический кератоконъюнктивит обычно встречается в период между подростковым возрастом и пятым десятилетием жизни. Он рецидивирует и стихает без связи с сезонностью. У 95 % больных выявляют атопический дерматит, у 87 % — астму[7], 5 % в детстве болели весенним кератоконъюнктивитом[12].
Диагностика
Общие симптомы: зуд в глазах, отёк век, слезотечение, светобоязнь, водянистые выделения и ощущение инородного тела[13][10]. Зуд наиболее типичен для аллергического конъюнктивита глазной аллергии — о нём сообщают более 75 % пациентов[10]. Симптомы наиболее выражены в тёплую и сухую погоду, наименее — в холодную и влажную[13]. Они снижают качество жизни — вынуждают больных реже выходить из дома, мешают при чтении и вождении транспорта, нарушают сон[10].
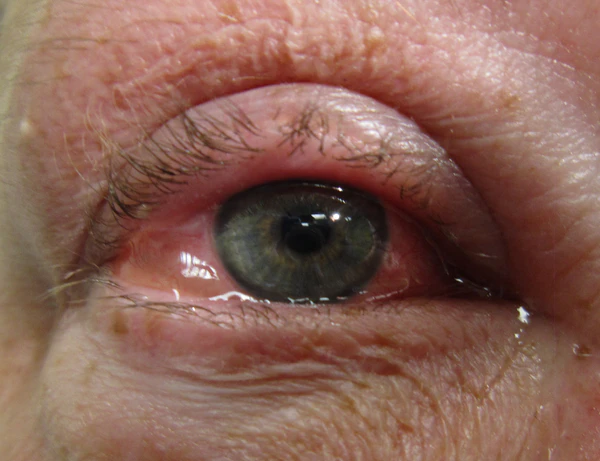
Сезонный и круглогодичный аллергические конъюнктивиты проявляются двухсторонним покраснением и отёком конъюнктивы, водянистыми выделениями и незначительным количеством слизистых выделений. У больных сезонным аллергическим конъюнктивитом симптомы развиваются в определённое время года (во время распространения аллергена); у больных круглогодичным — постоянно[7].
Весенний конъюнктивит проявляется покраснением конъюнктивы, водянистыми и слизистыми выделениями. При осмотре выявляют гипертрофию сосочков конъюнктивы верхнего века, пятна Хорнера — Трантаса (отложения эозинофилов и тучных клеток)[2][7]. При вовлечении роговицы присоединяется боль, слезотечение, светобоязнь, снижается острота зрения[6]; на роговице появляются эрозии, гиперкератоз, щитовидные язвы, микропаннус. Без лечения развиваются рубцы конъюнктивы, неоваскуляризация и помутнение роговицы[12].
Атопический кератоконъюнктивит проявляется двухсторонним покраснением и отёком конъюнктивы, водянистыми или слизистыми выделениями, болью, снижением остроты зрения, светобоязнью и ощущением инородного тела в глазах. При осмотре выявляют экзематозный блефарит, гипертрофию сосочков конъюнктивы верхнего или нижнего века, лихенизацию или рубцевание века. В тяжёлых случаях выпадают ресницы, образуются конъюнктивальные рубцы, неоваскуляризация, язвы или рубцы роговицы, точечный эпителиальный кератит, кератоконус, субкапсулярная катаракта[6][7].
Инфекционно-аллергический конъюнктивит отличается лёгким покраснением конъюнктивы, множественными фолликулами на конъюнктиве век и глазных яблок, скудным слизистым отделяемым. На лимбе образуются инфильтраты с тенденцией к слиянию[4][5]. Для фликтенулёзного кератоконъюнктивита характерны маленькие жёлтые узелки на роговице, которые изъязвляются через несколько дней[8].
- Кожные и конъюнктивальные аллергологические пробы высокочувствительны и специфичны для выявления аэроаллергенов (прик-тесты) и лекарственных аллергенов (патч-тест).
- Исследование концентрации иммуноглобулинов в слезе и сыворотке крови — концентрация IgE повышена у больных аллергическим конъюнктивитом[2].
- Визометрия;
- биомикроскопия за щелевой лампой;
- офтальмоскопия;
- кератотопография полезна для скрининга на кератоконус (особенно при весеннем и атопическом кератоконъюнктивите)[2].
Дифференциальная диагностика
- Инфекционный конъюнктивит;
- блефарит;
- синдром сухого глаза;
- токсический конъюнктивит;
- глазная розацеа;
- кератит;
- эписклерит;
- склерит;
- закрытоугольная глаукома[7];
- неаллергический эозинофильный конъюнктивит;
- пемфигоид слизистых оболочек;
- синдром Стивенса — Джонсона;
- синдром Лайелла;
- верхний лимбический кератоконъюнктивит;
- хронический псевдомембранозный конъюнктивит;
- синдром Парино[6].
Осложнения
- Помутнение роговицы;
- рубцевание конъюнктивы;
- бактериальный кератит;
- неоваскуляризация роговицы;
- паннус;
- рецидивирующий эпителиальный дефект роговицы;
- щитовидная язва роговицы;
- синдром сухого глаза;
- кератоконус;
- герпетический кератит[6];
- лихенизация века[7].
Лечение
Исключают или минимизируют контакт с аллергеном. Для смягчения симптомов используют холодные компрессы и увлажняющие глазные капли[2].
Используют лекарственные средства в глазных каплях и для перорального приёма: блокаторы H1-гистаминовых рецепторов, стабилизаторы мембран тучных клеток, деконгестанты и глюкокортикоиды; тяжёлых случаях — местные формы циклоспорина, интерферона α-2b и такролимуса[2][14].
Снижает выраженность симптомов и потребность в лекарствах во время обострений. Терапию проводят во время ремиссии и во время обострений, плохо поддающихся традиционному лечению[2].
Для леченых случаев прогноз благоприятный — осложнения развиваются редко, но часто случаются рецидивы. Без лечения аллергические конъюнктивиты приводят к осложнениям и снижению остроты зрения[6]. Выраженность симптомов атопического кератоконъюнктивита максимальна в молодом возрасте и снижается к пятому десятилетию жизни[7].
Диспансерное наблюдение
Больных наблюдают офтальмолог, аллерголог, терапевт или педиатр. Частоту визитов устанавливают индивидуально[2].
Профилактика
Аллерген-специфическая иммунотерапия снижает выраженность симптомов во время обострений и потребность в лекарствах[2].
Примечания
Литература
- Нарзикулова К. И., Миррахимова С. Ш., Сафаров Ж. О., Ибрагимова Н. Н. Современный взгляд на терапию аллергических конъюнктивитов // Саратовский научно-медицинский журнал. — 2018. — № 4.
- Е.П. Терехова. Аллергические конъюнктивиты: современный взгляд на клинические формы, диагностику и терапию // журнал «ФАРМАТЕКА». — 2015. — № №s1-15.