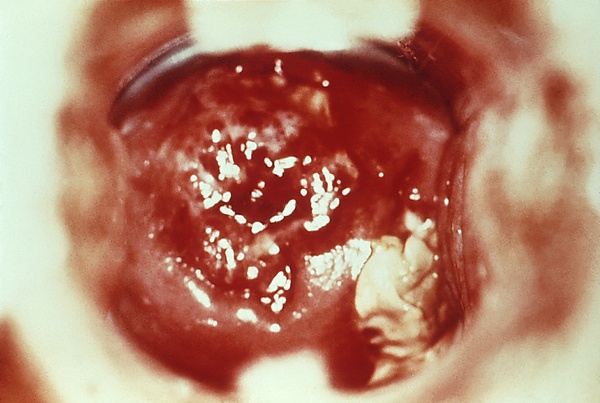
Цервицит
Цервици́т (лат. cervicitis) — воспалительный процесс, локализованный в цилиндрическом и/или многослойном плоском неороговевающем эпителии шейки матки инфекционной или неинфекционной природы, однако во многих случаях точную причину заболевания установить не удаётся[1][2].
Что важно знать
| Цервицит | |
|---|---|
| МКБ-11 | GA04 |
| МКБ-10-КМ | N72 |
| DiseasesDB | 30734 |
| MedlinePlus | 001495 |
| MeSH | D002575 |
Классификация
Цервицит классифицируется по следующим признакам[1]:
- По этиологии:
- инфекционный;
- неинфекционный.
- По происхождению возбудителя:
- ИППП;
- неспецифические инфекции;
- ятрогенные инфекции (связанные с манипуляцией);
- По наличию осложнений:
- осложнённые;
- неосложнённые;
- По таксономии возбудителя:
- бактериальные;
- вирусные;
- протозойные;
- грибковые;
- По клиническому течению:
- острый;
- хронический.
Этиология
Факторы риска развития цервицита:
- раннее начало половой жизни;
- аборты в анамнезе;
- курение;
- приём алкоголя;
- снижение иммунологической реактивности;
- незащищённый половой акт;
- новый половой партнёр;
- наличие нескольких половых партнёров;
- послеродовой период[3];
- ИППП у полового партнёра;
- наличие ВИЧ-инфекции;
Этиологию цервицита условно разделяют на инфекционную и неинфекционную, однако во многих случаях точную причину заболевания установить не удаётся[1][2]. Инфекционные формы подразделяются на специфические и неспецифические. Специфический цервицит связан с инфекциями, передаваемыми половым путём. Его возбудителями могут быть Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis, вирус простого герпеса, вирус папилломы человека, а также возбудители сифилиса и туберкулёза. При этом хламидийный цервицит встречается приблизительно в 4—5 раз чаще, чем гонококковый. Микоплазменная инфекция часто становится причиной воспаления шейки матки у пациенток с ВИЧ-инфекцией. Следует учитывать, что Neisseria gonorrhoeae и Chlamydia trachomatis преимущественно поражают цилиндрический эпителий эндоцервикса, тогда как вирус простого герпеса и трихомонады чаще затрагивают плоский эпителий экзоцервикса[2]. Неспецифический цервицит обусловлен условно-патогенной микрофлорой, к которой относятся Escherichia coli, стрептококки, стафилококки, эпидермальный стафилококк, бактероиды, протей, клебсиеллы, коринебактерии и другие микроорганизмы[4][5].
К неинфекционным причинам развития цервицита относят различные механические, физические и химические воздействия на шейку матки. К ним относятся аборты, диагностические выскабливания полости матки и цервикального канала, хирургические инвазивные вмешательства, сопровождающиеся расширением цервикального канала и травматизацией тканей, повреждение шейки матки во время родов. Определённую роль могут играть иммунные механизмы, лучевая терапия и системные воспалительные заболевания, например синдром Бехчета или красный плоский лишай[1][4]. Кроме того, атрофические изменения слизистой оболочки влагалища и матки, возникающие при гипоэстрогенных состояниях, способны имитировать клиническую картину цервицита. Бактериальный вагиноз также может быть связан с развитием цервицита. Это может происходить как из-за жизнедеятельности бактерий, вызывающих вагиноз, так и из-за снижения количества лактобактерий во влагалище. Ферменты, такие как гликозидазы и протеиназы, вырабатываемые бактериями, вызывающими бактериальный вагиноз, способны разрушать цервиковагинальную слизь, что облегчает развитие воспалительного процесса в шейке матки[2].
Патогенез
Травмированные участки шейки матки могут служить входными воротами для проникновения патогенных микроорганизмов и последующего развития воспалительного процесса в экзоцервиксе и эндоцервиксе. После проникновения инфекционного агента на стадии альтерации происходит десквамация поверхностного эпителия шейки матки, сопровождающаяся обнажением базальной мембраны и повреждением железистых структур. В результате структурных изменений железы начинают активно продуцировать секрет, что способствует нарушению межклеточных контактов и активации клеточных элементов иммунной системы, включая лимфоциты, макрофаги, плазмоциты, гистиоциты и фибробласты. При хронизации воспалительного процесса в клетках многослойного плоского эпителия формируются выраженные деструктивные изменения ядер и цитоплазмы, включая повреждение внутриклеточных органелл. Одновременно отмечается нарушение межклеточных взаимодействий, что приводит к снижению барьерной функции покровного эпителия. Эти изменения создают условия для более глубокого проникновения инфекционных агентов в ткани шейки матки. В ответ активируются процессы регенерации, при этом наблюдается замедление апоптоза и нарушение нормальной дифференцировки эпителиальных клеток[4].
Эпидемиология
Диагностика
Воспаление шейки матки более чем в половине случаев протекает бессимптомно, но при наличии клинических проявлений основными симптомами являются обильные слизистые или слизисто-гнойные выделения, межменструальные и посткоитальные кровотечения, диспареуния, зуд, жжение, дизурия. Хронический цервицит характеризуется стойкими признаками воспаления, включая гиперемию, кровоточивость и слизисто-гнойные выделения из цервикального канала[1].
При гинекологическом осмотре с помощью зеркал выявляются отёк и гиперемия слизистой оболочки шейки матки и влагалища, наличие обильных слизистых, слизисто-гнойных или гнойных выделений в цервикальном канале и сводах влагалища, также может наблюдаться гиперемия и отёчность наружного отверстия мочеиспускательного канала. Для цервицита герпетической этиологии характерны язвенные поражения, везикулярные высыпания на кожных покровах и слизистых, возможна общая интоксикация (лихорадка, головная боль), паховая лимфаденопатия и дизурия. При трихомонозе визуализируются красные пятна, которые представляют собой очаги цитолиза плоского эпителия с расширенными поверхностными капиллярами, изменения по типу «клубничной шейки матки» или «пятнистого кольпита». При хламидийной инфекции определяются множественные мелкие фолликулярные образования со светлым, иногда желтоватым содержимым, гиперемированные сосочки эндоцервикса[5]. Бимануальное исследование позволяет оценить размеры, консистенцию и подвижность матки и придатков, а также наличие болезненности при пальпации и тракциях за шейку матки[1].
- Микроскопическое исследование отделяемого женских половых органов — отделяемое женских половых органов окрашивают метиленовым синим и по Граму. Диагностическим критерием гонококковой инфекции является наличие внутри лейкоцитов грамотрицательных диплококков (при окраске по Граму). Трихомонады возможно выявить при нативной микроскопии влагалищного отделяемого, но исследование необходимо выполнить в течение 10—20 минут с момента взятия биоматериала, так как T. vaginalis быстро теряют свою подвижность, что может привести к ложноотрицательному результату. Лейкоцитарная реакция в отделяемом цервикального канала >10 лейкоцитов в поле зрения может быть связана с хламидийной, гонококковой инфекцией и др. Также микроскопический метод позволяет визуализировать дрожжевые клетки, псевдомицелий дрожжевых грибов, морфологический состав микрофлоры и соотношение бактериальных морфотипов, а также характер эпителия (поверхностные, промежуточные, парабазальные и базальные клетки), «ключевые клетки»[1].
- Микробиологическое исследование — проводят микробиологическое исследование влагалищного отделяемого на дрожжевые грибы и на аэробные и факультативно-анаэробные микроорганизмы[1].
- Определение ДНК возбудителей ИППП (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium) в отделяемом слизистых женских половых органов методом полимеразной цепной реакции. Биологический материал предпочтительно брать из заднего свода влагалища с помощью зонда[1].
- Определение антител к Treponema pallidum в сыворотке крови в нетрепонемных и трепонемного тестах[1].
- Определение ДНК вирса простого герпеса 1-го и 2-го типов в отделяемом из цервикального канала методом полимеразной цепной реакции пациенткам с наличием признаков цервицита, у которых исключены ИППП, кандидозный вульвовагинит, бактериальный вагиноз, при наличии пузырьковых высыпаний[1].
- Гистологическое исследование биоптатов шейки матки — необходимо при неподдающемся лечению процессе и при сочетании с другими заболеваниями шейки матки[5].
- Ультразвуковое исследование органов малого таза (трансвагинальное и трансабдоминальное) — выполняется для исключения сопутствующей гинекологической патологии.
- Расширенная кольпоскопия проводится при выявлении изменённых участков шейки матки и влагалища. Она позволяет определить отёчность и гиперемию стенок влагалища и влагалищной порции шейки матки, мелкоточечные кровоизлияния, эрозии, а также инородные тела и др.[1][5]
Дифференциальная диагностика
Дифференциальную диагностику цервицита проводят со следующими заболеваниями:
- вагинит;
- неоплазия шейки матки;
- метаплазия шейки матки;
- эрозия шейки матки;
- выворачивание шейки матки[3];
- красный плоский лишай[2].
Осложнения
Наиболее часто встречающимися осложнениями цервицита являются[4][6]:
- хронизация процесса;
- эндометрит;
- воспалительные заболевания органов малого таза;
- неблагоприятные исходы беременности;
- бесплодие;
- внутриутробное инфицирование плода;
- послеродовые воспалительные осложнения;
- невынашивание беременности;
- преждевременные роды;
- интраэпителиальная дисплазия шейки матки;
- рак шейки матки.
Лечение
При наличии клинических признаков острого цервицита с патологическими выделениями и невозможности лабораторной верификации возбудителя показана эмпирическая антибактериальная терапия[1]. Для лечения неспецифических форм применяют комбинацию амоксициллина с клавулановой кислотой и джозамицина в сочетании с орнидазолом или метронидазолом системно[5]. У небеременных пациенток без факторов риска ИППП решение о терапии принимают после получения результатов лабораторного обследования. Для лечения цервицита у пациенток с высоким риском ИППП и после лабораторного подтверждения ИППП назначают терапию для соответствующей нозологической формы[1]. При гонококковой инфекции препаратом выбора является цефтриаксон (внутримышечно или внутривенно)[7]. Для эрадикации Chlamydia trachomatis назначают доксициклин или миноциклин перорально[8]. Терапия урогенитального трихомониаза включает однократный приём метронидазола или тинидазола либо пятидневный курс орнидазола . При осложнённых формах дополнительно рекомендовано местное применение вагинальных форм метронидазола (гель или таблетки)[9]. Лечение инфекции, вызванной Mycoplasma genitalium, проводят последовательным назначением доксициклина и азитромицина либо доксициклина с последующим использованием моксифлоксацина[10].
Прогноз
Диспансерное наблюдение
Повторный осмотр врача-акушера-гинеколога для подтверждения выздоровления проводится через 7—14 дней после завершения лечения[1] . Плановое наблюдение осуществляется один раз в год. Скрининговые обследования проводятся в 25—50 лет — каждые три года, в 50—65 лет — каждые пять лет, после 65 лет — по индивидуальному графику, определяемому лечащим врачом[5].
Профилактика
Пациенткам с воспалительными заболеваниями шейки матки в качестве профилактики цервицита рекомендуется[1]:
- соблюдение правил личной и интимной гигиены;
- исключение случайных половых контактов и смены половых партнёров;
- использование средств барьерной контрацепции;
- исключение бесконтрольного употребления антибактериальных, антимикотических препаратов;
- исключение влагалищных душей, спринцеваний и др.;
- исключение длительного использования внутриматочных средств и влагалищных диафрагм;
- отказ от тесного синтетического белья и ежедневного использования гигиенических прокладок.
Примечания
Литература
- Гинекология: национальное руководство/под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, и др.— 2-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2020.— 1008 с — ISBN 978-5-9704-5707-8
- Одыванова Ангелина Александровна, Прилепская Вера Николаевна, Межевитинова Елена Анатольевна. Хронический цервицит у женщин репродуктивного возраста: вопросы патогенеза и лечения // Гинекология. — 2023. — № 4. — doi:10.26442/20795696.2023.4.202530.
- Roger P. Smith. Netter’s Obstetrics and Gynecology (англ.). — 4th. — Philadelphia: Elsevier, 2023. — P. 287—288. — 720 p. — ISBN 978-0-443-10739-9.