Хориоидальная неоваскуляризация
Хориоида́льная неоваскуляриза́ция (ХНВ) — рост новообразованных сосудов под сетчаткой, пигментным эпителием сетчатки или в толще сетчатки. Проявляется снижением остроты зрения, искажением формы и размеров предметов, мутным или тёмным пятном в центре поля зрения.
Причины: возрастная макулярная дегенерация, миопия высокой степени, центральная серозная хориоретинопатия, предполагаемый глазной гистоплазмоз, воспаления сетчатки или хориоидеи, наследственные дистрофии сетчатки, разрыв хориоидеи.
Лечение: интравитреальные инъекции anti-VEGF, фотокоагуляция сетчатки. Прогноз неблагоприятный[1][2].
Историческая справка
Заболевание в 1928 году впервые описали Т. Холлоуэй и Ф. Верхофф у больных возрастной макулярной дегенерацией как фиброваскулярные тяжи, прорастающие из хориоидеи под сетчатку.
В 1967 году Д. Гасс установил, что ХНВ развивается и на фоне других болезней. Так как из новообразованных сосудов часто случались кровотечения, рубцевание макулы рассматривали как восстановление после кровоизлияний. В 1989 году Д. Вандер установил, что средняя скорость роста сосудов составляет 18 мкм/сут, а максимальная — 74 мкм/сут[1].
Классификация
По отношению новообразованных сосудов к сетчатке:
- тип 1 (скрытая) — неоваскуляризация под пигментным эпителием сетчатки;
- тип 2 (классическая) — неоваскуляризация под нейроэпителием сетчатки;
- тип 3 (ретинальная ангиоматозная пролиферация) — неоваскуляризация в толще сетчатки[2].
По отношению новообразованных сосудов к фовеоле:
- субфовеолярная — под фовеолой,
- юкстафовеолярная — примыкают к фовеоле,
- экстрафовеолярная — за пределами фовеолы.
После фотодинамической терапии:
- I стадия (первая неделя после лечения) — начинается воспалительная реакция, которая вызывает увеличение объёма интраретинальной жидкости в области лечения;
- II стадия (2-4 неделя после лечения) — фовеолярный контур становится почти нормальным, объём субретинальной жидкости уменьшается;
- III стадия (5-12 неделя после лечения) — происходит реперфузия тканей и инволюция ХНВ;
- IV стадия — дальнейшая инволюция ХНВ, приводящая к кистозному макулярному отёку;
- V стадия — ХНВ и субретинальная жидкость замещаются фиброзом и истончением сетчатки[2].
Этиология
- Возрастная макулярная дегенерация
- Хориоретинит
- Панувеит
- Нейроретинит
- Дегенеративная миопия
- Врождённые аномалии сетчатки и зрительного нерва
- Хронический отёк диска зрительного нерва
- Наследственные дистрофии сетчатки
- Травмы глазного яблока
- Идиопатическая ХНВ[3]
- Опухоли хориоидеи
- Центральная серозная хориоретинопатия
- Макулярная телеангиэктазия 2 типа[4]
Патогенез
ХНВ рассматривают как реакцию заживления после повреждения пигментного эпителия сетчатки. Предполагают, что неоваскуляризация начинается из-за дисбаланса ангиогенных и антиангиогенных факторов. В условиях гипоксии, гипергликемии, активации протеинкиназы C повышается концентрация VEGF.
Молекулы VEGF были обнаружены в ходе исследований образцов ХНВ, полученных во время операций. Молекулы VEGF связываются с рецепторами тирозинкиназы в эндотелиальных клетках, повышают проницаемость сосудистой стенки, пролиферацию и миграцию эндотелиоцитов. В результате образуется сеть новых сосудов. В экспериментальной модели подсчитано, что до 20 % эндотелиальных клеток являются клетками-предшественниками костномозгового происхождения, которые были мобилизованы из костного мозга. В момент роста сосудов эти клетки присоединяются к активированным эндотелиоцитам сосудистой стенки. По мере роста хориоидальные сосуды распространяются под пигментный эпителий или под нейроэпителий. Характер роста зависит от возраста пациента и основного заболевания. В дальнейшем развиваются кровотечения и экссудация, которые вызывают зрительные симптомы. При 3 типе неоваскуляризации сосуды растут из толщи сетчатки в сторону субретинального пространства[2].
У детей с ХНВ чаще развивается 2 тип ХНВ, не происходит кальцификация или утолщение мембраны Бруха, чаще образуются одиночные участки субретинального врастания новообразованных сосудов[3].
Эпидемиология
В США распространённость ХНВ, связанной с возрастной макулярной дегенерацией — 1,2 % среди людей в возрасте 43-86 лет. Рубцы в исходе ХНВ на фоне синдрома предполагаемого глазного гистоплазмоза обнаруживают у 0,1 % людей, живущих в эндемичных районах. ХНВ развивается у 5-10 % близоруких, у 5 % больных ретинопатией «выстрел дробью», у 25-40 % больных мультифокальным хориоидитом и у 33 % больных точечной внутренней хориоидопатией. В половине случаев острота зрения снижается до 0,1. ХНВ развивается почти при всех разрывах хориоидеи в фазе заживления, но большинство из них регрессируют без лечения. У 15-30 % пациентов ХНВ рецидивирует и осложняется геморрагической или серозной отслойкой сетчатки в макулярной области[2].
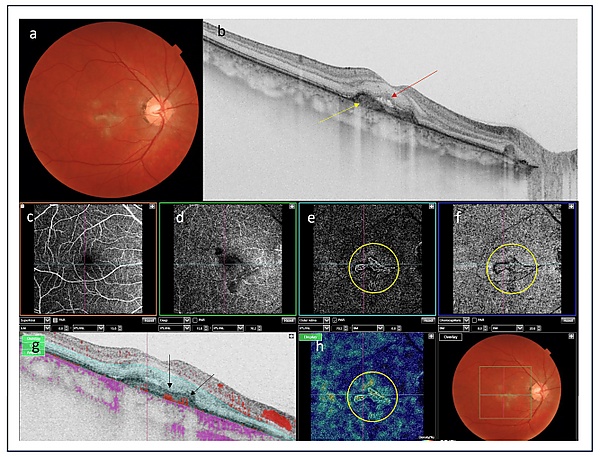
Диагностика
Пациенты жалуются на резкое снижение остроты зрения, мутное пятно в центре поля зрения, метаморфопсии[4].
Не применяют.
- Визометрия
- Офтальмоскопия
- Флюоресцентная ангиография
- Ангиография с индоцианином зелёным
- Оптическая когерентная томография
- Оптическая когерентная томография ангиография
- Аутофлуоресцентная визуализация в ближнем инфракрасном диапазоне[5]
Осложнения
- Геморрагическая отслойка пигментного эпителия
- Разрыв пигментного эпителия
- Геморрагическая отслойка сетчатки
- Экссудативная отслойка сетчатки
- Кистозный макулярный отёк
- Атрофия сетчатки
- Рубцевание сетчатки[6]
Лечение
Первая линия терапии — интравитреальные инъекции препаратов anti-VEGF. Эффективность показана в многоцентровых рандомизированных контролируемых испытаниях, подтверждена в систематических обзорах и метаанализах. С большой вероятностью улучшение наступает после 1-3 инъекций. При неэффективности anti-VEGF выполняют лазерную фотокоагуляцию или фотодинамическую терапию с вертепорфином; в случаях, осложнённых тракциями и ретиношизисом, выполняют витрэктомию[7][8].
Прогноз
Прогноз определяется локализацией, характером роста, типом ХНВ и основным заболеванием. Зрение значительно снижается в 46 % случаев экстрафовеолярной, и 49 % юкстафовеолярной и в 22 % субфовеолярной ХНВ, несмотря на лечение. Без лечения зрение снижается более чем в половине случаев. Прогноз более благоприятный, если ХНВ меньше одного диаметра диска зрительного нерва. Около половины случаев миопической ХНВ спонтанно регрессируют, около 25 % экстрафовеолярных ХНВ становятся субфовеолярными, до четверти субфовеолярных поражений тоже регрессируют[2].
Диспансерное наблюдение
Пациентов наблюдает офтальмолог с частотой 2-12 раз в год в зависимости от течения болезни[9][8].
Профилактика
Не разработана.