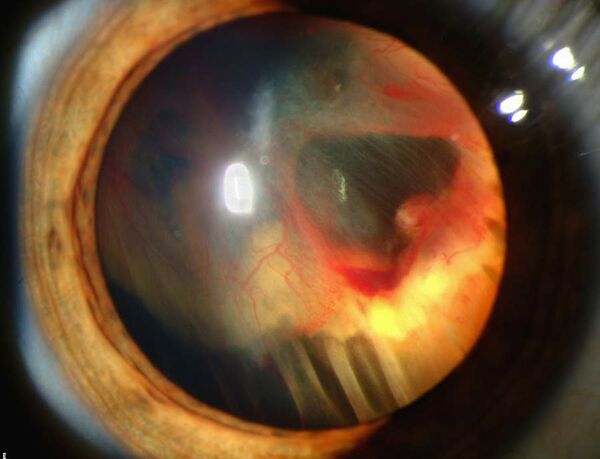
Кровоизлияние в стекловидное тело
Кровоизлия́ние в стеклови́дное те́ло (гемофта́льм) — излитие крови витреальную полость, ограниченную задней капсулой хрусталика, зонулярными связками, непигментированным эпителием цилиарного тела и внутренней пограничной мембраной сетчатки. Термин охватывает кровоизлияния в Клокетов канал, Петитов канал, пространство Бергера, под внутреннюю пограничную мембрану и в субгиалоидное пространство. Гемофтальм проявляется внезапным безболезненным снижением остроты зрения, плавающими помутнениями в поле зрения, эритропсией. Мелкие кровоизлияния обычно рассасываются сами, массивные — склонны к рецидивам и рубцеванию, поэтому требуют хирургического вмешательства[1].
История
Первые экспериментальные исследования гемофтальма провёл Пребстинг в 1892 году. Он вводил кровь в полость стекловидного тела кроликов, удалял глаз и изучал его под микроскопом. Нерассосавшийся гемофтальм считали неизлечимым до 1970 года. Тогда Мачемер впервые выполнил витрэктомию pars plana пациенту с кровоизлиянием на фоне сахарного диабета. Мачемер использовал полое сверло с боковым отверстием, чтобы отрезать кусочки стекловидного тела и вручную аспирировать их через сверло. Позднее он изобрёл резак для инфузионной аспирации стекловидного тела. Модификации резака Мачемера привели к появлению трёхпортовой витрэктомии pars plana, которая стала «золотым стандартом» лечения нерассосавшихся гемофтальмов[1].
Классификация
- Преретинальные кровоизлияния:
- субгиалоидное — между задней гиалоидной мембраной и внутренней пограничной мембраной сетчатки;
- под внутреннюю пограничную мембрану сетчатки — между внутренней пограничной мембраной и нейроэпителием сетчатки.
- Интравитреальное — кровь равномерно распределяется в стекловидном теле.
- Кровоизлияние в каналы стекловидного тела:
- канал Ганновера — между орбикуло-антерокапсулярной и орбикуло-постерокапсулярной частями зонулярных волокон,
- пространство Бергера — между хрусталиком и передней гиалоидной мембраной,
- канал Пети — между передней гиалоидной мембраной и задней поверхностью хрусталика и орбикуло-постерокапсулярной частью зонулярных волокон,
- канал Клокета — от диска зрительного нерва до хрусталика[2][3].
- Частичный гемофтальм — до 25 % объёма витреальной полости.
- Распространённый гемофтальм — 25—50 % объёма витреальной полости.
- Тотальный гемофтальм — более 50 % объёма витреальной полости[4].
Этиология
- Хориоидальная или ретинальная неоваскуляризация (пролиферативная диабетическая ретинопатия, идиопатическая полиповидная хориоидальная васкулопатия, влажная возрастная макулярная дегенерация, пролиферативная серповидноклеточная ретинопатия, окклюзия центральной вены сетчатки и другие болезни, осложнённые неоваскуляризацией);
- травма глазного яблока;
- разрыв сетчатки;
- отслойка стекловидного тела;
- ретинальная артериальная макроаневризма;
- синдром Терсона;
- парспланит[5][6];
- опухоли (кавернозная гемангиома сетчатки, меланома хориоидеи);
- болезни крови (лейкемия, анемия, тромбоцитопения, гемофилия)[3];
- синдром тряски младенца;
- манёвр Вальсальвы[7];
- увеит;
- врождённые болезни сетчатки[8].
Патогенез
Кровоизлияния в стекловидное тело развиваются в результате повреждения нормальных сосудов сетчатки во время травмы глазного яблока. Во время разрыва сетчатки или отслойки стекловидного тела капилляры повреждаются, если через них проходит линия разрыва или к стенку сосуда натягивает фиброзный тяж стекловидного тела. Аномальные сосуды, возникшие на фоне болезней сетчатки, разрываются спонтанно. При синдроме Терсона кровотечения связаны с внезапным повышением внутричерепного давления. Оно передаётся на ретинальные сосуды через зрительный нерв и стенки капилляров не выдерживают высокого кровяного давления[6].
Кровоизлияние в стекловидное тело рассасывается со скоростью примерно 1 % в день. Часть эритроцитов выходит через трабекулярную сеть, часть подвергается гемолизу, фагоцитозу или сохраняется в стекловидном теле несколько месяцев. Во время гемолиза высвобождаются ионы Fe3+. Железо связывается с белками стекловидного тела (лактоферрин и трансферрин) и накапливается в макрофагах. Многократные рецидивирующие кровоизлияния приводят к гемосидерозу глазного яблока, токсическому повреждению фоторецепторов, глаукоме, близорукости, разжижению и помутнению стекловидного тела. Механизм развития глаукомы связан с блокадой трабекулярной сети остатками эритроцитов, свободным гемоглобином и макрофагами, нагруженными гемоглобином. Ионы железа связываются с мукополисахаридами трабекулярной сети, повреждают эндотелиальные клетки, что приводит к склерозу и облитерации межтрабекулярных пространств[6][7].
Эпидемиология
Распространённость спонтанных кровоизлияний в стекловидное тело 7 случаев на 100 000 населения, в Китае — 4,8 случая на 10 000 человеко-лет[3]. Гемофтальм развивается примерно у 6 % пациентов с субарахноидальным кровоизлиянием. Самая часта причина у взрослых — пролиферативная диабетическая ретинопатия: 31,5—54 % всех случаев в США, 6 % в Лондоне и 19,1 % в Швеции. Доли других причин:
- разрыв сетчатки — 11,4—44 %;
- задняя отслойка стекловидного тела — 3,7—11,7 %;
- разрыв сетчатки — 7—10 %;
- пролиферативная серповидноклеточная ретинопатия — 0,2—5,9 %;
- макроаневризма — 0,6—7,4 %;
- возрастная макулярная дегенерация — 0,6—4,3 %;
- синдром Терсона — 0,5—1 %;
- травма — 12—18,8 %;
- окклюзии ретинальных вен — 3,5—16 %[6].
Частые причины кровоизлияний у детей — травмы глазного яблока, опухоли, болезни крови, увеиты, врождённые болезни сетчатки[8].
Диагностика
Пациенты жалуются на плавающие помутнения в поле зрения, внезапное безболезненное снижение остроты зрения. Возможны фотопсии и эритропсия[9].
Для диагностики причины кровоизлияния могут понадобиться:
- коагулограмма,
- исследование концентрации глюкозы в сыворотке крови,
- клинический анализ крови[3].
- Визометрия: острота зрения зависит от объёма крови, перекрывающей зрительную ось — 1—2 капель крови может оказать достаточно, чтобы снизить остроту зрения до движения руки у лица[10][3].
- Офтальмотонометрия: внутриглазное давление может повыситься после множественных кровоизлияний.
- Биомикроскопия за щелевой лампой позволяет оценить локализацию кровоизлияния, состояние глазной поверхности, передней камеры, хрусталика, стекловидного тела.
- Гониоскопию проводят для диагностики неоваскуляризации угла передней камеры.
- При достаточной прозрачности стекловидного тела выполняют офтальмоскопию, оптическую когерентную томографию, флуоресцентную или индоцианин-зелёную ангиографию глазного дна для диагностики болезней сетчатки и диска зрительного нерва.
- Если кровь не позволяет разглядеть сетчатку, то выполняют ультразвуковое исследование глазного яблока и орбиты, чтобы исключить опухоль, отслойку сетчатки или сосудистой оболочки, запланировать объём хирургического вмешательства.
- Компьютерную томографию черепа выполняют пациентам, перенёсшим черепно-мозговую травму.
Осложнения
Лечение
Рекомендуют минимизировать физическую активность, чтобы избежать повышения артериального давления и предупредить повторное кровоизлияние. Повязка на глаза и постельный режим с приподнятым изголовьем способствуют оседанию эритроцитов и повышению остроты зрения[7]. Медикаментозное лечение направлено на причину кровоизлияния. Оно не влияет на скорость рассасывания, но помогает предупредить рецидивы[1][3][7].
Хирургическое лечение проводят при массивных гемофтальмах. Раннее вмешательство особенно актуально при разрывах сетчатки, пролиферативной диабетической ретинопатии, окклюзии ретинальных вен — витрэктомия с эндолазерной коагуляцией позволяет сохранить зрение[5][11]. Лазерную гиалоидотомию выполняют при кровоизлияниях под гиалоидную или внутреннюю пограничную мембрану, закрывающих центральную ямку, — после рассечения мембраны кровь выходит в стекловидное тело и рассасывается[1].
Прогноз
Прогноз зависит от причины кровоизлияния. Мелкие кровоизлияния рассасываются без лечения в течение 3 месяцев. Кровотечения из новообразованных сосудов склонны к рецидивам и рубцеванию[1].
Диспансерное наблюдение
В течение 2—5 дней пациентов осматривают ежедневно, чтобы исключить разрыв или отслойку сетчатки. Затем каждые 1—2 недели, чтобы следить за рассасыванием крови и восстановлением зрения[6].
Профилактика
Защита глаз от травм и лечение болезней, способствующих кровоизлияниям[7].