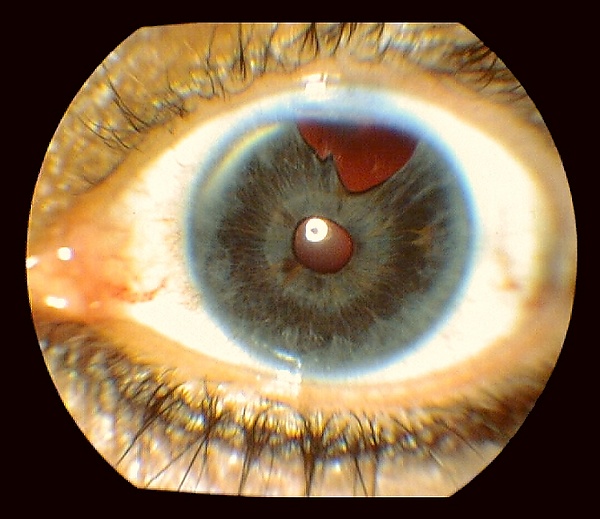
Закрытоугольная глаукома
Закрытоуго́льная глауко́ма — полная или частичная блокада угла передней камеры, приводящая к повышению внутриглазного давления, повреждению зрительного нерва и ухудшению зрительных функций. Блокада угла передней камеры развивается вследствие анатомических особенностей глазного яблока (первичная закрытоугольная глаукома) или на фоне других глазных болезней (вторичная закрытоугольная глаукома). Распространённость среди европейцев в возрасте старше 40 лет (0,4 %). Женщины болеют в 4 раза чаще мужчин. Прогноз зависит от течения болезни. Профилактика: лазерная иридэктомия[1][2].
Общие сведения
| Закрытоугольная глаукома | |
|---|---|
| МКБ-11 | 9C61.1, 9C61.3 |
| МКБ-10 | H40.2, H40.5 |
Классификация
По этиологии:
- Первичная — закрытие угла передней камеры связано с врождёнными или возрастными анатомическими особенностями.
- Вторичная — угол передней камеры закрывается вследствие других глазных заболеваний.
По механизму:
- глаукома с относительным зрачковым блоком
- глаукома с плоской радужкой
- глаукома с укороченным углом передней камеры
- глаукома с витреохрусталиковым блоком
По течению:
- острый приступ закрытоугольной глаукомы,
- интермиттирующая закрытоугольная глаукома,
- хроническая закрытоугольная глаукома.
По стадиям закрытия угла передней камеры:
- подозрение на первичное закрытие угла,
- первичное закрытие угла,
- первичная закрытоугольная глаукома.
По выраженности патологических изменений:
- I стадия (начальная),
- II стадия (развитая),
- III стадия (далеко зашедшая),
- IV стадия (терминальная).
По динамике патологических изменений:
- стабилизированная — состояние диска зрительного нерва и поля зрения стабильно в течение 6 месяцев,
- нестабилизированная — повреждения нарастают.
По уровню внутриглазного давления:
Этиология
- Врождённые:
- глубина передней камеры менее 2,5 мм,
- узкий профиль угла передней камеры,
- короткое глазное яблоко,
- увеличенный хрусталик,
- малый диаметр и кривизна роговицы,
- гиперметропия,
- переднее расположение цилиарного тела,
- коричневый цвет глаз.
- Приобретённые:
- возрастное увеличение хрусталика,
- возрастное уплощение и атрофия радужки,
- скопление жидкости в стекловидном теле.
- Демографические:
- возраст 60 лет и старше,
- женский пол,
- азиатская раса,
- отягощённый семейный анамнез[4].
- Увеит
- Сахарный диабет
- Окклюзия центральной вены сетчатки
- Иридокорнеальный эндотелиальный синдром
- Катаракта
- Нанофтальм
- Подвывих хрусталика
- Опухоли глазного яблока[3][4]
Патогенез
Первичная закрытоугольная глаукома в 80-90 % случаев развивается вследствие относительного зрачкового блока. Чаще этот механизм встречается в дальнозорких глазах — радужка в них плотнее контактирует с хрусталиком, чем в эмметропичных глазах. С возрастом хрусталик утолщается и сдвигает радужку к роговице. Угол передней камеры сужается, а во время расширения зрачка замедляется отток водянистой влаги из задней камеры в переднюю — относительный зрачковый блок усиливается, образуются синехии в области угла передней камеры. При глаукоме с плоской радужкой радужка утолщена у корня. Во время расширения зрачка она собирается в толстые складки и закрывает угол передней камеры. Глаукома с укороченным углом характеризуется постепенным образование синехий в углу передней камеры. При глаукоме с витреохрусталиковым блоком внутриглазная жидкость скапливается в стекловидном теле. Стекловидное тело и хрусталик смещаются вперёд и блокируют угол передней камеры[4].
Вторичные закрытоугольные глаукомы развиваются в результате смещения хрусталика, гониосинехий, неоваскуляризации угла передней камеры или задних синехий, приводящих к зрачковому блоку[3].
Эпидемиология
Распространённость первичной закрытоугольной глаукомы среди европейцев в возрасте старше 40 лет 0,4 %. Среди женщин распространённость в 4 раза выше, чем среди мужчин[4]. Частота развития глаукомы через 1 год от начала увеита составляет 6 %, через 5 лет — 11 %, через 10 лет — 22 %. Распространённость неоваскулярной глаукомы 3,9 %: 36 % случаев развивается после окклюзии центральной вены сетчатки, 32 % — на фоне пролиферативной диабетической ретинопатии, 13 % — после обструкции сонной артерии. Распространённость факогенных глауком в развивающихся странах 2,4 %[3].
Диагностика
Острый приступ закрытоугольной глаукомы проявляется головной болью, тошнотой, рвотой, покраснением глаза, болью в глазу, снижением зрения и радужными кругами перед глазом. Приступ развивается после лекарственного мидриаза, эмоционального напряжения, пребывания в тёмном помещении, работы с наклоном головы, зрительной нагрузки вблизи, переохлаждения[4].
Интермиттирующая первичная закрытоугольная глаукома проявляется эпизодами лёгких болей в глазу с затуманиванием зрения. Боли усиливаются к вечеру и уменьшаются утром. При хроническом течении жалобы могут отсутствовать[4].
Проверка остроты зрения. Снижение остроты зрения зависит от стадии глаукомы и состояния роговицы. На поздних стадиях и во время приступа острота зрения снижается до светоощущения[5].
Офтальмотонометрия. Внутриглазное давление во время приступа может в 2-3 раза превышать норму. Между приступами давление нормальное, поэтому часто назначают суточную тонометрию, иногда провокационные пробы, чтобы подтвердить диагноз[5].
Биомикроскопия. В ходе осмотра глазного яблока за щелевой лампой видна отёчная роговица, расширенные сосуды, мелкая передняя камера, расширенный зрачок, синехии[5].
Гониоскопия. Обнаруживаются закрытый угол передней камеры, новообразованные сосуды и гониосинехии[5].
Офтальмоскопия без расширения зрачков. Если роговица достаточно прозрачна, то можно увидеть глаукомное повреждение зрительного нерва и сетчатки[5].
Оптическая когерентная томография покажет истончение слоя нервных волокон сетчатки и расширение экскавации зрительного нерва[5].
Компьютерная периметрия позволяет обнаружить характерное для глаукомы выпадение участков поля зрения[5].
Дифференциальная диагностика
- Открытоугольная глаукома
- Синдром мелкой передней камеры
- Мигрень
- Гипертонический криз
- Желудочно-кишечная инфекция
- Острый живот[2]
Осложнения
Лечение
Необходимо как можно скорее снизить внутриглазное давление и снять отёк роговицы. Для этого используют глазные капли с бета-адреноблокаторами, ингибиторами карбоангидразы, дексаметазоном и пилокарпином; внутрь назначают диуретики, противорвотные, анальгетики. В глаз несколько раз закапывают 20-40 % раствор глюкозы или 10 % раствор глицерина. Выполняют компрессию роговицы гониоскопом[8][9].
Когда внутриглазное давление снизится, а роговица станет достаточно прозрачной выполняют лазерную иридэктомию. Если лазерную иридэктомию провести не удаётся или она неэффективна, то выполняют хирургическую иридэктомию или парацентез передней камеры. Позже рассматривают необходимость трабекулоэктомии, удаления катаракты[9].
Прогноз
Диспансерное наблюдение
Пациенты наблюдаются у врача-офтальмолога каждые 3-6 месяцев[4].
Профилактика
Обследование пациентов из групп риска, профилактическая лазерная иридэктомия при подозрении на первичное закрытие угла передней камеры[9].