Назофарингеальная карцинома
Назофарингеа́льная карцино́ма (НК; ра́к носогло́тки) — это злокачественное новообразование, развивающееся из неороговевающего эпителия слизистой оболочки носоглотки. Клиническая картина заболевания многообразна и складывается из местных симптомов, признаков регионарного и отдалённого метастазирования, а также проявлений общей опухолевой интоксикации. На ранних стадиях болезнь часто маскируется под обычные респираторные инфекции, что затрудняет своевременную диагностику. Прогноз при НК напрямую зависит от стадии, на которой выявлено заболевание: наиболее благоприятен он при первой стадии, тогда как четвёртая стадия характеризуется самым неблагоприятным прогнозом[2].
Общие сведения
История
Первое клиническое описание НК в западной медицине относится к 1837 году. Однако лишь в начале XX века была признана её природа как опухоли носоглотки, и она стал описываться в учебниках как редкое, но самостоятельное заболевание. В 1921 году в Кантоне была описана первая серия случаев заболевания у китайских пациентов, а в 1930 году появился подробный отчёт о клинических и анатомических особенностях опухоли, основанный опыте лечения более чем ста пациентов в Гонконге. Долгое время происхождение опухоли оставалось предметом споров. Из-за смешанного клеточного состава её называли эндотелиомой или лимфоэпителиомой. Лишь в 1978 году с выходом первой классификации Всемирной организации здравоохранения был достигнут консенсус, и эпителиальное происхождение НК было официально признано[3].
Классификация
Классификация НК согласно международной классификации стадий рака (TNM), 8-е издание[2]:
- T — первичная опухоль:
- TX — недостаточно данных для оценки первичной опухоли;
- T0 — первичная опухоль не определяется, но имеется поражение регионарных лимфатических узлов вирусом Эпштейна — Барр;
- Tis — преинвазивная карцинома (carcinoma in situ);
- T1 — опухоль ограничена носоглоткой, или распространяется в ротоглотку, или в полость носа без распространения в парафарингеальное пространство;
- T2 — опухоль с распространением в парафарингеальное пространство;
- T3 — опухоль распространяется на основание черепа и/или придаточные пазухи носа;
- T4 — опухоль с интракраниальным распространением и/или поражением черепных нервов, распространением в орбиту, подвисочную ямку, жевательное пространство;
- N — регионарные лимфатические узлы:
- NX — недостаточно данных для оценки регионарных лимфатических узлов;
- N0 — нет признаков поражения регионарных лимфатических узлов;
- N1 — односторонние метастазы в шейных лимфатических узлах (выше надключичной ямки) размером не более 6 см в наибольшем измерении, и/или одно- или двусторонние метастазы в ретрофарингеальных лимфатических узлах размером не более 6 см в наибольшем измерении;
- N2 — двусторонние метастазы в шейных лимфатических узлах (выше надключичной ямки) размером не более 6 см в наибольшем измерении;
- N3 — метастазы в лимфатических узлах размером более 6 см в наибольшем измерении, и/или расположение ниже каудального края перстневидного хряща (включая надключичную ямку);
- M — отдалённые метастазы:
- M0 — нет отдалённых метастазов;
- M1 — наличие отдалённых метастазов.
Группировка НК по стадиям[2]
| Стадия | Т | N | M |
| 0 | is | 0 | 0 |
| I | 1 | 0 | 0 |
| II | 0 | 1 | 0 |
| 1 | 1 | 0 | |
| 2 | 0 | 0 | |
| 2 | 1 | 0 | |
| III | 0 | 2 | 0 |
| 1 | 2 | 0 | |
| 2 | 2 | 0 | |
| 3 | 0 | 0 | |
| 3 | 1 | 0 | |
| 3 | 2 | 0 | |
| IVA | 4 | 0 | 0 |
| 4 | 1 | 0 | |
| 4 | 2 | 0 | |
| IVB | любое T | 3 | 0 |
| IVC | любое T | любое N | 1 |
Этиология
Этиология НК сложна и до конца не изучена, однако считается, что развитие опухоли обусловлено сочетанием наследственных факторов, воздействия окружающей среды и вирусной инфекции. Основным этиологическим агентом признан вирус Эпштейна — Барр, причём его роль различается в зависимости от гистологического типа опухоли. В регионах, где вирус Эпштейна — Барр не является эндемичным, например в Соединённых Штатах, в качестве факторов риска выступают курение и употребление алкоголя, тогда как в эндемичных по вирусу регионах такая связь не прослеживается[2][4].
Развитию заболевания также способствуют хронические воспалительные процессы в носоглотке, ведущие к гиперплазии и метаплазии её слизистой оболочки. Важную роль играют пищевые привычки, в частности диета, богатая консервированными продуктами, содержащими нитрозамины (например, солёная рыба). Существенную роль играют анатомо-физиологические и генетические особенности: установлено, что некоторые расы и этнические группы, в частности народы Юго-Восточной Азии (особенно китайского происхождения), Африки и Индокитая, имеют генетическую предрасположенность, что выражается в более высоких показателях заболеваемости. Азиатское происхождение остаётся независимым фактором риска даже за пределами Азии, чем объясняется и повышенный риск заболевания у коренных жителей Аляски, с которыми у азиатов обнаружены общие генетические связи[4].
Патогенез
Согласно общепринятой теории, НК развивается как клональное злокачественное новообразование из единственной латентно инфицированной клетки-предшественницы в лимфоидной ткани носоглотки. Онкогенез требует множественных генетических нарушений, индуцированных латентными генами вируса. Среди вирусных продуктов ключевым онкобелком является латентный мембранный белок, который служит мощным активатором сигнальных путей, включая те, что регулируют клеточную пролиферацию, выживаемость и воспаление. Ранние драйверные события включают дисрегуляцию контроля клеточного цикла (например, через гиперэкспрессию циклина или потерю ингибиторов циклин-зависимых киназ) и инактивацию генов-супрессоров опухоли, таких как рецептор трансформирующего фактора роста-бета. Эти изменения создают условия для персистирующей латентной инфекции вируса Эпштейна — Барр. Присутствие эписомального вирусного генома и экспрессия генов латентности второго типа (включая вирусные онкобелки и некодирующие РНК) запускают глобальные эпигенетические изменения в клетке-хозяине. Наиболее значимым из них является обширное метилирование клеточной ДНК, приводящее к эпигенетическому сайленсингу множества генов-супрессоров опухоли. Эти процессы способствуют реализации ключевых признаков рака: неограниченному росту, устойчивости к апоптозу, уходу от иммунного надзора и геномной нестабильности. Преобладающим онкогенным драйвером признана дисрегуляция сигнального пути, вызванная как соматическими мутациями в его компонентах, так и действием вирусного латентного мембранного белка. Иммунное ускользание опухоли обеспечивается либо соматическими нарушениями механизмов презентации антигена, либо действием другого вирусного белка, блокирующего транспортёры антигенных пептидов. Хотя мутации гена-супрессора встречаются при НК реже, чем при других опухолях головы и шеи, они чаще обнаруживаются при рецидивах и метастазах, указывая на роль в прогрессировании заболевания. Часты также соматические изменения в гене рецептора трансформирующего фактора роста-бета, генах, регулирующих ремоделирование хроматина, контроль клеточного цикла и сигнальные пути[4][5].
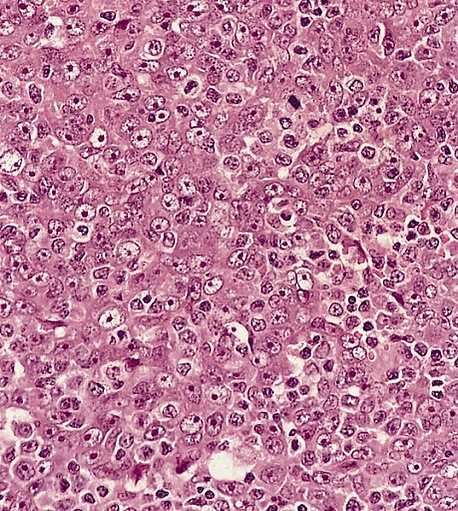
Согласно гистологической классификации ВОЗ, выделяют следующие типы НК[6]:
- неороговевающий рак, недифференцированный подтип: характеризуется либо синцитиальным расположением клеток с нечёткими границами, либо диффузным инфильтратом из не связанных между собой клеток, напоминающим неходжкинскую лимфому. Опухолевые клетки имеют умеренно эозинофильную или амфофильную цитоплазму, округлые ядра, крупные эозинофильные ядрышки и везикулярный хроматин. Значимого ороговения не наблюдается. Практически всегда присутствуют апоптоз и высокая митотическая активность. Обычно, хотя и не всегда, опухоль сопровождается выраженным неопухолевым лимфоплазмоцитарным инфильтратом. Некроз встречается редко;
- неороговевающий рак, дифференцированный подтип: опухоль представлена соединяющимися тяжами или трабекулами с минимальным ороговением или без него, напоминая по структуре уротелиальную карциному. Опухолевые клетки имеют чётко очерченные границы и могут образовывать межклеточные мостики. В строме наблюдается лимфоплазмоцитарный инфильтрат различной степени выраженности. Десмопластическая реакция на инвазию опухоли обычно отсутствует. В случае смешанной гистологической картины в одной опухоли классификацию проводят по преобладающему компоненту;
- ороговевающий подтип: гистологически неотличим от ороговевающего плоскоклеточного рака других локализаций. Характерны признаки плоскоклеточной дифференцировки: наличие межклеточных мостиков и ороговение. Опухоль может быть высоко-, умеренно- или низкодифференцированной. Часто встречается десмопластическая реакция стромы;
- базалоидный подтип: неотличим от базалоидного плоскоклеточного рака других локализаций. Опухолевые клетки имеют высокое ядерно-цитоплазматическое соотношение и скудную цитоплазму, что придаёт им характерный базалоидный вид. Клетки формируют гнёзда и пласты, часто с палисадообразным расположением по периферии и центральными некрозами по типу комедонекроза.
Эпидемиология
В неэндемичных регионах, таких как Америка и Европа, НК встречается редко, составляя менее одного случая на сто тысяч человек. Распространённость значительно выше в некоторых районах Китая, достигая двадцати одного случая на сто тысяч человек, где на долю этой опухоли приходится восемнадцать процентов всех злокачественных новообразований. В Азии НК является заболеванием среднего возраста, при этом пик выявляемости приходится на период от четвёртого до шестого десятилетия жизни. В Африке, также являющейся регионом, эндемичным по вирусу Эпштейна — Барр, большинство случаев наблюдается у детей. У мужчин риск развития НК в 2,75 раза выше, а риск смерти — в 3,25 раза выше по сравнению с женщинами[4].
В России в 2021 году заболеваемость НК составила 0,37 случая на 100 тыс. населения, при этом у мужчин она регистрировалась в 2 раза чаще, чем у женщин[2].
Диагностика
Клиническая картина НК складывается из локальной симптоматики, признаков регионарного и отдалённого метастазирования, а также может быть обусловлена наличием общего опухолевого симптомокомплекса. В большинстве случаев начальные проявления НК скрываются под маской острых респираторных вирусных инфекций, ринофарингитов или аденоидных вегетаций. Нередко первыми клиническими признаками, заставляющими пациента обратиться к врачу, выступают увеличенные лимфатические узлы на шее[2].
Симптомы заболевания зависят от стадии, причём большинство случаев диагностируется уже на запущенной стадии с наличием пальпируемых метастазов в лимфатических узлах шеи. Частым начальным признаком является случайно обнаруженное, безболезненное образование на шее. Возможны также и сопутствующие симптомы, такие как осиплость голоса или его изменение, затруднённое или болезненное глотание, боль в ухе, заложенность носа (одно- или двусторонняя), носовые кровотечения, кровохарканье, кровавая рвота, изменения зрения, головная или лицевая боль, а также выделения из носа[4].
При физикальном обследовании наиболее частой находкой является безболезненное плотное образование на шее, обусловленное увеличением лимфатических узлов. Поражение шеи часто бывает двусторонним, при этом наиболее часто вовлекаются яремно-двубрюшные лимфатические узлы, а также верхние и средние яремные узлы в передней шейной цепочке. У четверти пациентов на момент первичной диагностики наблюдается паралич черепных нервов. У пациентов с распространённым метастатическим или рецидивирующим заболеванием может наблюдаться паранеопластическая остеоартропатия[7].
Для определения наличия ДНК вируса Эпштейна — Барр в крови необходимо выполнение полимеразной цепной реакции[2].
Гистологическое исследование биоптата опухоли: необходимо для определения гистологического варианта строения опухоли[2].
Компьютерная томография и магнитно-резонансная томография используются с целью определения распространённости опухолевого процесса и наличия метастазов[2][4].
Ультразвуковое исследование лимфоузлов шеи используется для оценки наличия их метастатического поражения[4].
При назофарингоскопии часто визуализируется образование, исходящее из носоглотки, наиболее типичная локализация которого — розенмюллерова ямка[7].
Дифференциальная диагностика
Дифференциальная диагностика НК проводится со следующими заболеваниями[4]:
- увеличенные аденоиды;
- антрохоанальный полип;
- инвертированная папиллома;
- сосудистая мальформация;
- полипоз носа;
- инфекционный мононуклеоз;
- неходжкинская лимфома;
- саркома;
- гранулёматоз Вегенера;
- риноспоридиоз.
Лечение
Лечение НК требует индивидуального подхода с учётом возможностей клиники и предпочтений пациента для достижения баланса между эффективностью и качеством жизни. Консервативное лечение является основным методом. На ранних стадиях (T1-2) проводится лучевая терапия. При местнораспространенных формах стандартом является химиолучевая терапия, которая может дополняться адъювантной или предваряться индукционной химиотерапией для улучшения выживаемости. При наличии отдалённых метастазов основой лечения служит системная химиотерапия с последующей оценкой возможности локального лечения. При угрозе кровотечения из опухоли может выполняться эмболизация питающих сосудов[2].
Прогноз
Прогноз при НК тесно связан со стадией заболевания на момент постановки диагноза. Наиболее благоприятные показатели выживаемости наблюдаются при первой стадии, тогда как четвёртая стадия ассоциируется с самым неблагоприятным прогнозом. Общая пятилетняя выживаемость при НК первой стадии составляет 82 %. Однако для второй стадии этот показатель снижается до 72 %, а в случае четвёртой стадии падает до 49 %[4].
Диспансерное наблюдение
После завершения лечения по поводу НК пациенты находятся под диспансерным наблюдением онколога по месту жительства. В первый год физикальный осмотр и сбор жалоб проводятся каждые один-три месяца. На втором году наблюдения периодичность осмотров составляет один раз в два-шесть месяцев. С третьего по пятый год включительно обследование рекомендуется проходить один раз в четыре-восемь месяцев. По истечении пяти лет с момента лечения визиты осуществляются ежегодно или внепланово при появлении жалоб. Для пациентов с высоким риском рецидива интервалы между обследованиями могут быть сокращены. Стандартный объём обследования включает сбор анамнеза и физикальный осмотр. Проводится компьютерная томография мягких тканей головы и шеи с внутривенным болюсным контрастированием или магнитно-резонансная томография мягких тканей головы и шеи с внутривенным болюсным контрастированием. Выполняется эндоскопическая эндоназальная ревизия полости носа и носоглотки. Компьютерная томография органов грудной полости проводится каждые двенадцать месяцев. Позитронно-эмиссионная томография всего тела выполняется не ранее чем через один год после окончания лучевой терапии[2].
Профилактика
Профилактика НК основана на минимизации воздействия доказанных факторов риска. Основные меры включают отказ от курения, в том числе избегание пассивного вдыхания табачного дыма. В профессиональной деятельности необходимо соблюдать меры защиты при контакте с асбестом, древесной пылью и продуктами нефтепереработки. Следует ограничивать воздействие ионизирующего излучения. Специфическая профилактика инфицирования вирусом Эпштейна — Барр не разработана, однако поддержание общего иммунитета и своевременное лечение сопутствующих заболеваний могут снизить риск вирус-ассоциированного канцерогенеза[2].
Примечания
Литература
- Wong K. C. W., Hui E. P., Lo K. W., et al. Nasopharyngeal carcinoma: an evolving paradigm (англ.) // Nature Reviews Clinical Oncology. — 2021. — Vol. 18. — P. 679—695. — doi:10.1038/s41571-021-00524-x.
- Rickinson A. B., Lo K. W. Nasopharyngeal Carcinoma (англ.). — Elsevier, 2019. — P. 1—16. — ISBN 978-0-12-814936-2. — doi:10.1016/b978-0-12-814936-2.00001-8.