Синдром ногтя — надколенника
Синдро́м но́гтя — надколе́нника (остеониходисплази́я) — редкое наследственное заболевание с аутосомно-доминантным типом наследования, обусловленное мутациями в гене LMX1B, расположенном на длинном плече 9 хромосомы. Клинически синдром характеризуется тетрадой признаков: дисторофия ногтевых пластин, гипоплазия или аплазия надколенников, подвывих головки лучевой кости и аномалии развития почек, включая нефропатию с возможным прогрессированием до почечной недостаточности. Заболевание, как правило, манифестирует в раннем детском возрасте, однако выраженность симптомов может варьировать[1][2][3].
Общие сведения
История
Первое описание пациента с сочетанием дистрофии ногтей и дисплазии костной системы было сделано в 1820 году французским врачом Э. Шателайном. В 1897 году Э. М. Литтл определил наследственный характер заболевания. В 1930 году австрийский педиатр В. Остеррайхер систематизировал клинические наблюдения и выделил триаду признаков, характерных для данного заболевания: дисплазию ногтевых пластин, гипоплазию или аплазию надколенников и вывих головки лучевой кости. В 1950 году британские исследователи К. Ф. Хокинс и О. Э. Смит расширили клинико-диагностические критерии, добавив туда нефропатию. Значительный прогресс в молекулярной генетике был достигнут в 1998 году, когда Д. Дрейер и коллеги установили связь заболевания с мутациями в гене LMX1B[1][4][5].
Классификация
По степени тяжести клинических проявлений синдром ногтя — надколенника включает следующие формы[6][7][8]:
- Лёгкая форма — изолированные ногтевые изменения без значимых нарушений со стороны скелетной системы и внутренних органов;
- Умеренная форма — сочетание дистрофии ногтевых пластин с ортопедическими проявлениями (гипоплазия надколенников, подвывихи), без значимого поражения почек;
- Тяжёлая форма — выраженные скелетные аномалии в сочетании с нефропатией, прогрессирующей до хронической почечной недостаточности, а также офтальмологическими осложнениями.
Этиология
Синдром ногтя — надколенника является наследственным заболеванием, обусловленным мутациями в гене LMX1B, расположенном на длинном плече 9-й хромосомы (9q33.3). Этот ген кодирует транскрипционный фактор, участвующий в регуляции развитии дорсальных структур конечностей, ногтевых пластин, почек и глаз во время эмбриогенеза. Мутации в LMX1B приводят к нарушению его функции и недостаточной экспрессии генов, необходимых для нормального формирования тканей. Наследование синдрома происходит по аутосомно-доминантному типу с полной пенетрантностью и переменной экспрессивностью. Варианты мутаций в LMX1B включают миссенс-мутации и нонсенс-мутации, делеции, дупликации и крупные геномные перестройки, приводящие к гаплонедостаточности — состоянию, при котором одной функциональной копии гена недостаточно для нормальной функции организма[1][9][10][11].
Патогенез
Синдром ногтя — надколенника развивается вследствие нарушения транскрипционной регуляции, опосредованной геном LMX1B. При мутациях в LMX1B нарушается нормальное формирование базальной мембраны почечных клубочков — снижается экспрессия белков нефрина, подоцина и коллагена IV, что приводит к повреждению фильтрационного барьера, развитию протеинурии и, в тяжёлых случаях, — гломерулосклероза и почечной недостаточности. Также характерны микроструктурные изменения, влияющие на развитие заболевания: уплощение ножек подоцитов, патологические щелевые диафрагмы и снижение числа фенестраций в эндотелии. В костной системе нарушение дорсовентрального градиента развития проявляется аплазией или гипоплазией надколенников, вывихом головки лучевой кости и контрактурами. Ногтевые аномалии связаны с нарушением дифференцировки эпидермальных структур ногтевого ложа и матрикса[1][3][5].
LMX1B участвует в формировании структур передней части глаза — роговицы, трабекулярной сети и передней камеры. Нарушение их развития может приводить к повышению внутриглазного давления и развитию глаукомы, которая является наиболее частым и потенциально тяжёлым офтальмологическим осложнением синдрома[5][12].
Также LMX1B участвует в работе важных сигнальных путей, таких как BMP и WNT, которые регулируют формирование органов и тканей на ранних этапах эмбрионального развития[13].
Эпидемиология
Синдром ногтя — надколенника относится к редким наследственным заболеванием. Распространённость составляет приблизительно 1 случай на 50000 человек. Заболевание встречается с одинаковой частотой у мужчин и женщин и во всех этнических группах. В большинстве случаев синдром имеет семейный характер с аутосомно-доминантным типом наследования. Однако примерно у 10 — 15 % пациентов мутации в гене LMX1B возникают спонтанно, без наследственной отягощённости.[1][9]
Клиническая картина
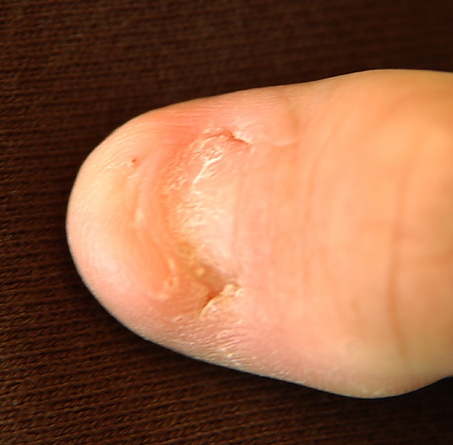
Синдром ногтя — надколенника характеризуется высокой фенотипической вариабельностью, однако наиболее типичными проявлениями являются изменения со стороны ногтевых пластин, скелетные аномалии, нефропатия и офтальмологические нарушения. Одним из ранних и наиболее частых признаков являются ногтевые изменения. Ногти, преимущественно на первых пальцах кистей, могут быть гипоплазированными, укороченными, с треугольной или неправильной формой, продольными и поперечными бороздами, расщеплением, ломкостью, изменением цвета, в некоторых случаях наблюдается полное отсутствие ногтя. Эти изменения могут быть выражены асимметрично. Ногти на ногах поражаются реже[1][3][14].
Скелетные нарушения включают гипоплазию или аплазию надколенников, что клинически проявляется нестабильностью коленных суставов, трудностями при вставании или склонностью к вывихам. Присутствует болевой синдром, уменьшается объёма движений. Часто встречаются вывихи и подвывихи головки лучевой кости, ограничение пронации и супинации предплечий. У части пациентов выявляются контрактуры локтевых и межфаланговых суставов. Подвздошные рога, представляющие собой двусторонние рогоподобные костные выросты на задней поверхности подвздошных костей, считаются патогномоничным рентгенологическим признаком синдрома. В некоторых случаях выявляется варусная и вальгусная деформация стоп[1][3][5].
Почечные нарушения варьируют по тяжести: от бессимптомной протеинурии и микрогематурии до нефротического синдрома и прогрессирующей почечной недостаточности. Нефропатия выявляется у 30-50 % пациентов и может манифестировать как в детском, так и во взрослом возрасте[1][3][12].
Офтальмологические проявления включают повышенный риск развития первичной открытоугольной глаукомы. Встречаются патологические изменения роговицы (микрокорнеа, склерокорнеа). Наряду с основными симптомами могут отмечаться дисплазия зубов, гипоплазия эмали, повышенная утомляемость, нейросенсорная симптоматика (онемение, покалывание, ощущение жжения в конечностях), снижение минеральной плотности костей. У большинства пациентов имеется дефицит массы тела вне зависимости от характера питания[1][9][8].
Диагностика
Диагностика синдрома ногтя — надколенника требует комплексного подхода с участием врача-генетика, нефролога, ортопеда и офтальмолога[1][2].
- Клинический анализ мочи — позволяет выявить протеинурию и микрогематурию.
- Определение концентрации креатинина в сыворотке крови и расчёт скорости клубочковой фильтрации для оценки функции почек.
- Молекулярно-генетическое исследование — секвенирование гена LMX1B для подтверждения диагноза, особенно при атипичной картине.
- Рентгенография тазобедренных костей, лучезапястный и коленных суставов — позволяет обнаружить аплазию или гипоплазию надколенников, вывих головки лучевой кости и подвздошные рога.
- Ультразвуковое исследование почек — оценивает структуру почечной паренхимы и размеры органа.
- Офтальмоскопия — используется для оценки состояния глазного дна и выявления офтальмологических нарушений.
- Измерение внутриглазного давления — позволяет выявить начальные признаки глаукомы.
- Электронейромиография — при наличии жалоб на онемение и парестезии для исключения сопутствующей нейропатии.
Дифференциальная диагностика
Включает:
- Синдром Коффина — Сирис;
- Синдром Мейера — Горлина;
- Генитопателлярный синдром;
- Синдром RAPADILINO;
- Синдром DOORS;
- Изолированная аплазия или гипоплазия надколенников[9][8].
Осложнения
Включают:
- Хроническая почечная недостаточность;
- Парестезии, болевой синдром;
- Подвывихи и нестабильность суставов;
- Контрактуры, ограничение подвижности конечностей;
- Глаукома[9][12][15].
Лечение
Специфической терапии синдрома ногтя — надколенника не существует. Лечение носит симптоматический характер и направлено на коррекцию скелетных нарушений, профилактику и лечение почечной дисфункции, а также офтальмологическое наблюдение при риске развития глаукомы. Ортопедическая помощь включает индивидуальную коррекцию в зависимости от степени выраженности аномалий. При гипоплазии или аплазии надколенников возможно применение ортезов, курсов лечебной физической культуры и физиотерапии. В ряде случаев проводится хирургическая стабилизация коленного сустава, включая резекцию сагиттального септума и коррекцию положения надколенника[5][9][8].
При выявлении нефропатии рекомендовано назначение ингибиторов ангиотензинпревращающего фермента или блокаторов рецепторов ангиотензина II с целью снижения протеинурии и замедления прогрессирования хронической болезни почек. В тяжёлых случаях, при развитии терминальной стадии почечной недостаточности, может возникнуть необходимость в проведении гемодиализа или трансплантации почки[1][5][8].
Прогноз
Прогноз при синдроме ногтя — надколенника благоприятный при отсутствии выраженного поражения почек. Тяжесть клинических проявлений варьирует, однако большинство пациентов ведут полноценный образ жизни при регулярном ортопедическом и нефрологическом наблюдении. Скелетные аномалии, такие как гипоплазия или аплазия надколенников, вывих головки лучевой кости и контрактуры суставов, могут вызывать функциональные ограничения, но обычно поддаются ортопедической коррекции. Наиболее значимым прогностическим фактором является степень нефрологических изменений. У 30 — 50 % пациентов развивается нефропатия, которая может прогрессировать до хронической почечной недостаточности. В тяжёлых случаях это приводит к необходимости проведения гемодиализа или трансплантации почки[3][9][8].
Профилактика
Специфических методов первичной профилактики синдрома ногтя — надколенника не существует. В семьях с установленным диагнозом у одного из членов рекомендуется проведение медико-генетического консультирования при планировании беременности. Оно позволяет оценить риск передачи заболевания потомству, информировать родителей о характере наследования, вариантах течения. Вторичная профилактика направлена на раннее выявление и контроль прогрессирования нефропатии. Пациентам рекомендовано регулярное нефрологическое наблюдение с проведением клинического анализа мочи, оценки концентрации креатинина и расчёта скорости клубочковой фильтрации[16][14][15].
Дополнительно рекомендуется ежегодный офтальмологический осмотр для раннего выявления глаукомы, которая может развиваться у пациентов с данным синдромом[5][15].
Примечание
Литература
- Гамисония А. М. Синдром ногтей-надколенника // Генокарта Генетическая энциклопедия. — 2020. — 14 апреля.
- Дружинина Т. В., Никонова О. П., Барсукова Т. И. Случай диагностики синдрома nail-patella // Вестник Смоленской государственной медицинской академии. — 2010. — № 4.
- Sandra D. Dreyer, Guang Zhou, Antonio Baldini, Andreas Winterpacht, Bernhard Zabel, William Cole, Randy L. Johnson, Brendan Lee. Mutations in LMX1B cause abnormal skeletal patterning and renal dysplasia in nail patella syndrome // Nature Genetics. — 1998-05. — Т. 19, вып. 1. — С. 47–50. — ISSN 1546-1718 1061-4036, 1546-1718.
- Parker D. Lovelace, Lauren A. May. Nail-Patella Syndrome. — 2023-05-23.
- E Sweeney. Nail patella syndrome: a review of the phenotype aided by developmental biology // Journal of Medical Genetics. — 2003-03-01. — Т. 40, вып. 3. — С. 153–162. — ISSN 1468-6244.
- Luca Sangiorgi. Синдром ногтей-надколенника // Orphanet. — 2021. — 1 сентября.
- Shujuan Jiang, Jiubin Zhang, Dan Huang, Yuanyuan Zhang, Xiaoliang Liu, Yinzhao Wang, Rong He, Yanyan Zhao. A Microdeletion of Chromosome 9q33.3 Encompasses the Entire LMX1B Gene in a Chinese Family with Nail Patella Syndrome // International Journal of Molecular Sciences. — 2014-11-05. — Т. 15, вып. 11. — ISSN 1422-0067.
- Ernie M H F Bongers, Ilse J de Wijs, Carlo Marcelis, Lies H Hoefsloot, Nine V A M Knoers. Identification of entire LMX1B gene deletions in nail patella syndrome: evidence for haploinsufficiency as the main pathogenic mechanism underlying dominant inheritance in man // European Journal of Human Genetics. — 2008-04-16. — Т. 16, вып. 10. — ISSN 1476-5438 1018-4813, 1476-5438.
- Yutaka Harita, Sachiko Kitanaka, Tsuyoshi Isojima, Akira Ashida, Motoshi Hattori. Spectrum of LMX1B mutations: from nail–patella syndrome to isolated nephropathy // Pediatric Nephrology. — 2016-07-23. — Т. 32, вып. 10. — С. 1845–1850. — ISSN 1432-198X 0931-041X, 1432-198X.