Эритромеланоз фолликулярный лица и шеи
Ильичева
Эритромелано́з фолликуля́рный лица́ и ше́и (эритромелано́з межфолликуля́рный лица́ и ше́и, эритро́з интерфолликуля́рный ше́йный) — редкое заболевание кожи, характеризующееся сочетанием симметричной эритемы, красновато-коричневой гиперпигментации и фолликулярных папул на лице и шее. Заболевание было впервые описано японским дерматологом Китамурой К. и соавторами в 1960 году. Фолликулярный эритромеланоз лица и шеи наблюдается преимущественно у мужчин молодого или среднего возраста. Диагноз устанавливается на основании характерной клинической картины. Специфическое лечение не разработано. Терапия носит симптоматический характер.
История
Фолликулярный эритромеланоз лица и шеи был впервые описан в 1960 году японским врачом Китамурой К. с соавторами. Они наблюдали 6 мужчин в возрасте 17—22 лет с длительностью заболевания 1—4 года. На основании характера поражения кожи и результатов патоморфологических исследований ими был предложен термин «эритромеланоз фолликулярный лица»[1].
Этиология
Патогенез
Патогенез заболевания окончательно не установлен. Одни авторы предполагают аутосомно-рецессивный механизм наследования, другие рассматривают полиэтиологический характер с сочетанием генетических и внешних факторов[3].
Гистологически заболевание характеризуется истончением эпидермиса слабовыраженным гиперкератозом и акантозом, выраженной пигментацией базального слоя, расширением волосяных фолликулов, заполненных роговыми массами и увеличением сальных желёз. В дерме отмечаются отёк, периваскулярный и перифолликулярный лимфоцитарный и плазмоцитарный инфильтрат, а также расширение сосудов в поверхностных слоях[1][3].
Эпидемиология
Диагностика
Диагноз устанавливается на основании характерной клинической картины.
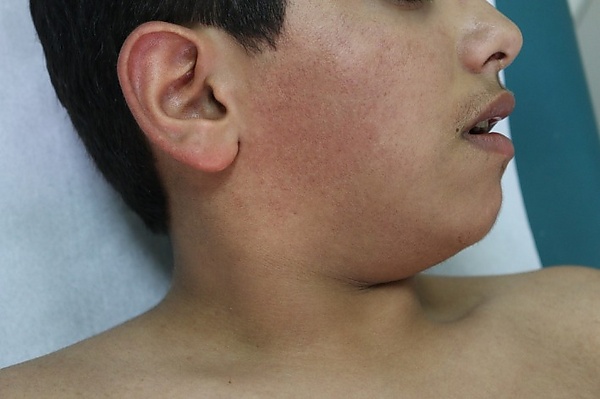
Фолликулярный эритромеланоз лица и шеи обычно развивается постепенно и в ряде случаев протекает бессимптомно. У некоторых пациентов отмечаются субъективные жалобы на лёгкий зуд, жжение, чувство сухости и усиление симптомов при воздействии солнечного света[3].
Кожные проявления характеризуются сочетанием[1][3]:
- эритемы (с телеангиэктазией или без неё);
- фолликулярных папул или фолликулярного кератоза (в виде мелких белесоватых узелков размером 1,5—2 мм, часто образующих плотные группы);
- гиперпигментации красновато-коричневого оттенка, обычно хорошо отграниченной от окружающей кожи.
Высыпания локализуются преимущественно симметрично в предушной и околоушной областях, на щеках и подбородке; реже вовлекаются виски, лоб, боковые поверхности и передняя часть шеи. В отдельных случаях поражение распространяется на ушные раковины, брови или туловище[1][2].
Пигментация чаще развивается на фоне эритемы и может усиливаться под воздействием ультрафиолетового излучения. В некоторых случаях между папулами выявляется выраженная сеть телеангиэктазий[2].
- Гистологическое исследование поражённых участков кожи[4].
Не применяется.
Дифференциальная диагностика
Лечение
Лечение эритромеланоза фолликулярного лица и шеи остаётся преимущественно симптоматическим и основано на описаниях отдельных случаев и небольших серий наблюдений. Основным элементом терапии считается регулярная фотозащита, которая позволяет уменьшить выраженность эритемы и гиперпигментации. К местным средствам относят препараты, направленные на уменьшение гиперкератоза, пигментации и воспалительных изменений: лактат аммония, топические ретиноиды, гидрохинон, витамин C, салициловую кислоту. В ряде случаев применялись пилинги на их основе, что приводило к временной положительной динамике. Также возможно применение мази с такальцитолом и метронидазолового геля для снижения выраженности эритемы и гиперпигментации[6][7]. В тяжёлых или распространённых формах предпринимались могут назначаться системные ретиноиды (например, изотретиноин)[3]. Отдельное место занимает лазерная терапия. Для уменьшения эритемы применяют импульсный лазер на красителе, тогда как для коррекции гиперпигментации используют Nd:YAG-лазер. В некоторых случаях наилучший косметический результат достигался при комбинированном применении обеих технологий[7].
Прогноз
Течение заболевания хроническое, без склонности к самопроизвольную разрешению[1].
Профилактика
Необходимо избегать пребывания на солнце и пользоваться солнцезащитным кремом[3].