Склередема Бушке
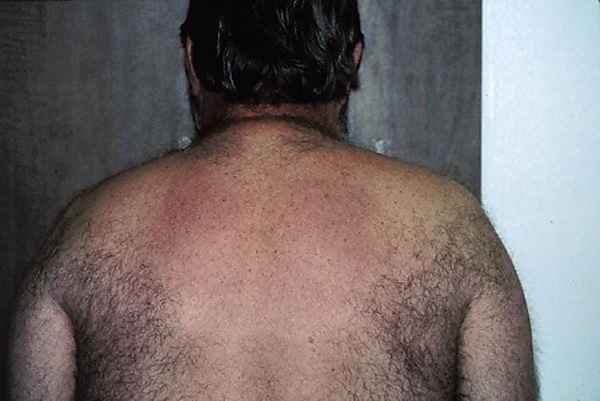
Склереде́ма Бушке́ (англ. scleredema adultorum Buschke, син. склереде́ма, склереде́ма взро́слых) — редкое заболевание соединительной ткани, относящееся к группе кожных муцинозов и характеризующееся индуративным утолщением кожи вследствие избыточного отложения муцина между утолщёнными коллагеновыми пучками дермы. Клинически заболевание проявляется симметричным уплотнением и утолщением кожи с формированием плотных бляшек, которые могут иметь слегка красноватый или буроватый оттенок и напоминать поверхность «апельсиновой корки». Наиболее часто поражаются задняя поверхность шеи, затылочная область, верхняя часть спины, плечевой пояс и верхний отдел грудной клетки, при этом кисти обычно остаются интактными. В ряде случаев в патологический процесс вовлекается лицо, что приводит к сглаженности мимики и формированию маскообразного выражения. Склередема преимущественно развивается у взрослых и часто сочетается с системными заболеваниями, включая сахарный диабет, гиперпаратиреоз, синдром Шёгрена, ревматоидный артрит, множественную миелому, злокачественную инсулиному и ВИЧ-инфекцию. Заболевание может начинаться остро с развитием плотного отёка кожи, быстро распространяющегося с шеи на верхние отделы туловища, либо прогрессировать постепенно в течение месяцев и лет[1]. Выделяют три клинических типа склередемы, различающиеся по ассоциированным состояниям, течению и прогнозу: постинфекционную, парапротеинемическую и диабетическую[2][3].
Общие сведения
История
Заболевание впервые описано Курцио в 1752 году, однако детальная характеристика была дана Абрахамом Бушке в 1902 году, поэтому в дальнейшем оно получило название «склередема Бушке»[4][5]. Он наблюдал развитие уплотнения кожи у 46-летнего лакировщика экипажей после перенесённого гриппа. Патологический процесс начинался в области шеи и постепенно распространялся на другие участки тела, при этом кожные покровы дистальнее ладоней и бёдер оставались интактными[5].
Классификация
Выделяют три клинических типа склередемы, различающиеся по ассоциированным состояниям, течению и прогнозу: тип I (постинфекционный), тип II (ассоциированный с парапротеинемией) и тип III (диабетический)[4][3]:
- Тип I (постинфекционный) — наиболее частая форма (около 55 % случаев), встречается преимущественно у детей и молодых взрослых[4]
- Тип II (ассоциированный с парапротеинемией) — составляет около 25 % случаев, характеризуется постепенным началом и медленным прогрессированием; парапротеинемия может выявляться спустя годы после дебюта кожных изменений[4]. Часто сочетается с парапротеинемией, включая моноклональную гаммапатию (чаще IgG, реже IgA), множественную миелому и амилоидоз. Спонтанная ремиссия наблюдается значительно реже, чем при типе I;
- Тип III (ассоциированный с сахарным диабетом) — составляет около 20 % случаев. Развивается у пациентов с длительно существующим, нередко плохо контролируемым сахарным диабетом, чаще у мужчин среднего возраста с избыточной массой тела. Характеризуется медленным прогрессированием с преимущественным поражением кожи задней поверхности шеи, верхней части спины и плечевого пояса. Течение обычно стойкое и хроническое.
Этиология
Этиология склередемы Бушке окончательно не установлена. Заболевание ассоциировано с рядом патологических состояний, однако причинно-следственные механизмы его развития остаются неясными. У части пациентов отсутствуют сведения о предшествующем остром заболевании[2].
Наиболее часто склередема развивается после перенесённой инфекции. Для I типа характерна связь с инфекциями верхних дыхательных путей, преимущественно стрептококковой этиологии. Описано развитие заболевания после суперинфекции Streptococcus на фоне чесотки. Также установлена ассоциация с цитомегаловирусной инфекцией, гриппом, корью, коклюшем, эпидемическим паротитом, дифтерией, сыпным тифом, энцефалитом, стоматологическими абсцессами и коронавирусной инфекцией. II тип склередемы часто связан с гематологическими нарушениями. Установлена ассоциация с парапротеинемией, моноклональной гаммапатией неопределённого значения, множественной миеломой, амилоидозом и макроглобулинемией Вальденстрёма. Парапротеинемия может выявляться спустя многие годы после дебюта кожных изменений. III тип, или склередема диабетическая, развивается у пациентов с длительно существующим, часто плохо контролируемым сахарным диабетом, преимущественно инсулинозависимым[2][4].
Дополнительно описаны случаи склередемы при первичном гиперпаратиреозе, ревматоидном артрите, анкилозирующем спондилите, синдроме Шёгрена, дерматомиозите, первичном билиарном циррозе печени, дефиците иммуноглобулина A, анафилактоидной пурпуре, а также при сочетании с лишаем склерозирующим и атрофическим. В редких случаях заболевание ассоциировано с новообразованиями. Имеются единичные наблюдения развития склередемы после травмы поражённой области, включая случаи, связанные с механическим воздействием. В литературе описаны редкие случаи развития склередемы, ассоциированные с применением инфликсимаба, что позволяет рассматривать возможность лекарственно-индуцированного варианта заболевания[2][4].
Патогенез
Патогенез склередемы Бушке изучен недостаточно. Предполагается участие циркулирующего фактора, стимулирующего повышенную активность дермальных фибробластов. Склередема относится к группе кожных муцинозов. Морфологически поражённая кожа характеризуется увеличением количества гликозаминогликанов, преимущественно гиалуроновой кислоты, между утолщёнными коллагеновыми пучками дермы. Также описана усиленная продукция коллагена I типа и гликозаминогликанов фибробластами сетчатого слоя дермы с последующим отложением мукополисахаридов в межфибриллярных пространствах[4][6].
При диабет-ассоциированной форме ведущую роль придают хроническим метаболическим и сосудистым нарушениям, связанным с длительной гипергликемией. Персистирующая гипергликемия способствует развитию эндотелиальной дисфункции вследствие окислительного стресса, воспаления и нарушений вазоактивной регуляции, что приводит к диабетической микроангиопатии, ухудшению капиллярного кровотока и структурному повреждению сосудистой стенки. Микрососудистые изменения сопровождаются снижением тканевой перфузии и формированием хронической гипоксии дермы. Хроническая гипергликемия также способствует неферментативному гликированию коллагена с образованием конечных продуктов гликирования и формированием необратимых поперечных сшивок между коллагеновыми волокнами, что приводит к повышению их жёсткости, нерастворимости и устойчивости к деградации. Гликозилированный коллаген накапливается в дерме и сочетается с увеличением отложения муцина, что способствует формированию характерного уплотнения кожи[2][7].
В качестве возможных механизмов недиабетических форм рассматривается молекулярная мимикрия, при которой стрептококковые антигены перекрёстно реагируют с компонентами дермы, вызывая иммунную реакцию антиген-антитело. Дополнительно предполагается влияние инфекционных, лекарственных, иммунологических и генетических факторов[2][4].
Эпидемиология
Точная распространённость склередемы Бушке не установлена. Заболевание относится к редким, при этом предполагается, что часто оно остаётся недиагностированным. Заболевание часто сочетается с системной патологией, включая сахарный диабет, гиперпаратиреоз, синдром Шёгрена, ревматоидный артрит, множественную миелому, злокачественную инсулиному и ВИЧ-инфекцию[3]. Среди пациентов с сахарным диабетом склередема выявляется в 2,5-14 % случаев. Склередема встречается во всём мире и может развиваться в любом возрасте, от младенческого до пожилого. Несмотря на термин «склередема взрослых», около половины случаев регистрируется у лиц моложе 20 лет[2]. Первый тип преимущественно наблюдается у детей и молодых взрослых. Второй и третий типы чаще диагностируются у пациентов старше сорока лет. Расовой предрасположенности не выявлено. Половое распределение зависит от клинического варианта заболевания. Для типов I и II характерно примерно равное распределение между мужчинами и женщинами с небольшим преобладанием мужчин (соотношение около 2:1). Диабет-ассоциированная склередема (тип III) значительно чаще развивается у мужчин, соотношение достигает 10:1[4][8].
Диагностика
Клиническая картина склередемы Бушке характеризуется развитием симметричного уплотнения и утолщения кожи с формированием плотных, плохо отграниченных индуративных бляшек. Кожа приобретает плотную, «деревянистую» консистенцию, иногда сопровождается слабовыраженной эритемой или гиперпигментацией и может иметь вид «апельсиновой корки»[4].
Заболевание чаще начинается с поражения шеи и затылочной области, после чего процесс распространяется на плечевой пояс, верхнюю часть спины, верхний отдел туловища и проксимальные отделы верхних конечностей. Поражение обычно симметричное. Кисти и стопы, как правило, остаются интактными. В ряде случаев в процесс вовлекается лицо, что приводит к сглаженности мимики и затруднению открывания рта. Реже возможно распространение процесса на ягодицы и бёдра[2][4].
У части пациентов развитию кожных изменений предшествует кратковременная эритема или кольцевидная сыпь. Склередема может сопровождаться зудом, реже болевыми ощущениями. Частыми жалобами являются ограничение подвижности плечевых суставов и височно-нижнечелюстного сустава, затруднение жевания и чувство скованности кожи[4][6].
При внезапном начале заболевания, характерном для постинфекционного варианта, уплотнение кожи развивается в течение нескольких дней или недель после перенесённой инфекции и быстро распространяется с области шеи на верхние отделы туловища. В большинстве таких случаев процесс имеет тенденцию к самопроизвольному регрессу в течение нескольких месяцев или лет. При диабет-ассоциированной форме течение обычно более длительное. Распространение патологического процесса за пределы кожи наблюдается редко. Описано поражение языка, сердца, лёгких, скелетной мускулатуры, пищевода, околоушных желёз, печени, селезёнки, плевры и глаз. Возможные проявления включают ограничение подвижности, дисфагию, нарушения речи, сухость слизистых оболочек, а также выпоты в плевральной, перикардиальной или брюшной полости[2][4].
При физикальном обследовании определяется плотная неямочная индурация кожи без чёткой границы между поражёнными и интактными участками. Кожа может выглядеть блестящей, при её сдавлении определяется выраженная плотность и складчатость эпидермиса. У пациентов с обширным поражением возможны функциональные ограничения, включая затруднение жевания, речи и движений[2][4].
Специфических лабораторных тестов для подтверждения диагноза склередемы Бушке не существует. Лабораторные исследования используются преимущественно для выявления ассоциированных состояний. При подозрении на постинфекционную форму заболевания может проводиться микробиологическое исследование мазка из зева для исключения инфекции, вызванной бета-гемолитическим стрептококком группы A. Дополнительно определяется концентрация антистрептолизина-O в сыворотке крови, что позволяет подтвердить недавно перенесённую стрептококковую инфекцию. Для исключения сахарного диабета рекомендуется определение концентрации глюкозы и гликированного гемоглобина в плазме крови натощак[2].
С целью выявления парапротеинемии и лимфопролиферативных заболеваний выполняется электрофорез белков сыворотки крови с иммунофиксацией. Наиболее часто выявляется моноклональный иммуноглобулин класса IgG с κ-цепью, реже — IgA. Гематологические нарушения могут возникать спустя несколько лет после появления кожных проявлений, поэтому при прогрессирующем течении заболевания требуется динамическое наблюдение[2][6].
Гистологическое исследование биопсийного материала кожи используется для подтверждения диагноза и проведения дифференциальной диагностики. Микроскопически выявляется выраженное утолщение дермы с расширением промежутков между крупными коллагеновыми пучками. Эти пространства заполнены муцином, представленным гликозаминогликанами, преимущественно гиалуроновой кислотой. Коллагеновые волокна утолщены и разделены прозрачными муцинозными прослойками. Эпидермис, как правило, не изменён. Вокруг капилляров могут определяться умеренные периваскулярные инфильтраты из мононуклеарных клеток. Подкожная жировая клетчатка может частично замещаться утолщёнными коллагеновыми пучками. Муцин выявляется специальными гистохимическими методами окрашивания, включая окраску альциановым синим и толуидиновым синим[6][9].
Диагноз склередемы Бушке основывается преимущественно на клинических проявлениях и результатах гистологического исследования кожи. Инструментальные методы применяются для уточнения выраженности патологического процесса и выявления ассоциированных состояний. Ультразвуковое исследование кожи может использоваться для измерения её толщины и оценки активности заболевания, а также для мониторинга динамики на фоне лечения. Компьютерная томография способна выявлять индурацию мягких тканей в поражённых областях, однако используется ограниченно. Магнитно-резонансная томография может применяться для определения распространённости процесса и наблюдения за его прогрессированием в отдельных клинических ситуациях[2][4].
Методы визуализации органов грудной клетки и брюшной полости показаны при наличии клинических признаков возможного новообразования или поражения внутренних органов[2].
Дифференциальная диагностика
Дифференциальную диагностику склередемы Бушке следует проводить со следующими заболеваниями[2][4]:
- первичный системный амилоидоз;
- целлюлит;
- синдром эозинофилии-миалгии;
- эозинофильный фасциит;
- локализованная склеродермия;
- нефрогенный системный фиброз;
- склерема новорождённых;
- подкожный адипонекроз новорождённых;
- склеромикседема;
- претибиальная микседема[6];
- системная склеродермия[1];
- острая диффузная (злокачественная) склеродермия[1].
Осложнения
К осложнениям склередемы Бушке относятся ограничение объёма движений, замедленное заживление ран, рецидивирующие кожные инфекции и развитие рестриктивных нарушений функции лёгких. В крайне редких случаях возможен летальный исход. Несмотря на преимущественное поражение кожи, в патологический процесс могут вовлекаться внутренние органы и мягкие ткани, включая язык, глотку, пищевод, скелетную и сердечную мускулатуру. Поражение языка способно приводить к нарушениям артикуляции, затруднению жевания и высовывания языка. Вовлечение сердечно-сосудистой системы может сопровождаться развитием кардиомиопатии, сердечной недостаточности, аритмий, перикардиального выпота и появлением шумов в сердце. Также возможно поражение глазодвигательных мышц, печени, околоушных желёз, плевры, брюшины и селезёнки. При распространении патологического процесса на верхние отделы пищевода возможно развитие дисфагии[2].
Лечение
Выбор лечебной тактики при склередеме Бушке определяется клиническим типом заболевания, распространённостью кожного процесса, выраженностью функциональных нарушений и наличием сопутствующей патологии. Ведущим принципом является индивидуализация терапии с обязательной коррекцией основного или ассоциированного состояния. Фототерапия рассматривается как один из базовых методов лечения, особенно при симптоматических и распространённых формах заболевания. Наиболее изученными являются фотохимиотерапия с применением псораленов в сочетании с ультрафиолетовым излучением спектра A — PUVA-терапия, и узкополосная фототерапия ультрафиолетом A1. Терапевтический эффект данных методов связывают с подавлением синтеза коллагена дермальными фибробластами, стимуляцией продукции коллагеназы и снижением избыточного накопления коллагена в дерме. Описаны размягчение кожи, уменьшение её толщины и увеличение объёма движений[7][5].
Внутривенная терапия иммуноглобулинами (внутривенный иммуноглобулин человека) применяется при тяжёлых и рефрактерных формах заболевания. Предполагается, что её действие обусловлено иммуномодулирующим и антифибротическим эффектами, включая уменьшение хронического воспаления и снижение дермального накопления гликозаминогликанов. Отмечалось уменьшение индурации кожи у пациентов[7][5].
Метотрексат — антагонист фолиевой кислоты, ингибирующий дигидрофолатредуктазу и влияющий на клеточную пролиферацию, — используется в качестве системного противовоспалительного и антифибротического средства. Предполагаемые механизмы его действия включают модуляцию экспрессии матриксных металлопротеиназ и коллагена I типа в дермальных фибробластах, а также подавление продукции провоспалительных цитокинов. В клинической практике метотрексат чаще применяется в составе комбинированных схем, в том числе в сочетании с фототерапией. Лучевая терапия электронным пучком рассматривается как метод воздействия на патологически активированные дермальные фибробласты за счёт индукции апоптоза и снижения продукции коллагена и муцина. В отдельных публикациях описаны единичные случаи её применения у пациентов с выраженными кожными проявлениями и ограниченными альтернативными терапевтическими возможностями[5]. Физические методы лечения имеют вспомогательное значение. Физиотерапия, включая лечебную физкультуру и ультразвуковой массаж, направлена на поддержание подвижности, предупреждение контрактур и улучшение качества жизни пациентов[2][7].
При постинфекционном варианте заболевания показано назначение антибактериальных препаратов при подтверждённой стрептококковой инфекции. При форме, ассоциированной с моноклональной гаммапатией, требуется наблюдение и ведение гематологом. У пациентов со склередемой, связанной с сахарным диабетом, рекомендуется оптимизация гликемического контроля как важный компонент комплексного лечения[2][4].
Прогноз
Прогноз склередемы Бушке в значительной степени определяется клиническим типом заболевания. При I типе патологический процесс обычно носит самоограничивающийся характер и спонтанно разрешается в течение 6-24 месяцев, однако описаны случаи более продолжительного течения, достигающего десяти лет. У пациентов, особенно детского возраста, заболевание чаще заканчивается выздоровлением, хотя в редких случаях отмечается затяжное течение с вовлечением сердечной или скелетной мускулатуры. При II и III типах склередема характеризуется медленным прогрессированием либо персистирующим течением на протяжении многих лет. Возможны рецидивы после периода клинического улучшения. Заболевание, как правило, ограничивается кожей и рассматривается как доброкачественный процесс, однако выраженные кожные изменения могут приводить к функциональным ограничениям. В редких случаях наблюдается поражение внутренних органов с развитием жизнеугрожающих осложнений. Летальный исход встречается редко и связан преимущественно с кардиальными или респираторными осложнениями[2][4].
Диспансерное наблюдение
Пациенты с длительно текущей склередемой подлежат регулярному медицинскому наблюдению с периодическим контролем сывороточных белков методом электрофореза и иммуноэлектрофореза с целью своевременного выявления парапротеинемии или множественной миеломы, поскольку гематологические нарушения могут развиваться спустя несколько лет от дебюта заболевания. При выявлении дискразий крови или моноклональных гаммапатий показана консультация гематолога. Пациентам с ограничением подвижности может потребоваться направление к специалисту по физической реабилитации, так как раннее начало физиотерапии способствует снижению риска формирования стойких функциональных нарушений и улучшению двигательной активности[2].
При распространённых формах заболевания необходимо проводить оценку возможных признаков поражения внутренних органов и мягких тканей. В подобных случаях показано дополнительное обследование с применением методов визуализации, а также привлечение профильных специалистов для диагностики и ведения органных осложнений[6].
Профилактика
Специфическая профилактика склередемы Бушке не разработана. Пациентам рекомендуется проведение обследования с целью выявления сахарного диабета и гематологических злокачественных новообразований, учитывая возможную ассоциацию заболевания с указанными состояниями. Родителям детей с I типом склередемы следует предоставлять информацию о преимущественно благоприятном прогнозе заболевания и его склонности к самоограничивающемуся течению. При II и III типах заболевания обязательным считается длительный периодический скрининг, направленный на выявление парапротеинемии. Важное значение имеет междисциплинарное взаимодействие и координация между специалистами различных профилей, что способствует своевременной диагностике сопутствующих состояний и повышению эффективности медицинского наблюдения[4].