Подмышечный трихомикоз
Подмышечный трихомикоз (подкрыльцовый трихонокардиоз, аксиллярный трихомикоз, подмышечный трихонокардиоз, узловатый трихомикоз, трихобактериоз) — бактериальная инфекция, поражающая волосяные стержни в подмышечных впадинах, реже — в паховой области. Возбудителями являются грамположительные коринебактерии рода Corynebacterium, колонизирующие кутикулу волоса и формирующие плотные узелки жёлтого, красного или чёрного цвета[1][2]. Несмотря на название, заболевание не является грибковой инфекцией, и официальное название заболевания — трихобактериоз[3]. Трихомикоз чаще наблюдается у мужчин. Заболевание протекает, как правило, бессимптомно, но может сопровождаться изменением запаха и окраски пота. Диагноз устанавливается на основании характерной клинической картины и микроскопии узелков[4]. Лечение включает удаление поражённых волос, соблюдение правил личной гигиены, применение антибактериального мыла, средств с пероксидом бензоила и местных антибиотиков. При адекватной терапии прогноз благоприятный[2][5].
Этиология
Подмышечный трихомикоз вызывается аэробными грамположительными коринебактериями бактериями, преимущественно Corynebacterium tenius. Также могут участвовать другие виды рода Corynebacterium — C. flavescens, C. propinquum. Также заболевание может вызываться Serratia marcescens. Основным источником инфекции является человек. Заражение может происходить при контакте с заражёнными предметами личной гигиены — бельём, полотенцами, ножницами, термометрами. Инфицирование чаще происходит при наличии предрасполагающих факторов[1][4][6]:
- гипергидроз,
- жаркий и влажный климат,
- недостаточная личная гигиена,
- ожирение,
- тесное или синтетическое бельё, создающее парниковый эффект.
Патогенез
Возбудители колонизируют волосяные стержни в зонах с активной секрецией апокриновых желёз, преимущественно в подмышечных впадинах. Бактерии образуют плотные скопления (конкреции), прикреплённые к волосам за счёт клейкого вещества, выделяемого микроорганизмами. Электронная микроскопия выявляет разрушение кутикулы и поверхностных слоёв коркового вещества волоса. В процессе метаболизма компонентов апокринного пота, в том числе андрогенов, бактерии продуцируют пахучие вещества, вызывающие характерный неприятный, прогорклый запах[5][6].
Разные виды коринебактерий способны вырабатывать пигменты, в связи с чем клинически различают три формы заболевание[5][6]:
- trichomycosis axillaris flava — с жёлтыми конкрециями,
- trichomycosis axillaris rubra — с красными,
- trichomycosis axillaris nigra— с чёрными.
Пигментация зависит от специфики бактериального штамма и состава пота[5][6].
Эпидемиология
Подмышечный трихомикоз — распространённое заболевание, встречающееся у мужчин и женщин всех рас, преимущественно в регионах с тёплым и влажным климатом (умеренном и тропическом). Наиболее часто заболевание регистрируется у взрослых мужчин (20—50 лет), среди которых распространённость может достигать 25—30 %. У женщин подмышечный трихомикоз диагностируется реже, что частично объясняется тем, что многие женщины удаляют волосы в подмышечных впадинах[1][5].
Диагностика
Диагноз устанавливается на основании характерной клинической картины и микроскопии узелков[4].
Подмышечный трихомикоз нередко протекает бессимптомно и может оставаться незамеченным. В других случаях пациенты отмечают усиленную потливость, неприятный запах в области подмышек и появление плотных узелков на волосах. Пот может приобретать жёлтую, красную или чёрную окраску, оставляя пятна на одежде[4][5].
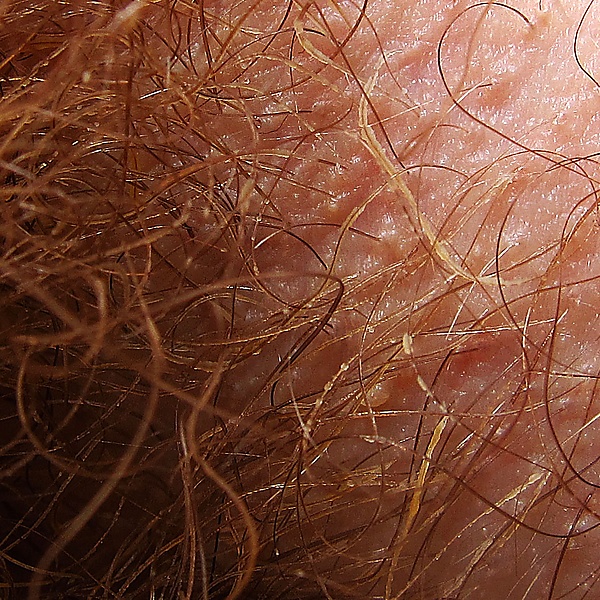
Характерным клиническим признаком заболевания является наличие плотных зернистых образований (конкрементов) вдоль стержней волос, чаще всего жёлтого цвета, реже — красного или чёрного. Эти узелки размером около 1-2 мм плотно прикреплены к волосам и придают им вид, напоминающий нанизанные бусинки[3][4][5].
Поражение, как правило, локализуется в подмышечных впадинах, реже — в области лобка, на груди и в других зонах с выраженной апокриновой активностью. Волосы могут склеиваться, становиться хрупкими и ломкими, однако выпадение волос и пигментация кожи наблюдаются редко[4][5].
У части пациентов одновременно могут выявляться другие заболевания, вызванные Corynebacterium spp., такие как эритразма и подошвенный кератоз. Сочетание этих трёх состояний известно как коринебактериальная триада[7].
- Микроскопическое исследование поражённого участка — для анализа патологический материал обрабатывают 10 % раствором гидроксида калия. При световой микроскопии выявляются клейкие массы, состоящие из тонких нитей и массивных скоплений коккоподобных возбудителей, внедряющихся и разрушающих кутикулу и кератин коркового слоя волоса. Окрашивание по Граму позволяет визуализировать грамположительные палочки — возбудителей из рода Corynebacterium[4][5].
- Дерматоскопия может использоваться как вспомогательный метод, позволяющий визуализировать характерные узелки вдоль волос[2].
- Осмотр при свете лампы Вуда выявляет бледно-жёлтую или серо-белую флуоресценцию поражённых волос[1][5].
Дифференциальная диагностика
- трихорексис,
- монилетрикс,
- чёрная и белая пьедра,
- педикулёз,
- трихонодоз,
- выпадение волос.
Лечение
Наиболее эффективным методом лечения трихомикоза является сбривание волос на поражённых участках, что предотвращает образование бактериальных конкрементов и рецидивы. После удаления волос необходимо ежедневно в течение 2—3 недель обрабатывать кожу антисептическими или антибактериальными средствами[1][4][5]:
- раствором сулемы 1:1000,
- раствором перманганата калия 1:8000,
- раствором формалина 2 % в 70 % спирте,
- салициловым спиртом 3 %,
- 1%-м раствором йода,
- антибактериальным мылом,
- гелем или лосьоном с бензоилпероксидом 5 %,
- серным мылом,
- порошком или кремом с клотримазолом.
Местная терапия включает применение топических антибиотиков[1][5]:
- клиндамицин 1 %,
- эритромицин 2 %,
- фузидовая кислота.
В случаях, когда местное лечение затруднено, возможно назначение перорального эритромицина курсом до двух недель[5].
Прогноз
Прогноз благоприятный. Подмышечный трихомикоз — доброкачественное заболевание. При своевременной диагностике и адекватном лечении заболевание проходит быстро и без рецидивов[5].
Диспансерное наблюдение
Индивидуально.
Профилактика
Включает:
- соблюдение личной гигиены[4],
- использование индивидуальных предметов ухода[4],
- использование антиперспирантов с хлоридом алюминия для уменьшения потоотделения[1],
- применение присыпок для снижения влажности[5].