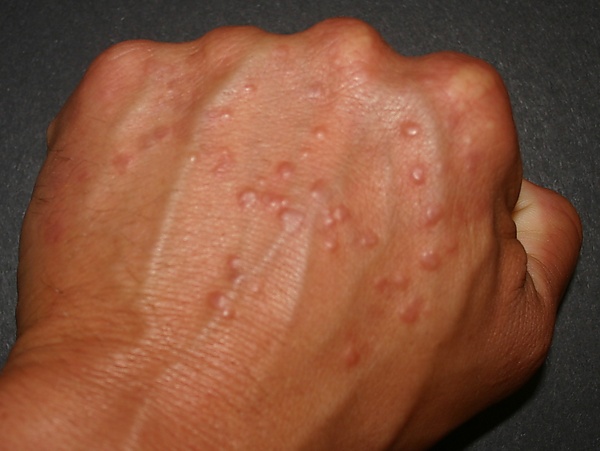
Кольцевидная гранулёма
Кольцеви́дная гранулёма — доброкачественное неинфекционное воспалительное заболевание кожи, характеризующееся кольцевидным расположением папул и гранулёматозным типом воспаления. Наиболее часто поражаются тыльные поверхности кистей и стоп, разгибательные поверхности конечностей и боковые участки туловища. Клинически кольцевидная гранулёма проявляется папулами розового или буровато-фиолетового цвета, склонными к группировке в дугообразные и кольцевидные очаги диаметром от нескольких миллиметров до нескольких сантиметров. Течение заболевания хроническое, часто с самопроизвольным разрешением. Выделяют несколько клинических форм: локализованную, генерализованную, диссеминированную папулёзную, атипичную генерализованную, подкожную и перфорирующую. Локализованная форма встречается наиболее часто и в ряде случаев ассоциируется с травмой, укусами насекомых или вакцинацией, тогда как генерализованные варианты могут быть связаны с системными заболеваниями[2][3].
Общие сведения
История
Кольцевидная гранулёма впервые была описана в 1895 году английским дерматовенерологом Томасом Фоксом под названием «кольцевидные высыпания». В 1902 году Генри Крокер, обобщив все известные на тот момент наблюдения, предложил термин «кольцевидная гранулёма», который стал общепринятым в медицинской литературе. В 1908 году Эрнест Грэхам-Литтл, проанализировав клинические описания заболевания, выделил его в самостоятельную нозологическую форму и впервые предположил возможную связь кольцевидной гранулёмы с туберкулёзной инфекцией[2][4].
Классификация
Клинически различают несколько форм кольцевидной гранулёмы[2][5]:
- локализованная форма — наиболее распространённая, наблюдается преимущественно у детей и лиц молодого возраста. Характеризуется появлением плотных, гладких, слегка уплощённых блестящих дермальных узелков розоватого цвета, сгруппированных в виде колец или дуг. Излюбленные локализации — тыльные поверхности кистей и стоп, голени, предплечья, реже периорбитальная область и волосистая часть головы.
- генерализованная форма — встречается преимущественно у взрослых старше 50 лет. Проявляется множественными симметричными очагами, локализованными на нескольких анатомических участках, чаще на туловище и проксимальных отделах конечностей. Элементы представлены папулами и узелками красновато-коричневого или фиолетового оттенка, склонными к слиянию с образованием бляшек. Течение хроническое, с редким спонтанным разрешением и устойчивостью к терапии.
- диссеминированная папулёзная форма — характеризуется множественными очагами высыпаний, преимущественно у лиц в возрасте старше 50 лет. Высыпания представлены множественными мелкими папулами и пятнами, склонными к слиянию и образованию сетчатого или дугообразного рисунка.
- подкожная форма — встречается преимущественно у детей младше шести лет. Проявляется плотными, безболезненными, подвижными узлами диаметром от 1 до 4 см, расположенными в глубоких слоях дермы или гиподермы. Чаще поражаются голени, предплечья, локти, тыльные поверхности кистей, пальцы и волосистая часть головы.
- перфорирующая форма — редкий вариант, наблюдаемый преимущественно у детей и лиц молодого возраста. Элементы представлены папулами диаметром 1 — 4 мм, сливающимися в бляшки с центральной роговой пробкой. При надавливании выделяется желатиноподобное содержимое, после чего формируются корки и пупковидные вдавления.
- атипичная генерализованная — встречается значительно реже, характеризуется полиморфизмом высыпаний и атипичным течением, затрудняющим диагностику, требует гистологического подтверждения.
Гистологически выделяют четыре подтипа кольцевидной гранулёмы: палисадный, интерстициальный, саркоидный и смешанный. Палисадный подтип характеризуется гранулёматозным инфильтратом с центральной зоной некробиотического коллагена, окружённого гистиоцитами в виде палисада и лимфоцитами. Интерстициальный подтип представлен гистиоцитами, располагающимися между фрагментированными коллагеновыми волокнами и вокруг сосудов. При саркоидном подтипе гистиоциты рассеяны в дерме и гиподерме без палисадного рисунка, иногда с формированием эпителиоидных структур, напоминающих саркоидные гранулёмы. Смешанный подтип сочетает признаки нескольких гистологических вариантов[2][5].
Этиология
Этиология кольцевидной гранулёмы до конца неизвестна. Заболевание рассматривается как полиэтиологичный дерматоз с участием множества предрасполагающих и провоцирующих факторов. К предполагаемым причинам относят хронические бактериальные и вирусные инфекции (туберкулёз, саркоидоз, вирус Эпштейна — Барр, вирус простого герпеса, вирус ветряной оспы, вирусные гепатиты B и C, вирус иммунодефицита человека), а также паразитарные инвазии и ревматические заболевания[4]. Отмечена связь с эндокринными нарушениями, в частности сахарным диабетом и аутоиммунным тиреоидитом, а также с дислипидемией и другими органоспецифическими аутоиммунными процессами[5][6][7].
В качестве возможных провоцирующих факторов описаны травмы кожи, укусы насекомых, инсоляция, проведение туберкулиновой пробы, вакцинация (в том числе против туберкулёза, столбняка, дифтерии, гепатита B) и длительный приём некоторых лекарственных средств, включая аллопуринол, диклофенак, хинидин, витамин D3, интраназальный кальцитонин, ингибиторы ангиотен-зинпревращающего фермента, антагонисты кальциевых каналов[4][5]. В отдельных случаях заболевание развивается после терапии ингибиторами фактора некроза опухоли альфа, которые могут как провоцировать, так и ослаблять течение кольцевидной гранулёмы[6].
У пациентов с иммунодефицитными состояниями чаще выявляется генерализованная форма заболевания, нередко с атипичными проявлениями[5]. Отмечена также связь со злокачественными новообразованиями, включая лимфомы, лейкозы, рак молочной железы, щитовидной железы, лёгких, предстательной железы и органов желудочно-кишечного тракта, однако достоверная причинно-следственная связь между кольцевидной гранулёмой и злокачественными процессами не установлена[4][6][7].
Рассматриваются также наследственные факторы предрасположенности. Описаны семейные случаи заболевания у монозиготных близнецов и нескольких поколений родственников, а также выявлена ассоциация с определёнными антигенами системы HLA[7].
Патогенез
Патогенез кольцевидной гранулёмы связывают с комплексом взаимосвязанных иммунных и сосудисто-дегенеративных механизмов. Одной из ведущих теорий считается развитие лимфоцитарно-опосредованной иммунной реакции замедленного типа (тип IV), при которой активированные Т-хелперы 1-го типа выделяют интерферон гамма, стимулирующий макрофаги к продукции матриксных металлопротеиназ и фактора некроза опухоли альфа. Эти медиаторы способствуют деградации компонентов соединительной ткани и формированию гранулёматозного воспаления. Обнаружение Т-лимфоцитов CD3+ и макрофагов с рецепторами к интерферону гамма в биоптатах очагов кольцевидной гранулёмы подтверждает участие клеточного иммунитета в патогенезе заболевания[6][7][8].
У пациентов с кольцевидной гранулёмой выявляется нарушение хемотаксиса нейтрофилов, вследствие чего макрофаги становятся ведущими клетками воспалительного инфильтрата[6]. Это приводит к развитию не гнойного, а гранулёматозного воспаления. Первичные дегенеративные изменения коллагеновых волокон и соединительной ткани рассматриваются как инициирующий фактор, запускающий активацию макрофагов и последующую гранулёматозную реакцию[2]. Определённую роль в патогенезе играют микроангиопатии и слабо выраженный васкулит, при которых повреждение сосудистых стенок приводит к нарушению трофики дермы, деградации коллагенового матрикса и поддержанию хронического воспалительного процесса[4][5].
Эпидемиология
Кольцевидная гранулёма может развиваться в любом возрасте, однако чаще наблюдается у детей и лиц молодого возраста. Около 40 % пациентов моложе 15 лет, а более двух третей — не старше 30 лет[4][6]. Генерализованная форма встречается преимущественно у детей младше 10 лет и у взрослых в возрасте 30 — 60 лет[9]. Подкожная форма чаще выявляется у детей 2 — 10 лет, перфорирующая форма также развивается преимущественно в детском возрасте[7].
Заболевание чаще регистрируется у женщин (соотношение женщин и мужчин — 2:1)[4]. Кольцевидная гранулёма отмечается у представителей всех рас и этнических групп и не имеет выраженной географической зависимости[9].
Распространённость кольцевидной гранулёмы оценивается в пределах от 0,1 % до 0,4 % среди пациентов с дерматологической патологией[5]. Среди различных клинических форм наиболее часто наблюдается локализованная, при этом генерализованная форма составляет около 9 — 15 % всех случаев, а перфорирующая — приблизительно 5 %[7].
Диагностика
Клиническая картина кольцевидной гранулёмы характеризуется разнообразием морфологических проявлений, при этом заболевание поражает исключительно кожу и не сопровождается системными симптомами. Наиболее часто высыпания локализуются на тыльных и боковых поверхностях кистей и стоп, а также на разгибательных поверхностях конечностей. В некоторых случаях поражаются туловище, шея, лицо, волосистая часть головы и периорбитальная область. Заболевание протекает хронически, обычно без субъективных ощущений. При травматизации или перфорирующих формах возможна болезненность поражённых участков[6].
Локализованная форма является наиболее распространённой. Она проявляется плотными, гладкими, полушаровидными узелками розового или телесного цвета, сгруппированными в кольцевидные или дугообразные образования диаметром от 0,5 до 5 см. Поверхность высыпаний гладкая, центр очагов слегка западает и может быть гипопигментирован. Очаги чаще располагаются на тыльных поверхностях кистей, пальцев, стоп и над суставами[2]. Элементы склонны к центробежному росту и постепенному разрешению, обычно в течение двух лет, хотя возможны рецидивы в тех же участках. Эпидермис над узелками не изменён[5][7].
Генерализованная и диссеминированная формы составляют до 15 % всех случаев. Клинически они представлены множественными симметричными папулами и узелками телесного, розоватого или фиолетово-коричневого оттенка, сгруппированными в нечётко очерченные кольца или дугообразные очаги диаметром более 10 см. Высыпания часто локализуются на туловище, в области паховых складок и на разгибательных поверхностях конечностей[5]. В отличие от локализованной формы, генерализованные формы часто сопровождаются зудом, протекают хронически, плохо поддаются терапии и редко разрешаются спонтанно[6][10].
Подкожная форма встречается главным образом у детей в возрасте от двух до шести лет. Клинически она проявляется в виде плотных, безболезненных, подвижных узлов диаметром от 1 до 4 см, локализующихся в глубоких слоях дермы или гиподермы[2]. Наиболее часто поражаются голени, предплечья, локти, тыльные поверхности кистей и волосистая часть головы. На конечностях узлы подвижны, тогда как на голове фиксированы к надкостнице. Эпидермис над очагами не изменён. После хирургического удаления возможно развитие рецидивов[5][7].
Перфорирующая форма встречается реже и характеризуется образованием множественных папул диаметром от 1 до 4 мм, сливающихся в бляшки с центральной роговой пробкой. При надавливании может выделяться желатиноподобное содержимое, после чего формируются корки и пупковидные вдавления. Эти элементы нередко сопровождаются зудом или болезненностью, а при разрешении оставляют атрофические рубцы. Поражения чаще располагаются на тыльных поверхностях кистей и пальцев, но могут встречаться и на других участках тела, включая области рубцов[2][5].
Атипичные формы характеризуются нетипичной локализацией (лицо, ладони, ушные раковины), фоточувствительным распределением или выраженной воспалительной реакцией. К редким клиническим вариантам относят пятнистую форму, проявляющуюся эритематозными очагами без выраженных папул, и актинический вариант, локализующийся преимущественно на участках, подверженных воздействию солнечных лучей[7][10].
При гистологическом исследовании биопсийного материала поражённых участков кожи выявляется некробиотическая гранулёма, в центре которой отмечаются дезорганизация пучков коллагена, отложение муцина и лимфогистиоцитарный периваскулярный инфильтрат. Различают четыре гистологических подтипа кольцевидной гранулёмы: палисадный, интерстициальный, саркоидный и смешанный[2].
Палисадный подтип характеризуется формированием гранулёматозного инфильтрата с центральной зоной некробиотического коллагена, окружённой гистиоцитами и лимфоцитами. При интерстициальном подтипе гистиоциты располагаются между фрагментированными коллагеновыми волокнами и вокруг сосудов дермы. Саркоидный подтип отличается рассеянным расположением гистиоцитов в дерме и гиподерме без палисадного рисунка, возможно наличие эпителиоидных клеток, напоминающих саркоидные гранулёмы. Смешанный подтип сочетает признаки нескольких морфологических вариантов. Отложение муцина выявляется в большинстве случаев, что может служить дополнительным диагностическим критерием[2][7].
Для исключения других заболеваний, протекающих с гранулёматозными изменениями кожи, проводят микроскопическое исследование соскоба чешуек с очагов поражения для исключения грибковой инфекции, а также микробиологическое исследование материала из очагов поражения с целью определения возможного инфекционного агента[5].
Дерматоскопическое исследование при кольцевидной гранулёме выявляет характерные признаки, отражающие гранулёматозное воспаление в дерме. Основным диагностическим критерием является наличие бесструктурных участков желтовато-оранжевого или оранжевого цвета, располагающихся очагово или диффузно. Эти зоны соответствуют скоплению плотного гранулёматозного инфильтрата и наилучшим образом визуализируются при лёгком надавливании на очаг поражения, когда уменьшается выраженность эритемы. Среди дополнительных признаков отмечаются белые чешуйки, выявляемые у большинства пациентов, а также диффузная или очаговая эритема. В структуре сосудистого рисунка наиболее часто наблюдаются точечные сосуды, реже — ветвящиеся и древовидные сосуды, линейные неправильные и извилистые сосудистые элементы[11].
При рентгенографическом исследовании подкожная форма проявляется как мягкотканное образование без признаков кальцификации. Компьютерная томография позволяет визуализировать очаги в виде плохо очерченных образований с вариабельным контрастным усилением, ограниченных подкожной клетчаткой. При магнитно-резонансной томографии очаги имеют нечёткие контуры и располагаются в пределах подкожной клетчатки[7].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями[4][6][7]:
- красный плоский лишай;
- саркоидоз;
- грибковая инфекция;
- псориаз;
- центробежная кольцевидная эритема;
- многоформная эритема;
- хроническая мигрирующая эритема;
- подострая красная волчанка;
- ревматоидные узелки[2];
- палисадный нейтрофильный и гранулёматозный дерматит[2];
- интерстициальный гранулёматозный дерматит[2];
- кольцевидная эластолитическая гигантоклеточная гранулёма[2];
- дермоидная киста;
- узловатая эритема;
- эластоз перфорирующий серпигинозный;
- гранулёма инородного тела;
- укус насекомого;
- липоидный некробиоз при сахарном диабете;
- перфорирующий коллагеноз;
- артериит гигантоклеточный;
- проказа;
- метастазы злокачественных опухолей в кожу;
- кожный паранеопластический синдром;
- лихеноидный парапсориаз;
- контагиозный моллюск;
- микседематозный лихен;
- стригущий лишай.
Лечение
Лечение кольцевидной гранулёмы направлено на устранение воспалительных проявлений, достижение регресса очагов и профилактику рецидивов. При локализованных формах основным методом лечения является наружная терапия сильнодействующими глюкокортикоидами, такими как гидрокортизона бутират, алклометазона дипропионат, бетаметазона дипропионат, бетаметазона валерат и другими. Препараты наносят один раз в сутки в вечернее время в течение двух недель, затем переходят на применение через день на протяжении последующих двух-трёх недель, что позволяет снизить риск развития атрофии кожи и других побочных эффектов[5][7].
При недостаточной эффективности наружных глюкокортикоидов возможно назначение топических ингибиторов кальциневрина. Применяются мазь такролимуса или крем пимекролимуса, которые наносятся дважды в сутки на очаги поражения[5][6].
В случаях распространённого поражения, особенно при диссеминированных и генерализованных формах, используются методы фототерапии. Эффективна узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм. Процедуры проводят четыре раза в неделю, начиная с дозы, составляющей 50 — 70 % минимальной эритемной дозы, с постепенным увеличением при отсутствии эритемы. Альтернативным методом является фотохимиотерапия (ПУВА-терапия), основанная на сочетании приёма фотосенсибилизирующих препаратов из группы псораленов и облучения длинноволновым ультрафиолетовым излучением спектра А. При локализованных формах возможно применение эксимерной ультрафиолетовой терапии с длиной волны 308 нм. Лечение начинают с дозы, равной одной минимальной эритемной дозе, с последующим увеличением интенсивности облучения на 25 %[5][7].
Прогноз
Кольцевидная гранулёма представляет собой доброкачественный хронический дерматоз, склонный к самостоятельному разрешению. При локализованной форме отдельные очаги обычно исчезают в течение нескольких месяцев или лет, однако в 40 % случаев наблюдаются рецидивы, нередко в тех же участках кожи. В половине случаев спонтанное исчезновение элементов отмечается в пределах двух лет[6][10].
Генерализованная и атипичная формы отличаются более длительным и устойчивым течением, редко разрешаются самостоятельно, характеризуются частыми рецидивами. Подкожные варианты заболевания часто регрессируют без лечения, хотя могут возникать как местные, так и отдалённые рецидивы, частота которых составляет от 20 % до 75 %[7][10].
Прогноз при кольцевидной гранулёме благоприятный, несмотря на возможное длительное течение отдельных клинических форм[6].
Диспансерное наблюдение
Пациенты с диссеминированной формой кольцевидной гранулёмы подлежат регулярному динамическому наблюдению врача — дерматовенеролога для оценки течения заболевания и контроля возможных рецидивов[5].
Профилактика
Специфических мер профилактики не разработано.
Примечания
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 Харчилава М. Г., Хайрутдинов В. Р., Белоусова И. Э., Самцов А. В. Клинико-патоморфологические изменения кожи при кольцевидной гранулёме // Вестник дерматологии и венерологии. — 2019. — 17 июля (т. 95, вып. 2). — С. 8–14. — ISSN 0042-4609 2313-6294, 0042-4609. — doi:10.25208/0042-4609-2019-95-2-8-14.
- ↑ National Organization for Rare Disorders. Granuloma Annulare. NORD. National Organization for Rare Disorders (18 июля 2025). Дата обращения: 10 ноября 2025.
- ↑ 1 2 3 4 5 6 7 8 Пивень Н. П., Ломакина Е. А., Берсенева Ж. Э. Кольцевидная гранулема (клиническое наблюдение диссеминированной формы) // Клиническая дерматология и венерология. — 2014. — Т. 12, вып. 1. — С. 25—30. Архивировано 25 марта 2025 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 Проект клинических рекомендаций "Гранулёма кольцевидная" // Российское общество дерматовенерологов и косметологов. — 2020. Архивировано 11 августа 2025 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 Schmieder S. J., Harper C. D., Schmieder G. J. Granuloma Annulare. National Library of Medicine. StatPearls (21 июня 2023). Дата обращения: 7 ноября 2025. Архивировано 5 сентября 2025 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Ghadially R. Granuloma Annulare. Medscape. WebMD (7 февраля 2025). Дата обращения: 7 ноября 2025. Архивировано 25 августа 2025 года.
- ↑ Пахалаге Ч. А., Смирнова И. О., Пташникова П. Д. Кольцевидная гранулёма: современные представления о патогенезе и патогенетически обоснованная терапия (обзор литературы) // Российский журнал кожных и венерических болезней. — 2025. — 6 мая (т. 28, вып. 1). — С. 27–40. — ISSN 1560-9588 2412-9097, 1560-9588. — doi:10.17816/dv637126. Архивировано 18 июня 2025 года.
- ↑ 1 2 Хлебникова А. Н., Молочкова Ю. В., Эмирбекова М. В. Множественная кольцевидная гранулёма // Российский журнал кожных и венерических болезней. — 2015. — Т. 18, № 4. — С. 20—23.
- ↑ 1 2 3 4 Oakley A. Granuloma annulare. DermNet. DermNet (февраль 2025). Дата обращения: 10 ноября 2025. Архивировано 4 октября 2025 года.
- ↑ Kalantari Y., Peymanfar A., Mahmoudi H. Dermoscopy of cutaneous granulomatous disorders: A study of 107 cases // Skin Research and Technology. — 2023. — Январь (т. 29, вып. 1). — ISSN 1600-0846 0909-752X, 1600-0846. — doi:10.1111/srt.13273.
Литература
- Харчилава М. Г., Хайрутдинов В. Р., Белоусова И. Э., Самцов А. В. Клинико-патоморфологические изменения кожи при кольцевидной гранулёме // Вестник дерматологии и венерологии. — 2019. — 17 июля (т. 95, вып. 2). — С. 8—14. — ISSN 0042-4609 2313-6294, 0042-4609.