Трахионихия
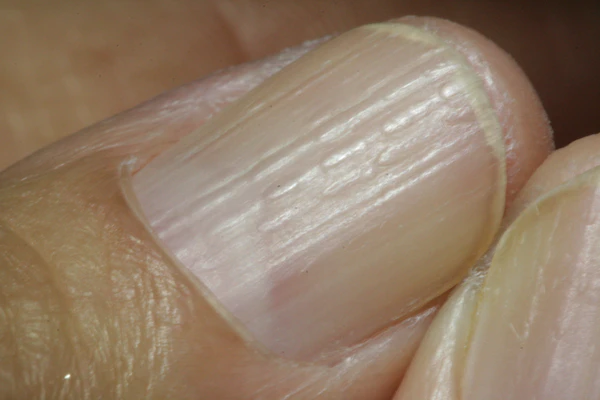
Трахиони́хия («песча́ные» но́гти) — ониходистрофия, при которой ногти становятся тусклыми, шероховатыми и покрываются мелкими беловато-серыми чешуйками. Заболевание характеризуется ломкостью, истончением и ложкообразной деформацией ногтевой пластины, а также наличием продольных борозд. Внешний вид ногтей напоминает напоминает наждачную бумагу[1][2]. Трахионихия может поражать все ногти, и по этой причине её ещё называют дистрофией двадцати ногтей[3]. Трахионихия может развиваться как идиопатическое заболевание или быть связана с другими дерматологическими расстройствами. Она также может возникать на фоне различных системных заболеваний и иммунных расстройств[4][5]. Заболевания преимущественно встречается у детей, пик заболеваемости приходится на возраст 3—12 лет[6]. Лечение направлено на косметическое улучшение состояния ногтей, так как заболевание часто со временем проходит самостоятельно[5].
История
Трахионихия была впервые описана в 1950 году Алкивичем. В 1977 году Хейзелригг и его коллеги предложили термин «дистрофия двадцати ногтей» для обозначения приобретённой идиопатической формы этого состояния, предполагая, что оно поражает все двадцать ногтей на руках и ногах. Однако позднее было установлено, что трахионихия может затрагивать разное количество ногтей, а изменения могут проявляться с различной степенью выраженности, что делает термин «дистрофия двадцати ногтей» неточным[4][5].
В 1981 году Роберт Баран раздел трахионихию на два подтипа[4].
Классификация
Трахионихию классифицируют по клиническим проявлениям и степени тяжести на[4]:
- непрозрачную трахионихию,
- блестящую трахионихию.
Также трахионихию подразделяют на[3]:
- симптоматическую — при красном плоском лишае, псориазе, очаговой алопеции, экземе, нейродермите;
- идиопатическую.
Этиология
Трахионихия может быть идиопатическим состоянием, а также проявлением различных кожных и системных заболеваний. Наиболее частыми причинами являются[4][5][6]:
- Иммунные нарушения:
- дефицит иммуноглобулина A;
- синдром X-сцепленной иммунной дисрегуляции;
- аутоиммунные заболевания (идиопатическая тромбоцитопеническая пурпура, аутоиммунная гемолитическая анемия).
- Кожные заболевания:
- очаговая и тотальная алопеции;
- красный плоский лишай;
- псориаз;
- атопический дерматит;
- вульгарный ихтиоз;
- вульгарная пузырчатка;
- витилиго (чаще в сочетании с очаговой алопецией);
- болезнь Дарье;
- синдром Блоха — Сульцбергера;
- синдром Хэя — Уэллса;
- врождённый кандидоз кожи;
- наследственная точечная кератодермия ладоней и стоп.
- Системные заболевания:
- амилоидоз;
- саркоидоз;
- первичный билиарный цирроз;
- рефлекторная симпатическая дистрофия;
- синдром Дауна.
- Медикаментозное воздействие — имеются случаи развития трахионихии после химиотерапии.
Патогенез
Эпидемиология
Трахионихия может развиваться в любом возрасте, однако преимущественно встречается у детей и молодых людей. Пик заболеваемости приходится на возраст от 3 до 12 лет. Заболевание выявляется у представителей обоих полов с одинаковой частотой[6].
Описаны редкие семейные случаи трахионихии с предполагаемым аутосомно-доминантным типом наследования, а также случаи заболевания у однояйцевых близнецов[6].
Клиническая картина
Трахионихия характеризуется изменением структуры ногтевой пластины. Ногти приобретают тусклый, матовый оттенок, становятся шероховатыми на ощупь, а их поверхность покрывается мелкими беловато-серыми чешуйками и множественными точечными вдавлениями. Лунула, как правило, не визуализируется. Структура ногтевой пластины нарушается за счёт формирования многочисленных тонких продольных бороздок, что придаёт ногтям вид, напоминающий наждачную бумагу. Часто выявляется ломкость ногтей, их расщепление (онихошизия) и ложкообразная деформация (койлонихия). Кутикула нередко утолщена, гиперкератотична и имеет неровную поверхность[3][1][6].
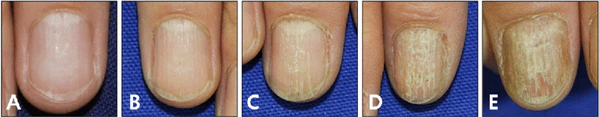
Патологический процесс может затрагивать один или несколько ногтей, в ряде случаев — все двадцать. Выраженность поражения варьирует от ногтя к ногтю, возможно сочетание различных степеней тяжести у одного пациента[5].
Непрозрачная трахионихия характеризуется более выраженными изменениями. Ногтевые пластины становятся тусклыми, грубыми, ломкими и выглядят так, как будто их обрабатывали наждачной бумагой. На поверхности ногтя наблюдается множество тонких параллельных борозд, за счёт которых формируется выраженная продольная исчерченность. Часто наблюдаются койлонихия, истончение ногтевых пластин, онихошизия и гиперкератоз кутикулы. При этом продольные трещины (онихорексис) и дистальное разрушение ногтей отсутствуют[5][6].
Блестящая трахионихия является менее тяжёлой формой. Ногтевые пластины сохраняют блеск и полупрозрачность, на их поверхности выявляются многочисленные мелкие геометрические вдавления, которые располагаются с образованием продольных гребней. Благодаря этому структура ногтей остаётся более сохранной, а их прочность меньше нарушена по сравнению с непрозрачной формой. При этом может наблюдаться онихошизия, гиперкератоз кутикулы и койлонихия, как и при непрозрачно трахионихии[3][5][6].
У одного и того же пациента могут одновременно наблюдаться признаки как непрозрачной, так и блестящей трахионихии на разных ногтях[6].
Диагностика
- Гистологическое исследование среза ногтя[6]
- Дерматоскопия — выявляются продольные борозды, ямочки, шелушение, онихошизия, гиперкератоз кутикулы, поражение проксимальной части ногтевой пластины. Может выявляться истончение ногтевой пластины[6].
Дифференциальная диагностика
- Эндогенная экзема
- Псориаз
- Красный плоский лишай
- Гнёздная алопеция
- Воздействие разных химических веществ
- Онихомикоз
- Ломкие ногти
- Старческие ногти[5][1][6]
Осложнения
- Психологический стресс[6]
- Грибковая инфекция[1]
Лечение
Трахионихия в ряде случаев не требует активного лечения, поскольку заболевание часто имеет доброкачественное течение и может разрешиться самостоятельно со временем. У детей процесс обычно протекает быстрее и благоприятнее, чем у взрослых. Лечение трахионихии в основном направлено на косметическую коррекцию и должно быть индивидуализировано в зависимости от выраженности симптомов и наличия сопутствующих заболеваний[5].
Для улучшения внешнего вида ногтей используются консервативные меры: при непрозрачной трахионихии применяются увлажняющие и смягчающие средства, а при блестящей трахионихии — покрытие лаком для ногтей[5][6].
Местная терапия включает применение топических кортикостероидов, ретиноидов (гель тазаротен), мази с кальципотриолом и бетаметазоном, кератолитических средств на основе мочевины, а также крема с 5 % 5-фторурацилом. Также использоваться ПУВА-терапия. Применение препаратов подтверждено отдельными клиническими исследованиями, однако данных об их широкой эффективности недостаточно[5][6].
К инвазивным методам лечения относят внутриочаговые инъекции триамцинолона в область проксимальной части ногтя, что может привести к улучшению состояния, однако сопровождаются болезненностью процедуры и имеют ограничения у детей[5].
Системная терапия применяется редко и показана преимущественно при тяжёлых формах заболевания, существенно влияющих на качество жизни. Может назначаться биотин, пероральные ретиноиды, циклоспорин, гидроксихлорохин, системные кортикостероиды и ингибиторы Янус-киназ (например, тофацитиниба цитрат)[5][6].
Прогноз
В большинстве случаев прогноз благоприятный. У многих пациентов заболевание разрешается самостоятельно без специфического лечения, особенно в детском возрасте. Средняя продолжительность заболевания у детей составляет около 2—3 лет, у взрослых трахионихия может сохраняться дольше. В некоторых случаях могут сохраняться остаточные изменения ногтевых пластин, особенно при тяжёлых формах[4][5].
Профилактика
Не разработана[6].