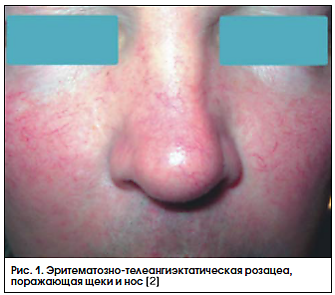
Эритематозно-телеангиэктатическая розацеа
Эритемато́зно-телеангиэктати́ческая роза́цеа (эритемато́зно-телеангиэктати́ческий подти́п роза́цеа) — это хроническое воспалительное заболевание кожи, характеризующееся появлением стойкой эритемы, сначала временной, а затем постоянной. Покраснение преимущественно локализуется в центральной части лица, затрагивая щёки и боковые поверхности носа. Помимо этого, данное состояние сопровождается развитием телеангиэктазий и отёчностью кожи. Интенсивность эритемы может варьироваться от ярко-розового до синюшно-красного оттенка в зависимости от стадии и течения заболевания[1][2].
Эпидемиология
Эритематозно-телеангиэктатический подтип розацеа считается самым распространённым подтипом данного заболевания, диагностируемым у 56,7 % пациентов. При этом частота встречаемости различных форм розацеа может значительно отличаться в зависимости от географического региона. Розацеа преимущественно развивается у людей среднего и пожилого возраста. Люди со светлой кожей имеют более высокий риск развития этой формы заболевания[3][4].
Классификация
В зависимости от выраженности клинических проявлений эритематозно-телеангиэктатическая розацеа классифицируется на три степени:
- Лёгкая степень;
- Среднетяжёлая степень;
- Тяжёлая степень[1].
Этиология
Развитие эритематозно-телеангиэктатической розацеа обусловлено комплексом факторов, влияющих на сосудистую и иммунную системы кожи[2][5]:
- Нарушение нейрососудистой регуляции и повышенная иммунная реактивность кожи;
- Изменения в соединительной ткани дермы;
- Повышенная колонизация Bacillus oleronius, выделенных из Demodex folliculorum;
- Дисфункция желудочно-кишечного тракта и гепатобилиарной системы;
- Инвазия Helicobacter pylori;
- Патологические изменения в сальных железах;
- Оксидативный стресс;
- Климатические и экологические факторы;
- Психовегетативные расстройства;
- Гормональные изменения в перименопаузе у женщин;
- Эндокринологические заболевания;
- Генетическая предрасположенность;
- Воздействие ионизирующего излучения.
Факторы риска
Различные внешние и внутренние факторы могут провоцировать развитие и обострение заболевания[5][6]:
- Ультрафиолетовое облучение
- Эмоциональный стресс
- Физическое перенапряжение
- Использование косметических средств, содержащих этанол и циннамальдегид
- Метеорологические и производственные условия, связанные с воздействием высоких или низких температур
- Диета, включающая большое количество горячей, пряной, острой пищи и алкоголя
Патогенез
Эритематозно-телеангиэктатическая розацеа развивается вследствие микроциркуляторных нарушений в области лица. Венозный стаз, возникающий в зоне оттока лицевой вены, объясняет характерную локализацию поражений[5].
Важную роль в патогенезе заболевания играет воздействие внешних и внутренних факторов, провоцирующих сосудистые реакции и воспаление. Ультрафиолетовое облучение и высокие температуры стимулируют сенсорные нервные окончания, вызывая прямое расширение сосудов. Это способствует усилению приливов и покраснению кожи. Кроме того, поражение желудочно-кишечного тракта приводит к повышенной выработке вазоактивных пептидов, которые также провоцируют сосудистые реакции[5][6].
Половые гормоны оказывают влияние на гемодинамику экстракраниальных сосудов каротидного бассейна, что в конечном итоге приводит к нарушениям микроциркуляции в коже. В результате сосудистый тонус становится нестабильным, а реакции на раздражители — более выраженными[1].
Повышенная колонизация кожи клещами рода Demodex вызывает механическое разрушение эпителиальных клеток, выстилающих фолликул, а также инициирует формирование в дерме гранулём и воспалительных лимфогистиоцитарных инфильтратов. Воспаление также усиливается вследствие разрушения соединительнотканного каркаса дермы и формирования актинического эластоза. Это приводит к дальнейшему расширению сосудов и усугублению симптомов заболевания. Нарушение эпидермального барьера делает кожу более чувствительной к воздействию как внешних, так и внутренних факторов[7].
Ключевую роль в развитии розацеа играет патология врождённого и адаптивного иммунитета. Повышенный уровень кателицидинов в коже приводит к активации эндотелиальных клеток и местного иммунного ответа. Иммунные клетки начинают синтезировать провоспалительные цитокины, хемокины, свободные радикалы кислорода, нейромедиаторы и протеазы. Важными медиаторами воспаления являются эндорфин, брадикинин, гистамин и субстанция P, оказывающие выраженное сосудорасширяющее действие[8].
Заболевание сопровождается образованием периваскулярного воспалительного инфильтрата, представленного преимущественно Т-лимфоцитами CD4+, макрофагами и тучными клетками. При этом не отмечается увеличения количества клеток Лангерганса, эозинофилов и естественных киллеров[8][9].
Отёк формируется за счёт пропотевания жидкой части крови и лимфы через стенки кровеносных и лимфатических сосудов. Эндотелиальные клетки в зоне воспаления начинают экспрессировать селектины и молекулы клеточной адгезии, что способствует привлечению лейкоцитов в очаг поражения и дальнейшему прогрессированию воспалительного процесса[5][8].
Клиническая картина
Эритематозно-телеангиэктатическая розацеа проявляется сначала транзиторным, а затем стойким покраснением кожи. Приливы способствуют усилению временной эритемы, которая со временем становится постоянной. Транзиторная эритема может длиться от 10 минут до 1 часа в ответ на триггерные факторы. Оттенок поражённых участков варьируется от ярко-розового до синюшно-красного в зависимости от стадии заболевания[1][2].
Постепенно на фоне эритемы формируются телеангиэктазии, преимущественно в центральной зоне лица, соответствующей иннервации тройничного нерва. По мере прогрессирования заболевания развивается умеренный отёк и инфильтрация тканей. Многие пациенты жалуются на жжение и покалывание в поражённых областях, особенно после физической нагрузки, стресса, воздействия температурных колебаний, употребления горячей или острой пищи, алкоголя. Кожа становится более чувствительной к воздействию наружных средств и ультрафиолетового излучения. В ряде случаев высыпания появляются не только на лице, но и распространяются на шею и грудь. Частыми жалобами также являются сухость и ощущение стянутости кожи[1][2].
Лёгкая степень характеризуется незначительной нестойкой эритемой, редкими приливами и мелкими, едва заметными телеангиэктазиями. Среднетяжёлая степень проявляется умеренной стойкой эритемой с частыми приливами и более выраженными телеангиэктазиями. Тяжёлая степень сопровождается интенсивной и устойчивой эритемой, выраженным отёком, частыми и продолжительными приливами, а также множественными яркими телеангиэктазиями[1][5].
Диагностика
Диагностика эритематозно-телеангиэктатической розацеа основана на клинической картине, данных анамнеза и результатах физикального осмотра. Для постановки диагноза используются основные и дополнительные критерии[1].
К основным диагностическим критериям относятся[10]:
- преходящая эритема;
- стойкая эритема;
- папулы;
- телеангиэктазии.
Дополнительные критерии[10]:
- жжение или болезненность кожи;
- воспалительные папулы;
- сухость кожи;
- отёк, пастозность лица.
Диагноз розацеа подтверждается при наличии как минимум двух критериев, сохраняющихся на протяжении не менее трёх месяцев[10].
При атипичной локализации высыпаний или подозрении на гранулёматозную форму проводится гистологическое исследование. При эритематозно-телеангиэктатической розацеа наблюдаются умеренный периваскулярный лимфогистиоцитарный инфильтрат, отёчность дермы, а также эктазия венул и лимфатических сосудов[6].
При проведении дерматоскопии наблюдаются многочисленные расширенные сосуды, имеющие полигональную форму. Кроме того, могут выявляться фолликулярные пробки и поверхностные чешуйки, что свидетельствует о нарушении кожного барьера и воспалительном процессе[11].
Дифференциальная диагностика
- Вульгарные угри
- Стероид-индуцированный дерматит
- Истинная полицитемия
- Дерматомиозит
- Фотодерматоз полиморфный
- Дискоидная красная волчанка
- Карциноидный синдром
- Периоральный дерматит
- Себорейный дерматит
- Розацеаподобный туберкулид Левандовского
- Блашинг-синдром
- Рожа
- Пеллагра
- Синдром Рандю-Ослера-Вебера[1][5][10]
Лечение
Пациентам рекомендуется постоянное использование увлажняющих и солнцезащитных средств, предназначенных для чувствительной кожи. Это способствует восстановлению и поддержанию кожного барьера. Наименьшим раздражающим действием обладают индифферентные препараты, содержащие диоксид титана и оксид цинка[1].
- Антибактериальные препараты системного действия — назначаются для снижения воспаления и подавления бактериальной флоры;
- Системные ретиноиды — эффективны при тяжёлых, трудно поддающихся лечению формах эритематозно-телеангиэктатической розацеа;
- Беладонны алкалоиды, фенобарбитал, эрготамин — ангиостабилизирующие средства, применяются при частых обострениях у пациентов старше 40 лет;
- Ксантинола никотинат — обладает ангиопротекторными свойствами, способствует нормализации сосудистого тонуса и снижению выраженности эритемы, особенно эффективен у пациентов моложе 40 лет.
- Бримонидина тартрат и оксиметазолин оказывают сосудосуживающее действие за счёт влияния на гладкую мускулатуру поверхностного и глубокого сосудистого сплетения;
- Азелаиновая кислота подавляет экспрессию калликреина-5 матричной рибонуклеиновой кислоты кателицидина в кератиноцитах, оказывает противовоспалительное действие посредством снижения продукции активных форм кислорода и провоспалительных цитокинов;
- Клиндамицина фосфат — антибактериальное средство для наружного применения;
- Такролимус — ингибитор кальциневрина, используется для снижения эритемы.
Физиотерапевтическое лечение занимает важное место в терапии эритематозно-телеангиэктатической розацеа и направлено на снижение выраженности сосудистого компонента и воспалительной реакции[7].
Одним из эффективных методов является использование источников некогерентного интенсивного светового излучения и широкополосного света, которые благодаря широкому диапазону длин волн способны воздействовать на сосуды, расположенные на различной глубине. Применение диодных, калий-титан-фосфатных, александритовых и длинноимпульсных неодимовых лазеров на аллюмо-итриевом гранате позволяет достигать эффекта коагуляции сосудов, находящихся на глубине до 2-3 мм, тем самым уменьшая выраженность эритемы и телеангиэктазий[2][5].
Криотерапия используется с целью восстановления микроциркуляции и снижения воспаления. Положительное действие метода обусловлено чередованием фаз вазоконстрикции и вазодилатации, что способствует открытию артериовенозных анастомозов и улучшению кровотока в коже. Дополнительно криотерапия оказывает сосудосуживающее и антидемодекозное действие, что особенно важно при наличии выраженной сосудистой реакции и повышенной колонизации Demodex folliculorum[1][11].
Микротоковая терапия применяется как вспомогательный метод и используется для усиления эффекта от консервативного лечения. Она обладает лимфодренажным, противоотёчным, нейротрофическим и умеренно противовоспалительным действием, способствуя снижению пастозности и улучшению общего состояния кожи[1][2].
Профилактика
Чтобы предотвратить обострения эритематозно-телеангиэктатического подтипа розацеа, важно соблюдать определённые рекомендации. В рационе следует исключить алкоголь, горячие напитки и пищу, а также острые блюда. Не рекомендуется посещение бань и саун, работа в условиях высокой температуры и на открытом воздухе. При занятиях спортом желательно избегать упражнений, связанных с перевёрнутыми позами и поднятием тяжестей. В летний период необходимо использовать солнцезащитные средства с солнцезащитным фактором (SPF), а зимой — минимизировать воздействие мороза на кожу. Также следует отказаться от применения косметики, содержащей раздражающие компоненты, и агрессивных косметологических процедур (физические и химические пилинги, дермабразия, процедуры с растиранием, термоактивные маски)[2][5].
Рекомендуется использование бережного ухода для чувствительной кожи, увлажняющих и солнцезащитных средств[2].
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 Круглова Л. С., Стенько А. Г., Грязева Н. В. Акне и розацеа. Клинические проявления, диагностика и лечение / под ред. Л. С. Кругловой. — Москва : ГЭОТАР-Медиа, 2021. — С. 91—119. — 208 с. — ISBN 978-5-9704-6063-4.
- ↑ 1 2 3 4 5 6 7 8 9 10 Розацеа > Клинические рекомендации РФ 2013-2017 (Россия) > MedElement. diseases.medelement.com. Дата обращения: 3 апреля 2025.
- ↑ Yousef A. Barakji, Amalie Thorsti Møller Rønnstad, Maria O. Christensen, Claus Zachariae, Nita K. F. Wienholtz, Anne-Sofie Halling, Julia-Tatjana Maul, Simon F. Thomsen, Alexander Egeberg, Jacob P. Thyssen. Assessment of Frequency of Rosacea Subtypes in Patients With Rosacea (англ.) // JAMA Dermatology. — 2022-06-01. — Vol. 158, iss. 6. — P. 617. — ISSN 2168-6068. — doi:10.1001/jamadermatol.2022.0526.
- ↑ Русина Татьяна Сергеевна, Снарская Е. С. ЭРИТЕМАТОЗНО-ТЕЛЕАНГИЭКТАТИЧЕСКИЙ ТИП РОЗАЦЕА: ОПТИМИЗАЦИЯ ДИАГНОСТИКИ И РАЗРАБОТКА КОМПЛЕКСНОЙ ТЕРАПИИ // Российский журнал кожных и венерических болезней. — 2019. — № 3—4.
- ↑ 1 2 3 4 5 6 7 8 9 10 Дерматовенерология. Национальное руководство. / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М. : ГЭОТАР-Медиа, 2011. — С. 886—899. — 1024 с. — ISBN 978-5-9704-2051-5.
- ↑ 1 2 3 4 Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Леффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — С. 1019—1027. — 1143 с. — ISBN 978-5-91839-060-3.
- ↑ 1 2 Шаршунова Анастасия Александровна, Круглова Л. С., Котенко К. В., Софинская Г. В. Этиопатогенез и возможности лазеротерапии эритематозно-телеангиэктатического подтипа розацеа // Физиотерапия, бальнеология и реабилитация. — 2017. — № 6.
- ↑ 1 2 3 O. M. Demina, N. N. Potekaev. Modern etiopathogenic mechanisms of the development of rosacea and new therapies // Klinicheskaya dermatologiya i venerologiya. — 2017. — Т. 16, вып. 3. — С. 13. — ISSN 1997-2849. — doi:10.17116/klinderma201716313-23.
- ↑ Адаскевич В. П., Сапрыкова В. В., Адаскевич М. В. Терапия эритематозно-телеангиэктатического подтипа розацеа: анализ эффективности местного использования препаратов, обогащенных флавоноидами (рус.) // Вестник дерматологии и венерологии. — 2016-02-24. — Т. 92, вып. 1. — ISSN 2313-6294.
- ↑ 1 2 3 4 Клинические варианты и терапия больных розацеа | #06/19 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи., Журнал «Лечащий врач». Дата обращения: 3 апреля 2025.
- ↑ 1 2 3 Кубанова А. А., Махакова Ю. Б. Розацеа: диагностика и лечение (рус.) // Вестник дерматологии и венерологии. — 2015-08-24. — Т. 91, вып. 4. — ISSN 2313-6294.
Литература
- Круглова Л. С., Стенько А. Г., Грязева Н. В. Акне и розацеа. Клинические проявления, диагностика и лечение / под ред. Л. С. Кругловой. — Москва : ГЭОТАР-Медиа, 2021. — С. 91—119. — 208 с. — ISBN 978-5-9704-6063-4.
- Дерматовенерология. Национальное руководство. / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М. : ГЭОТАР-Медиа, 2011. — С. 886—899. — 1024 с. — ISBN 978-5-9704-2051-5.
- Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Лёффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — С. 1019—1027. — 1143 с. — ISBN 978-5-91839-060-3.