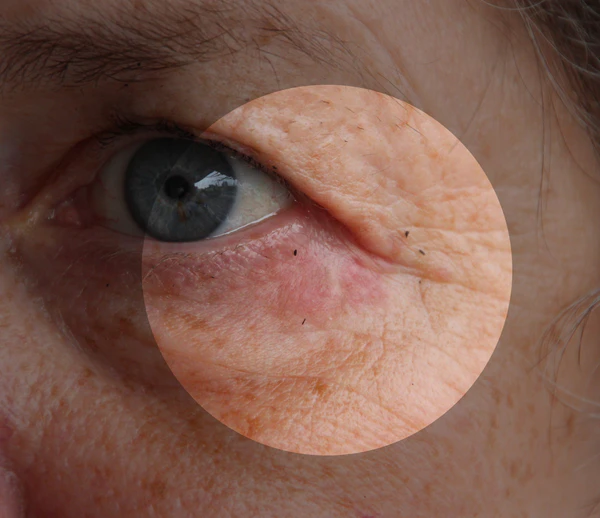
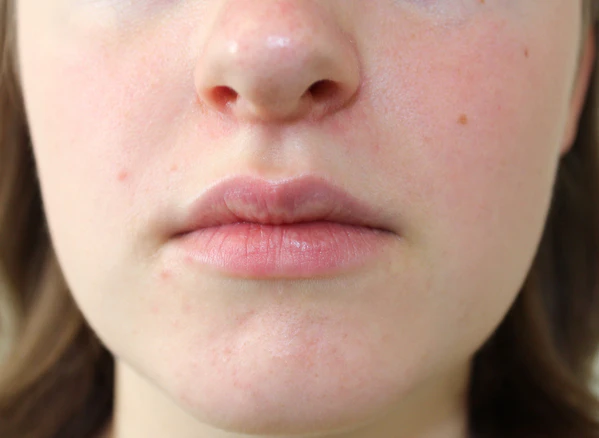
Периоральный дерматит
Периора́льный дермати́т (розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид) — хроническое, рецидивирующее кожное заболевание, которое проявляется высыпаниями на лице, преимущественно в периоральной области. Эти высыпания могут быть эритематозно-папулёзными, папуло-везикулёзными или папуло-пустулёзными. Диагноз основывается на клинических проявлениях заболевания. Периоральный дерматит обычно хорошо поддаётся лечению, но может переходить в хроническую или рецидивирующую форму[1][2].Одной из редких форм является волчаночный или гранулёматозный периоральный дерматит, который чаще развивается у детей в предпубертатном возрасте[3][4].
Что важно знать
История
Эпидемиология
Периоральный дерматит встречается во всем мире, чаще среди людей со светлой кожей. Распространённость заболевания среди населения составляет 0,5—1 %. В основном периоральный дерматит наблюдается у женщин в возрасте 15—45 лет. Также заболевание встречается у детей, однако чаще им страдают мальчики. Пик заболеваемости приходится на пубертатный период. Примерно 2 % пациентов, обратившихся к врачу-дерматовенерологу, страдают пероральным дерматитом[1].
Этиология
Периоральный дерматит является многофакторным заболеванием. Точная этиология заболевания не установлена. Основным фактором является длительное использование местных или системных кортикостероидов, а также ингаляционных глюкокортикостероидов. Эти препараты нарушают барьерную функцию кожи, что приводит к воспалению и обострению симптомов. После прекращения их применения может возникать «синдром отмены», когда воспаление усиливается, что приводит к развитию дерматита. Также часто ассоциируется с периоральным дерматитом использование фторсодержащих зубных паст и растворов для полоскания полости рта, что может вызывать раздражение кожи и слизистых оболочек[1][4][5].
Другим важным фактором являются косметические средства с окклюзивным эффектом, такие как увлажняющие кремы, солнцезащитные средства, а также продукты, содержащие вазелин, парафин или изопропилмиристат. Эти вещества могут блокировать нормальную работу сальных желёз, что усиливает воспаление. Также роль в развитии периорального дерматита играют такие инфекционные агенты, как дрожжеподобные грибы рода Candida и облигатные анаэробные бактерии, в частности фузобактерии[1][4][5].
Клещи рода Demodex также могут быть связанны с развитием заболевания. Они обычно присутствуют на коже большинства людей, но при увеличении их численности могут вызвать воспалительную реакцию[1][5].
Факторы риска:
- приём контрацептивных препаратов;
- беременность;
- нарушение барьерной функции кожи;
- атопические заболевания в анамнезе,
- жара, ультрафиолетовое облучение, ветер;
- интенсивное мытьё с мылом[1][4][5].
Патогенез
Периоральный дерматит представляет собой кожную реакцию на хроническое раздражение. Нарушение функции эпидермального барьера является основным механизмом развития заболевания, что приводит к отёку рогового слоя и снижению защитных свойств кожи. Это, в свою очередь, вызывает повышенную трансэпидермальную потерю воды. Одним из проявлений является уменьшение содержания эпидермальных липидов, таких как церамиды, а также дермальные изменения, включая снижение количества коллагена и эластических волокон. Пациенты часто ощущают сухость и стянутость кожи, что побуждает их использовать косметические средства, вызывающие дополнительное раздражение. Это порождает порочный круг: ухудшение барьерной функции кожи усиливает воспаление, что, в свою очередь, приводит к клиническим проявлениям периорального дерматита[4].
Кроме того, длительное использование местных стероидов может усугубить течение заболевания. Эти препараты обладают иммуносупрессивным и сосудосуживающим действием, что способствует усилению воспаления. После прекращения применения топических стероидов возникает иммунный ответ, связанный с высвобождением провоспалительных цитокинов. Сужение сосудов, вызванное длительным применением стероидов, приводит к накоплению метаболитов, таких как оксид азота — мощный вазодилататор. После отмены стероидов сосуды расширяются, что усиливает эритему, телеангиэктазии, а также симптомы жжения и зуда, характерные для периорального дерматита[4].
При биопсии кожи у пациентов с периоральным дерматитом обнаруживаются перифолликулярные и периваскулярные воспалительные инфильтраты, состоящие из лимфоцитов и гистиоцитов, с небольшим количеством плазматических клеток. Фолликулярный спонгиоз может встречаться, но классические признаки дерматита часто отсутствуют. В случае гранулёматозного варианта периорального дерматита наблюдаются дермальные эпителиоидные гранулёмы и гигантские клетки наряду с характерным периваскулярным и перифолликулярным воспалением[4].
Для гранулёматозной формы периорального дерматита характерны творожистоподобные гранулёмы[5].
Классификация
Выделяют периоральный дерматит по степеням тяжести[6]:
- лёгкой степени;
- среднетяжёлой степени;
- тяжёлой степени.
К тяжёлому периоральному дерматиту относят особую форму — гранулёматозный периоральный дерматит, синонимами которого являются волчаночный периоральный дерматит, сыпь афро-карибских детей, гранулёматозный периорифициальный дерматит[1][3][4].
Клиническая картина
Периоральный дерматит характеризуется ограниченной эритемой, на фоне которой появляются розовато-красные папулы, микропапулы, папуловезикулы и папулопустулы диаметром 1-2 мм. Высыпания преимущественно локализуются вокруг рта, в носогубных складках, периорбитальной области, реже распространяются на подбородок и щеки. Характерным признаком является узкий светлый ободок непоражённой кожи вокруг красной каймы губ. Заболевание развивается постепенно, в течение нескольких недель или месяцев, и протекает волнообразно, с периодическими обострениями и ремиссиями. Пациенты часто жалуются на ощущение жжения, стянутости и болезненности кожи. Зуд встречается редко[1][5].
Поскольку высыпания могут располагаться не только вокруг рта, но и в области носа, глаз и иногда ушей, некоторые авторы предлагают использовать термин периорифициальный дерматит[5].
При тяжёлом течении возможно распространение высыпаний на боковые участки шеи, ретроаурикулярную область, зону роста волос. В редких случаях поражаются грудь, перивульварная и перианальная области[3][7][8].
У детей клиническая картина схожа, но проявления могут быть менее выраженными. Периоральный дерматит у них часто сопровождается гиперемией, сухостью и шелушением кожи. Щёки, как правило, остаются незатронутыми, а микровезикулы и микропустулы наблюдаются реже, чем у взрослых[5].
Гранулёматозный периоральный дерматит чаще встречается у детей в предпубертатном возрасте. Он проявляется мономорфными папулами красно-коричневого или телесного цвета, с менее выраженной эритемой и шелушением. Высыпания могут быть локализованы не только в типичных зонах, но и на шее, верхней части туловища, разгибателях запястья и вагинальной области[1][3]. В редких случаях данная форма заболевания сопровождается блефаритом или конъюнктивитом[2].
Диагностика
Диагноз устанавливается на основе осмотра дерматовенеролога, анализа данных анамнеза и оценки характерных клинических проявлений[1]. Однако при нетипичном течении или отсутствии эффекта от лечения, могут быть использованы дополнительные методы диагностики[2][6].
Для количественной оценки выраженности периорального дерматита используется индекс тяжести периорального дерматита (ИТПОД), или Perioral Dermatitis Severity Index (PODSI)[5].
| Балльная оценка высыпаний на коже (ИТПОД, PODSI)[1] | |||
|---|---|---|---|
| Признаки | I степень (1 балл) | II степень (2 балла) | III степень (3 балла) |
| Эритема | Бледно-розовая, едва заметная | Умеренная, красноватая, пятнистая | ВЫраженная, тёмно-красная, диффузная, сливающаяся |
| Папулы | Единичные, мелкие, цвета неизменённой кожи | Немногочисленные, умеренно выраженные, диссеменированные | Многочисленные, выраженные эритематозные, склонные к слиянию |
| Шелушение | Слабое, едва заметное | Умеренное | Выраженное |
Значение индекса PODSI представляет собой сумму баллов оценки выраженности эритемы, папул и шелушения. Лёгкая степень тяжести периорального дерматита соответствует значениям индекса PODSI — 0,5 — 2,5, средняя степень тяжести — 3,0 — 5,5 и тяжёлая форма PODSI — 6,0 — 9,0[1].
- Бактериологический посев кожного соскоба при подозрении на бактериальную инфекцию.
- Микроскопическое исследование соскоба кожи с гидроксидом калия при подозрении на грибковую инфекцию[2][9].
- Гистологическое исследование биоптата[9].
- Дерматоскопия: изменения в микроциркуляции кожи (извитость микрососудов и нарушение их проходимости[6].
- Диаскопия (витопрессия) при гранулёматозном периоральном дерматите: выявляют положительный симптом «яблочного желе»[1].
Дифференциальная диагностика
- Розацеа
- Обыкновенные угри
- Саркоидоз
- Себорейный дерматит
- Аллергический контактный дерматит
- Раздражающий контактный дерматит
- Хейлит
- Демодекозный фолликулит
- Дерматофития лица
- Сирингома
- Импетиго
- Энтеропатический акродерматит
- Контагиозный моллюск
- Юношеские бородавки
- Дерматит «облизывания губ»[2][9][5]
Лечение
Лечение периорального дерматита зависит от его тяжести и стадии. Важно на период лечения прекратить использование косметических средств, фторированных зубных паст и препаратов, содержащих кортикостероиды.
- «Нулевая терапия» («зеро-терапия»), которая заключается в полном прекращении использования всех наружных средств, включая косметику и препараты с кортикостероидами. При такой терапии улучшение наблюдается в среднем через 2 недели. Если улучшений не наблюдается, назначается лекарственная терапия[1].
- Наружная терапия используется при лёгкой или средней степени заболевания, как монотерапия или в сочетании с системной терапией при тяжёлых формах. К наружным средствам относятся:
- метронидазол — применяется в течение 8 недель;
- азелаиновая кислота — курс 2—6 недель;
- пимекролимус — применяется в течение 4 недель[1].
- Системная терапия показана при тяжёлых формах периорального дерматита или если наружная терапия неэффективна. Могут быть назначены:
- тетрациклин (перорально) — курс 4—8 недель;
- доксициклин (перорально) — курс 4—8 недель[1].
Для пациентов с противопоказаниями к применению тетрациклинов, беременных, детей младше 8 лет или при гранулёматозной форме дерматита у детей рекомендуется:
- эритромицин (перорально) — курс от 1 до 3—4 месяцев[1].
При отсутствии эффекта от антибактериальной терапии назначается изотретиноин в течение 6—20 недель[1].
Прогноз
Диспансерное наблюдение
Не проводится[1].
Профилактика
- ограничение использования препаратов, содержащих кортикостероиды, и косметических средств, раздражающих кожу;
- бережный уход за кожей с использованием специализированных средств;
- избежание воздействия ультрафиолетового излучения;
- использование солнцезащитных средств, подходящих для жирной и проблемной кожи.
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 Кубанов А. А., Аравийская Е. А., Монахов К. Н., Чикин В. В., Воронцова А. А. Периоральный дерматит. Клинические рекомендации РФ // Рубрикатор клинических рекомендаций : Сайт. — 2024.
- ↑ 1 2 3 4 5 6 7 Leila Tolaymat, Matthew R. Hall. Perioral Dermatitis (англ.). — 2023-09-04.
- ↑ 1 2 3 4 5 Мяделец М.О. Гранулематозный периоральный дерматит // Вестник ВГМУ. — 2016. — Т. 15, № 4. — С. 108—115. — ISSN 2312-4156.
- ↑ 1 2 3 4 5 6 7 8 Вашкевич А.А., Суворова А.А., Разнатовский К.И., Резцова П.А., Гулордава М.Д., Левина Ю.В. Периоральный дерматит. Новые подходы к терапии // Клиническая дерматология и венерология : Журнал. — 2023. — С. 49—56. — ISSN 2309-4877. — doi:10.17116/klinderma20232201149.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 Адаскевич В.П. Периоральный дерматит у детей // Педиатрия. Consilium Medicum : Журнал. — 2014. — № 1. — С. 83—85. — ISSN 2658-6622.
- ↑ 1 2 3 Адаскевич В. П., Мяделец М. О. Диагностика периорального дерматита // Вестник Витебского государственного медицинского университета. — 2019. — № 6.
- ↑ Родионов, А. Н. Дерматокосметология. Поражения кожи лица: диагностика, лечение, профилактика. — Санкт-Петербург: Наука и техника, 2011. — 912 с.
- ↑ Громов, М. С. Диагностические критерии, эпидемиология и обоснование клинико-патогенетических типов течения периорального дерматита // Военно-медицинский журнал : журнал. — 2010. — Т. 331, № 10. — С. 32—45.
- ↑ 1 2 3 Periorificial dermatitis (Perioral Dermatitis): Authoritative guidance — DermNet (амер. англ.). DermNet®. Дата обращения: 24 февраля 2025.
- ↑ Периоральный дерматит (рус.). navigator.mosgorzdrav.ru. Дата обращения: 25 февраля 2025.
Литература
- Громов, М. С. Диагностические критерии, эпидемиология и обоснование клинико-патогенетических типов течения периорального дерматита / М. С. Громов, В. А. Грашкин // Воен.-мед. журн. — 2010. — Т. 331, № 10. — С. 32-45.
- Родионов, А. Н. Дерматокосметология. Поражения кожи лица: диагностика, лечение, профилактика / А. Н. Родионов. — Санкт-Петербург : Наука и техника, 2011. — 912 с.
- Дерматология : атлас-справ. : пер. с англ. / Т. Фицпатрик [и др.]. — Москва : Практика, 1999. — 1044 с.
- Адаскевич, В. П. Периоральный дерматит: клиническая картина, диагностика, лечение / В. П. Адаскевич // Consilium medicum. Дерматология. — 2008. — № 1. — С. 17-20.