Склероатрофический лишай
Склероатрофи́ческий лиша́й (склероатрофи́ческий ли́хен Цумбу́ша, боле́знь бе́лых пя́тен, каплеви́дная склеродерми́я) — хронический воспалительный дерматоз, характеризующийся очаговой атрофией кожи и слизистых оболочек. Наиболее часто поражает аногенитальную область у женщин и мужчин, однако может возникать и на других участках кожного покрова[1]. Заболевание имеет рецидивирующее течение с периодами обострений и ремиссий.
Клинические проявления включают зуд, жжение, болезненность, формирование атрофических и склеротических очагов, что приводит к рубцеванию, деформации тканей и выраженным функциональным нарушениям[2]. Склероатрофический лишай может встречаться у пациентов любого возраста, но чаще регистрируется у девочек до периода полового созревания и у женщин в постменопаузе[3][4].
Что важно знать
История
В 1885 году гинеколог А. Брейски описал белесоватые изменения кожи вульвы у женщин в постменопаузе. В 1887 году Ф. Аллопо опубликовал более подробное клиническое описание аналогичных поражений. В разные исторические периоды применялись различные термины для обозначения данного патологического состояния: крауроз вульвы, каплевидная склеродермия, болезнь белых пятен, белый лишай Цумбуша, склероатрофический лихен. В 1976 году Международное общество по изучению вульвовагинальных заболеваний утвердило унифицированный термин склероатрофический лишай для обозначения данного хронического воспалительного заболевания[4][5].
Классификация
Склероатрофический лишай классифицируется по стадиям, локализации и клиническим формам на основании длительности процесса и морфологических проявлений.
По длительности течения[1]:
- Ранняя стадия характеризуется субъективными жалобами (зуд, жжение, дискомфорт) при отсутствии выраженных анатомических изменений.
- Поздняя стадия сопровождается стойкими структурными нарушениями аногенитальной области.
По локализации[6]:
- Генитальная форма — наиболее распространённый вариант. У женщин поражаются внутренние участки вульвы: малые половые губы, капюшон клитора, задняя спайка. В половине случаев процесс распространяется на перианальную область. У мужчин поражаются головка полового члена, крайняя плоть, уретра.
- Экстрагенитальная форма встречается реже и проявляется белесоватыми очагами на коже бёдер, ягодиц, поясницы, подмышечных впадин, шеи и плеч.
По клиническим проявлениям[5]:
- Папулёзная форма — одиночные плоские папулы на внутренней поверхности больших половых губ, оставляющие после себя участки поверхностной атрофии.
- Эритематозно-отёчная форма — участки белёсой атрофии на фоне выраженной гиперемии и отёка. Характерна для пациенток с аллергическим анамнезом.
- Витилигинозная форма — очаги депигментации и поверхностной атрофии, часто ошибочно принимаемые за витилиго или лейкоплакию. Протекает бессимптомно.
- Атрофическая форма — чётко очерченная истончённая слизистая с характерной складчатостью по типу «папиросной бумаги», нередко с вовлечением перианальной области. Жалобы включают сухость и дискомфорт.
- Буллёзная форма — образование серозных или геморрагических пузырей на фоне атрофии и гиперемии. Пациенты жалуются на жжение и зуд.
- Эрозивно-язвенная форма — появление болезненных кровоточащих эрозий или язв. Сопровождается выраженным болевым синдромом.
Этиология
Этиология склероатрофического лишая до конца не установлена. Заболевание рассматривается как многофакторное, при развитии которого могут иметь значение наследственные, аутоиммунные, гормональные, инфекционные и местные механические факторы[6]. В ряде случаев отмечается семейная предрасположенность[2].
У женщин и детей болезнь часто возникает в периоды гормональной перестройки, что указывает на возможную роль дефицита эстрогенов и нарушений метаболизма андрогенов[2][5]. Склероатрофический лишай нередко сочетается с другими аутоиммунными заболеваниями, включая аутоиммунный тиреоидит, витилиго и пернициозную анемию, что подтверждает гипотезу об аутоиммунной природе заболевания. Среди местных факторов рассматриваются травматические и раздражающие воздействия: хроническое трение, расчёсы, окклюзионное воздействие мочи, повреждения тканей во время родов, хирургические вмешательства, использование генитальных украшений и воздействие ионизирующего излучения[2][4][7].
Дополнительное значение могут иметь метаболические нарушения, такие как сахарный диабет, ожирение и сосудистые расстройства, которые создают условия для развития и прогрессирования болезни[2].
Патогенез
В развитии склероатрофического лишая основное значение имеет иммунная дисрегуляция с формированием аутоиммунного ответа. У большинства женщин с вульварной формой заболевания выявляются аутоантитела к внеклеточному матриксному белку 1[6]. Этот белок регулирует дифференцировку кератиноцитов, участвует в организации коллагеновых фибрилл и ангиогенезе. Его инактивация способствует атрофическим и фиброзным изменениям в коже и слизистых оболочках[2]. В патологических очагах выявляется плотная Т-клеточная инфильтрация, активация T-хелпер-1-опосредованного иммунного ответа и усиленная выработка аутоантител. Происходит интенсивная выработка интерлейкина 4 и трансформирующего фактора роста бета, которые активируют фибробласты[1][4].
Нарушение функции фибробластов приводит к избыточному синтезу коллагеновых волокон и развитию фиброза в верхних слоях дермы[2]. Важную роль играет оксидативный стресс, который проявляется накоплением продуктов перекисного окисления липидов, повреждением ДНК и белков, а также снижением активности антиоксидантных систем. Эти процессы поддерживают хроническое воспаление и дегенеративные изменения кожи[7].
Патогенез также связывают с эпигенетическими нарушениями. Изменение экспрессии генов, контролирующих рост и дифференцировку тканей, а также нарушение работы микроРНК сопровождаются снижением активности опухолевых супрессоров, таких как FOXO3 и CDKN1B, что усиливает пролиферативные и воспалительные процессы. Дополнительно описаны изменения в экспрессии изоцитратдегидрогеназ и нарушения метилирования, подтверждающие эпигенетический характер заболевания[2][7].
Эпидемиология
Склероатрофический лишай может возникать в любом возрасте, однако наиболее часто диагностируется у женщин в постменопаузе (старше 50 лет) и у девочек в препубертатном периоде (8-13 лет). У мужчин заболеваемость увеличивается после полового созревания и снова снижается после 60 лет. Средний возраст постановки диагноза у женщин колеблется от 52 до 60 лет. Соотношение заболеваемости между женщинами и мужчинами варьирует от 3:1 до 10:1[6]. Распространённость склероатрофического лишая у пожилых женщин, проживающих в домах престарелых, составляет до 3 %, а в популяции женщин старше 65 лет — около 0,7 %. У девочек распространённость заболевания оценивается на уровне 0,1 %. У мужчин и мальчиков заболевание почти исключительно встречается при отсутствии или неполноценном проведении циркумцизии. Экстрагенитальные формы заболевания значительно менее распространены и наблюдаются лишь в 6-15 % случаев. У детей они встречаются крайне редко[1][2][4].
Диагностика
Склероатрофический лишай чаще всего поражает аногенитальную область, реже встречаются экстрагенитальные формы. Заболевание может начинаться бессимптомно, однако наиболее частым проявлением является интенсивный зуд, который заметно снижает качество жизни. Дополнительно отмечаются жжение, болезненные ощущения, диспареуния, дизурия и болезненность при дефекации при вовлечении перианальной зоны[2][4][8].
У женщин и девочек поражаются клитор, клиторальный капюшон, малые и большие половые губы, преддверие влагалища, промежность и перианальная область. Характерны белесоватые пятна, фарфорово-белые папулы и бляшки с атрофичной, морщинистой поверхностью, напоминающей папиросную бумагу. Кожа тонкая, мацерированная. Дополнительно выявляются петехии, телеангиэктазии, трещины, отёк, эрозии, закупорка фолликулярных протоков и язвы[4][5]. По мере прогрессирования формируются синехии и спайки, происходит резорбция малых половых губ и клитора, развивается стеноз входа во влагалище и возможна облитерация уретры[1]. Типичным считается поражение кожи вульвы и перианальной зоны в форме «восьмёрки» или «песочных часов»[2][7].
У мужчин и мальчиков изменения локализуются преимущественно на крайней плоти, головке полового члена, наружного отверстия уретры и в области венечной борозды[4]. Клинически определяются белые папулы и бляшки с восковидным блеском, петехии, экхимозы, трещины и телеангиэктазии. На ранней стадии формируется индурация по краю препуциального мешка, а в позднюю — склеротическое кольцо[1][2].
Экстрагенитальные формы склероатрофического лишая встречаются значительно реже. Очаги могут располагаться на коже туловища, ягодиц, бёдер, подмышечных областей, лица, волосистой части головы и конечностей. Они представлены гипопигментированными или белыми бляшками с тонкой, сморщенной, атрофичной поверхностью, иногда с гиперкератозом, петехиями и экхимозами[6]. Для заболевания характерен феномен Кёбнера, когда новые очаги развиваются в местах механической травмы или хирургического вмешательства[1][2].
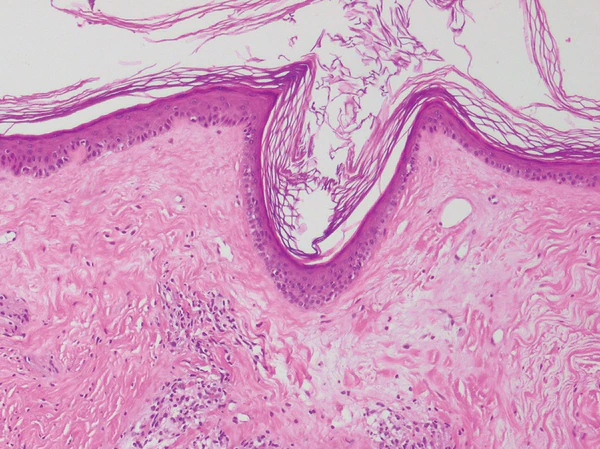
Гистологическое исследование биопсийного материала кожи выявляет характерные изменения. К ним относятся гиперкератоз, акантоз, вакуольная дистрофия клеток эпидермиса, дегенерация базального слоя, утолщение и гиалинизация дермы, снижение содержания эластических волокон, гомогенизация коллагеновых волокон, расширение кровеносных сосудов и наличие лентовидного лимфогистиоцитарного инфильтрата[1][4].
Дополнительно при наличии показаний могут проводиться клинический и биохимический анализы крови, определение уровня глюкозы, а также исследование функции щитовидной железы с оценкой тиреотропного гормона, свободного тироксина и антител к тиреопероксидазе[5].
Дерматоскопическое исследование позволяет визуализировать белесоватые или бело-желтоватые бесструктурные пятна на фоне атрофической кожи, роговые фолликулярные папулы, разбросанные серо-голубые точки, чешуйки, а также изменение сосудистого рисунка[1][7].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями[2][4]:
- хронический атрофический акродерматит;
- анетодермия;
- облитерирующий ксеротический баланит;
- болезнь Боуэна;
- плоскоклеточный рак кожи;
- кожная Т-клеточная лимфома;
- дискоидная красная волчанка;
- эритроплазия Кейра;
- идиопатический каплевидный гипомеланоз;
- блестящий лишай;
- красный плоский лишай;
- очаговая склеродермия;
- отрубевидный лишай;
- витилиго;
- простой хронический лишай;
- экзема;
- контактный дерматит;
- псориаз;
- кандидоз[9];
- плоскоклеточный рак вульвы[3];
- гиперпластическая дистрофия вульвы[3];
- грибовидный микоз[10];
- нейродермит[5];
- сахарный диабет[5].
Осложнения
Наиболее частыми осложнениями склероатрофического лишая являются рубцовые изменения аногенитальной области, которые проявляются сращением малых половых губ, резорбцией капюшона клитора, сужением или полной облитерацией входа во влагалище и уретры. Эти анатомические нарушения сопровождаются апареунией, дизурией, болевыми ощущениями и затруднением дефекации. У мужчин возможно развитие фимоза, стриктур уретры, дизестезии полового члена, нарушения эректильной функции и мочеиспускания[4][7]. В ряде случаев наблюдаются такие последствия, как формирование псевдокисты клитора, лентигиноза[1].
Фоновое хроническое воспаление, гиперкератотические очаги, длительно незаживающие трещины и эрозии повышают риск малигнизации. Плоскоклеточная карцинома развивается в 4-5 % случаев[8]. Склероатрофический лишай также может осложняться присоединением вторичной инфекции — бактериальной, вирусной, грибковой[6]. У части пациенток возможно развитие вторичных дерматозов, таких как контактный дерматит, возникающий в ответ на чрезмерную гигиену или воздействие раздражающих веществ (например, мыла, прокладок, стиральных порошков)[5].
Лечение
Лечение склероатрофического лишая направлено на подавление воспаления, контроль субъективных симптомов, предупреждение рубцевания и деформации аногенитальной области, а также на снижение риска злокачественной трансформации[2]. Ведущим методом считается длительное применение топических глюкокортикостероидов высокой и очень высокой активности. При наличии плотных, резистентных очагов допустимо внутриочаговое введение триамцинолона[1][3].
В случае присоединения вторичной бактериальной или грибковой инфекции оправдано кратковременное назначение комбинированных наружных средств, включающих кортикостероид, антибиотик и антимикотик, таких как комбинации мометазона с гентамицином, эконазолом и декспантенолом либо бетаметазона с гентамицином и клотримазолом. Дополнительно важно компенсировать негативное влияние кортикостероидов на эпидермальный барьер при помощи эмолентов, которые способствуют восстановлению гидролипидной мантии, уменьшают сухость и зуд[1][7].
При резистентности к топическим стероидам и подтверждённом диагнозе назначаются топические ингибиторы кальциневрина, включая такролимус и пимекролимус. Эти препараты могут использоваться как в качестве монотерапии, так и в дополнение к стероидам в проактивном режиме[1].
Физиотерапевтические методы рассматриваются при тяжёлых формах и недостаточной эффективности медикаментозной терапии. Фотодинамическая терапия с применением 5-аминолевулиновой кислоты способна снижать выраженность симптомов и улучшать морфологическую картину. Различные лазерные методики, включая углекислотный и эрбиевый лазер, демонстрируют положительное влияние за счёт стимуляции неоколлагенеза и неоангиогенеза, уменьшения эпителиальной дегенерации и склероза тканей. Ультразвуковое лечение рекомендуется с целью уменьшения индурации бляшек[1][7].
К регенеративным подходам относится введение аутологичной плазмы, обогащённой тромбоцитами, способствующее улучшению регенерации, уменьшению очагов склероатрофического лишая и улучшению субъективного состояния[1].
Системная терапия применяется редко, при генерализованных или рефрактерных формах. Возможны назначения ацитретина и метотрексата. Хирургическое вмешательство ограничено случаями тяжёлых осложнений. У мужчин при поражении крайней плоти и головки полового члена циркумцизия часто приводит к клиническому выздоровлению. При вовлечении уретры может потребоваться реконструктивная операция. У женщин хирургические методы применяются при выраженных синехиях, стенозе уретры и при подозрении на злокачественную трансформацию[1][6].
Прогноз
Прогноз при склероатрофическом лишае зависит от локализации патологического процесса, возраста пациента и своевременности начала терапии. Наиболее благоприятное течение наблюдается у детей, особенно при аногенитальной форме заболевания. У части пациентов детского возраста симптомы могут спонтанно регрессировать в период полового созревания. Менее благоприятным считается прогноз при экстрагенитальной локализации и хроническом атрофическом поражении гениталий. В таких случаях заболевание отличается стойким и длительным течением, слабо поддающимся терапии. При прогрессировании патологического процесса, особенно при эрозивных формах и формировании рубцов, возможно развитие выраженных нарушений половой функции и значительное снижение качества жизни. Несмотря на то что склероатрофический лишай не относится к предраковым состояниям, при длительном и активном течении аногенитальной формы наблюдается повышение риска развития плоскоклеточного рака вульвы[2][4].
При отсутствии лечения заболевание склонно к медленному, но устойчивому прогрессированию с формированием необратимых структурных изменений, включая атрофию, рубцевание, деформации наружных половых органов и сужение мочеиспускательного канала. В связи с этим ранняя диагностика и своевременно начатая терапия имеют решающее значение для улучшения прогноза и профилактики осложнений[4].
Диспансерное наблюдение
Пациенты со склероатрофическим лишаём подлежат регулярному диспансерному наблюдению. Его основными задачами являются раннее выявление признаков прогрессирования заболевания, контроль эффективности проводимой терапии, оценка риска развития осложнений, а также диагностика сопутствующих патологий. В течение первого года после завершения курса лечения осмотры рекомендуется проводить один раз в шесть месяцев. При стабильном клиническом течении и отсутствии признаков прогрессирования частоту визитов уменьшают до одного раза в год[1].
Диспансерное наблюдение должно быть комплексным и осуществляться мультидисциплинарной командой, включающей гинеколога, дерматовенеролога, терапевта, а при наличии показаний — других специалистов[4].
Профилактика
Первичная профилактика направлена на снижение факторов риска и поддержание общего гинекологического и дерматологического здоровья и включает[5][11]:
- регулярное проведение гинекологических осмотров;
- своевременная диагностика и лечение урогенитальных инфекций;
- коррекция иммунодефицитных состояний и эндокринно-обменных нарушений;
- восстановление нормального микробиоценоза влагалища;
- соблюдение интимной гигиены — ежедневное подмывание тёплой водой с использованием мягких гипоаллергенных средств без отдушек;
- ношение белья из натуральных тканей, не вызывающих раздражения;
- ограничение психоэмоциональных перегрузок и стрессов;
- рациональное питание с достаточным содержанием витаминов и микроэлементов.
Вторичная профилактика направлена на предупреждение осложнений и включает[5]:
- адекватное лечение выявленных дистрофических изменений вульвы после верификации диагноза гистологическим исследованием;
- ограничение продолжительности неэффективной медикаментозной терапии (не более 6 месяцев);
- своевременное принятие решения о переходе к современным малотравматичным методам лечения при отсутствии эффекта от консервативной терапии (например, фотодинамическая терапия).
Примечания
Литература
- Голдсмит Л. А., Кац С. И., Джилкрест Б. А., Паллер Э. С., Леффель Д. Дж., Вольф К. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — Т. 1. — С. 979—981. — 1143 с. — ISBN 978-5-91839-060-3.
- Общероссийская общественная организация «Российское общество дерматовенерологов и косметологов». Клинические рекомендации: Лишай склеротический и атрофический // Российское общество дерматовенерологов и косметологов. — 2020.
- Чернова Н. И., Проскурина М. И., Доля О. В., Фриго Н. В., Задорожная И. С. Склероатрофический лишай вульвы от этиопатогенеза к лечению: современные данные и перспективы // Клиническая дерматология и венерология : журнал. — 2023. — Т. 22, № 5. — С. 533—540.
- Зароченцева Н. В., Джиджихия Л. К. Склероатрофический лихен вульвы: современный взгляд на проблему // Российский вестник акушера-гинеколога. — 2018. — Т. 18, вып. 6. — С. 41. — ISSN 1726-6122.
- Chamli A., Souissi A. Lichen Sclerosus // StatPearls. — 2023. — 31 июля.