Ретронихия
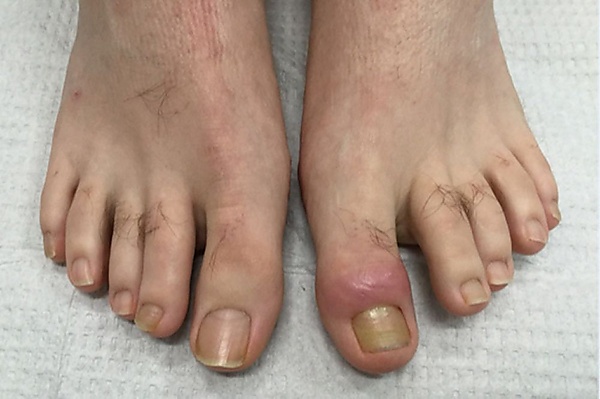
Ретронихи́я — редкая форма паронихии, характеризующаяся проксимальным врастанием ногтевой пластины в ногтевой валик. Заболевание обычно развивается вследствие повторяющихся микротравм ногтевой пластины или однократной сильной травмы ногтя[1][2]. Ретронихия проявляется воспалением и отёком проксимального ногтевого валика, пожелтением ногтевой пластины, онихолизисом и болезненностью, которая может затруднять ходьбу[2]. В ряде случаев формируется наслоение нескольких ногтевых пластин. Чаще всего ретронихия встречается у детей, подростком и молодых взрослых, преимущественно на больших пальцах стоп[1]. Диагноз устанавливается на основании клинической картины[2]. Основным методом лечения является полное удаление ногтевой пластины[3].
История
Ретронихия была впервые описана в 1999 году Де Беркером и Реналлом как форма проксимального врастания ногтевой пластины в область проксимального ногтевого валика. В 2008 году Де Беркер с соавторами представили серию из 19 клинических наблюдений на заседании Европейского общества по изучению болезней ногтей, после чего ретронихия была выделена в самостоятельную нозологическую единицу[4].
Классификация
Выделяют[4]:
- раннюю стадию (стадию 1) — характеризуется нарушением роста ногтя, ксантонихией, выделением экссудата из-под проксимального валика, невыраженной паронихией;
- позднюю стадию (стадия 2) — характеризуется выраженным воспалением, паронихией, наличием грануляционной ткани, возвышением проксимальной части ногтевой пластины.
Также выделяют острую и хроническую формы ретронихии[2].
Этиология
Основными предрасполагающими факторами развития ретронихии являются повторяющиеся микротравмы ногтевой пластины, возникающие при ношении тесной обуви, обуви на высоком каблуке или во время физической активности (бег, длительная ходьба, спортивные нагрузки)[2][5]. В некоторых случаях заболевание может развиться после однократной сильной травмы ногтя[1]. Также описаны системные причины, влияющие на рост ногтевого матрикса: артрит, тромбофлебит, послеродовой период, тяжёлые стрессовые эпизоды. Матрикс ногтя обладает высокой чувствительностью к гипоксии, что делает его уязвимым для подобных состояний. Дополнительными предрасполагающими факторами могут быть вальгусная деформация большого пальца стопы и сгибательные контрактуры[4].
Патогенез
В норме ногтевая пластинка формируется в матриксе и постепенно продвигается дистально над ногтевым ложем. При ретронихии этот процесс нарушается. Старая ногтевая пластина может частично отделяться от матрикса и ногтевого ложа, при этом новая пластина начинает расти вертикально и внедряться в проксимальный ногтевой валик. Если отслоение ногтя неполное и пластина остаётся фиксированной по бокам, она препятствует нормальному продвижению новой пластины, что вызывает её ретроградное смещение. Это приводит к хронической травматизации проксимального валика, развитию воспаления, паронихии и образованию грануляционной ткани[4].
В случаях выраженного онихолизиса ногтевая пластина утрачивает связь с ложем и смещается назад в подногтевое пространство, что усугубляет повреждение мягких тканей. Повторяющиеся эпизоды нарушения роста матрикса могут приводить к формированию нескольких ногтевых пластин, расположенных друг над другом[4].
Эпидемиология
Наиболее часто ретронихия встречается у детей, подростков и молодых взрослых[1]. Также заболевание встречается у пожилых людей. В некоторых исследованиях отмечено преобладание случаев у женщин. Чаще всего поражаются большие пальцы стоп[4]. В мировой литературе описано менее 100 случаев ретронихии[4].
Диагностика
Диагноз устанавливается на основании характерной клинической картины[4].
Ретронихия преимущественно поражает большие пальцы стопы и реже встречается на руках. Для заболевания характерны пожелтение ногтевой пластины (ксантонихия), воспаление и отёк проксимального ногтевого валика, болезненность, которая может затруднять ходьбу, а также отслоение ногтевой пластины от ложа (онихолизис)[2][5]. В ряде случаев наблюдается наслаивание нескольких пластинок, отсутствие кутикулы, появление воспалительного экссудата и грануляционной ткани в области проксимального или боковых валиков[4].
В хронической стадии острое воспаление может разрешаться, однако ногтевая пластина утолщается и деформируется, сохраняется онихолизис, формируются множественные генерации ногтевой пластинки[2].
- Периодическое окрашивание образцов ногтевой пластины с использованием реактива Шиффа (PAS-реакция) часто даёт отрицательный результат, однако возможен и положительный результат при наличии онихомикоза[2].
- Ультразвуковое исследование — для ретронихии характерны следующие ультразвуковые признаки[4]:
- наличие более чем двух перекрывающихся пластинок;
- уменьшение расстояния между началом ногтевой пластины и основанием дистальной фаланги;
- снижение эхогенности тканей;
- усиление кровотока в области проксимального ногтевого валика и ногтевого ложа.
Дифференциальная диагностика
Включает:
- хронические паронихии (кандидоз, бактериальные инфекции, ревматоидный артрит, псориаз);
- подногтевые опухоли (болезнь Боуэна, кератоакантома и амеланотическая меланома);
- кисты[4];
- синдром жёлтых ногтей;
- врождённое искривление ногтей[5].
Осложнения
Включают:
- инфицирование[5].
Лечение
Основным методом лечения ретронихии является полное удаление ногтевой пластины[3]. Консервативные методы лечения могут применяться на ранних стадиях заболевания или при лёгком течении. К ним относятся местное или внутриочаговое введение кортикостероидов, плотное тейпирование, использование ортезов и массаж в дистально-подошвенном направлении[4]. Для предотвращения осложнений рекомендуется избегать микротравм и носить просторную обувь, снижающую давление на поражённый палец[2].
Прогноз
Прогноз благоприятный. После удаления ногтевой пластины симптомы, как правило, быстро исчезают, и большинство пациентов полностью выздоравливают без осложнений[4].
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |