Муцинозная алопеция
Муцино́зная алопе́ция (фолликуля́рный муцино́з, муцино́зная алопе́ция Пи́нкуса) — редкое хроническое заболевание кожи, характеризующееся отложением муцина в структурах волосяных фолликулов и сальных желёз. Этот процесс приводит к дегенеративным изменениям, развитию фолликулярных папул, бляшек и участков выпадения волос[2]. По классификации рубцовых алопеций Общества исследования волос Северной Америки муцинозную алопецию относят к неспецифическим вторичным рубцовым алопециям[3]. Выделяют первичную (идиопатическую) форму заболевания, протекающую как самостоятельное заболевание, и вторичную форму, ассоциированную с различными дерматозами или лимфопролиферативными заболеваниями, например, с кожной Т-клеточной лимфомой[2][4]. Диагноз устанавливается на основании характерной клинической и гистологической картины[2]. Единого стандарта лечения не существует. Основная цель терапии — предотвращение прогрессирования заболевания[3]. Прогноз при муцинозной алопеции зависит от формы и течения заболевания[2].
Что важно знать
История
Фолликулярный муциноз был впервые подробно описан в 1957 году немецко-американским дерматологом Германом Пинкусом, который ввёл термин alopecia mucinosa. Он охарактеризовал его как воспалительное поражение кожи, проявляющееся фолликулярными папулами, склонными к слиянию и образованию бляшек с шелушащейся поверхностью, а также очаговым выпадением волос[5]. Также в 1957 году немецкий дерматолог Отто Браун-Фалько, опираясь на собственные наблюдения и анализ литературных данных, предложил классифицировать заболевание на две клинические формы: первичную и вторичную. Первичная форма имеет идиопатический характер, может протекать хронически и в некоторых случаях самостоятельно разрешаться. Вторичная форма, как правило, сопровождает лимфопролиферативные или другие системные дерматологические заболевания[3]. Позже в 1959 году польский дерматолог Стефания Яблоньска предложила использовать термин — фолликулярный муциноз, обосновав это тем, что выпадение волос может быть незаметным на участках кожи с редким волосяным покровом[5].
Классификация
По классификации рубцовых алопеций Общества исследования волос Северной Америки (NAHRS, 2001 год) муцинозную алопецию относят к неспецифическим вторичным рубцовым алопециям[3].
Фолликулярный муциноз подразделяют на[2]:
- первичный (идиопатический) фолликулярный муциноз:
- острая и подострая форма (детский и юношеский фолликулярный муциноз);
- хроническая форма (фолликулярный муциноз взрослых);
- уртикарно-подобный фолликулярный муциноз;
- вторичный фолликулярный муциноз:
- фолликулярный муциноз, ассоциированный с грибовидный микозом (фолликулотропная кожная Т-клеточная лимфома), синдромом Сезари, В-клеточной лимфомой, лейкозами;
- фолликулярный муциноз, ассоциированный с заболеваниями кожи (атопический дерматит, экзема, системная красная волчанка, укусы насекомых, применение иматиниба, семейный ретикулоэндотелиоз).
Этиология
Этиология муцинозной алопеции до конца не установлена[6].
Предполагается, что пусковым механизмом может быть иммуноопосредованная реакция на персистирующие антигены, включая Staphylococcus aureus и некоторые вирусы[6][2]. Отмечается возможная связь с клеточными иммунными механизмами и циркулирующими иммунными комплексами. В ряде случаев заболевание рассматривается как вторичное по отношению к лимфопролиферативным заболеваниям: кожные Т-клеточные лимфомы, болезнь Ходжкина и лейкозы. Также муцинозная алопеция может появляться при хронических воспалительных заболеваниях кожи, например, при атопическом дерматите, красной волчанке, красном плоском лишае. В других случаях причина заболевания остаётся неизвестной, и тогда говорят об идиопатической форме[2][4].
Патогенез
Патогенез муцинозной алопеции до конца не установлен[6]. Основной механизм развития заболевания связан с накоплением муцина в структурах волосяного фолликула, главным образом в наружной корневой оболочке и сальных железах (пилосебацейном комплексе)[7]. Муцин состоит преимущественно из кислых гликозаминогликанов и гистохимически определяется по характерному метахроматическому окрашиванию. Предполагается, что антигенная стимуляция в волосяном фолликуле вызывает фолликулотропный и клеточный иммунный ответ и провоцирует интрафолликулярные отложения муцина. Механизм накопления связан с нарушением белково-углеводных связей в гликопротеидах под действием протеолитических ферментов, что приводит к высвобождению и внутриклеточному накоплению кислых мукополисахаридов. Это сопровождается разрушением межклеточных связей, акантолизом, цитолизом и формированием кистозных пространств, заполненных слизистым веществом. Нередко выявляется выраженное воспаление с участием Т-лимфоцитов, макрофагов и клеток Лангерганса, что указывает на иммунный характер заболевания. Дегенерация фолликулов нарушает их функцию и может приводить к стойкому выпадению волос[6].
Гистологически фолликулярный муциноз характеризуется дегенеративными изменениями эпителия волосяных фолликулов и сальных желёз с образованием кистозных полостей, заполненных муцином, окрашивающимся метахроматично толуидиновым синим. Часто наблюдается гиперплазия эпителия фолликулов, межклеточный отёк, дистрофия клеток наружного корневого влагалища волос и сальных желёз. Вокруг фолликулов и сосудов определяется лимфогистиоцитарный инфильтрат, состоящий из эозинофилов, тканевых базофилов, гигантских и тучных клеток[2][4]. Иногда отмечаются участки паракератоза, экзоцитоз лимфоцитов в эпителий фолликула, а в отдельных случаях — формирование эпидермальных микроабсцессов и появление атипии клеток, что свидетельствует о развитии грибовидного микоза[4].
Эпидемиология
Клиническая картина
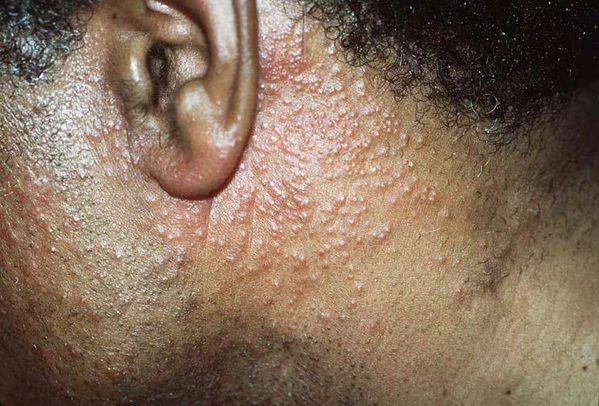
Клинически различают две стадии в развитии фолликулярного муциноза: фолликулярно-папулёзная стадия и опухолевидно-бляшечная стадия. Фолликулярно-папулёзная стадия проявляется образованием плотных, гиперкератотических фолликулярных папул диаметром 2—3 мм нередко с «шипиком» на поверхности. Цвет папул может быть телесным, желтоватым или розовато-синюшным. При слиянии этих папул формируются округлые или овальные, чётко очерченные бляшки желтовато-красного цвета диаметром 2—5 см и более. Бляшки возвышаются над окружающей кожей и покрыты мелкими чешуйками. Наряду с бляшками имеются и фолликулярно-узелковые элементы. Высыпания локализуются преимущественно на волосистой части головы (особенно в затылочной области), лице (область бровей) и шее; реже — на туловище и конечностях[3][2][8].
В очагах поражения устья волосяных фолликулов расширены, при надавливании может выделяться прозрачный или желтоватый слизистый секрет. Повреждение фолликулов ведёт к муцинозной алопеции: на коже волосистой части головы появляются очаги рубцовой или нерубцовой потери волос с характерными точечными углублениями — зияющими отверстиями волосяных фолликулов. Субъективно пациенты испытывают сильный зуд[3][2][8]. Муцинозная алопеция может сопровождаться выпадением волос в области бровей[9].
Опухолевидно-бляшечная стадия характеризуется сочетанием рассеянных фолликулярных папул и инфильтрированных бляшек, которые могут подвергаться эрозированию и некротическому распаду с образованием болезненных, различной глубины язв[2][8].
Более редкие высыпания представлены эритематозными шелушащимися или мягкими, желатиноподобной консистенции, бляшками, акнеформными высыпаниями, везикулами и пурпурой[2].
Уртикарно-подобный фолликулярный муциноз — редкий вариант, встречающийся у мужчин среднего возраста. Проявляется зудящими уртикарными высыпаниями и бляшками на эритематозном фоне, преимущественно в области головы и шеи. Алопеция при этой форме отсутствует. Заболевание, как правило, проходит самостоятельно в течение нескольких месяцев или лет[2].
Острая и подострая форма чаще всего наблюдается у детей и подростков. Характеризуется ограниченным числом фолликулярных папул или одной или несколькими шелушащимися бляшками, преимущественно в области волосистой части головы и лица. Высыпания склонны к спонтанному регрессу в течение 2—24 месяцев[2].
Хроническая форма встречается у взрослых и проявляется множественными фолликулярными папулами и крупными бляшками с широкой локализацией. Для этой формы характерно стойкое течение без склонности к самопроизвольному разрешению и часто выраженная резистентность к терапии[2].
Вторичный фолликулярный муциноз клинически сходен с хронической формой у взрослых и более напоминает основное заболевание[2][8].
Диагностика
Дифференциальная диагностика
- Гнёздная алопеция
- Себорейный дерматит
- Контактный дерматит
- Псориаз
- Стригущий лишай
- Дискоидная красная волчанка
- Красный плоский лишай
- Болезнь Девержи
- Синдром Грэхема-Литтла — Пиккарди — Лассюэра
- Волосяной лишай
- Шиповидный и блестящий лишай
- Надбровная ульэритема
- Парапсориаз
- Лихеноидный туберкулёз
- Лихеноидный сифилид
- Кожная Т-клеточная лимфома
- Укусы клещей
- Саркоидоз
- Микседематозный лихен
- Ограниченный нейродермит
- Андрогенетическая алопеция
- Телогеновая алопеция
- Бляшечная склеродермия
- Микоз волосистой части головы
- Волосяной кератоз
- Нуммулярная экзема
- Ретикулёз кожи
- Другие формы грибовидного микоза
- Лихен Видаля
- Сикозы кожи
- Псевдопелада Брока[2][6][10][8]
Лечение
Универсального метода лечения муцинозной алопеции не существует. Варианты терапии подбираются эмпирически и часто основаны на описаниях отдельных клинических случаев. Основная цель лечения — предотвращение прогрессирования заболевания. Могут применяться местные и системные глюкокортикостероиды, топические и системные ретиноиды, противомалярийные препараты, дапсон, нестероидные противовоспалительные средства, антибиотики. Эффективны методы фототерапии — ПУВА, УФА1 и ультрафиолетовое облучение[3][2][10]. В отдельных случаях использовались интерфероны[11]. На ранних стадиях возможно назначение миноксидила 5 % для стимуляции роста волос[3].
При доброкачественном течении у детей и подростков лечение часто не требуется — заболевание может самопроизвольно регрессировать в течение нескольких месяцев[2][10].
В случае вторичного фолликулярного муциноза терапия направлена прежде всего на лечение основного заболевания[2].
Прогноз
Прогноз при муцинозной алопеции зависит от формы и течения заболевания. У детей и подростков с первичной, острой или подострой формой прогноз, как правило, благоприятный: высыпания часто самостоятельно регрессируют в течение нескольких месяцев или лет без остаточных явлений[2][12].
У взрослых с хронической формой заболевание протекает длительно, с рецидивами[2][8].
Прогноз при вторичном фолликулярном муцинозе определяется характером основного заболевания. В случае ассоциации с кожной Т-клеточной лимфомой течение может быть более агрессивным, что требует онкологического наблюдения и специфического лечения[4][8].
Диспансерное наблюдение
Профилактика
Не разработана.