Нуммулярный дерматит
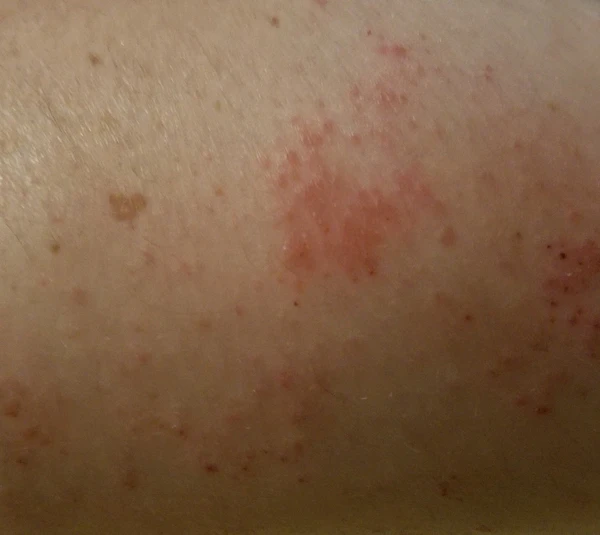
Нуммуля́рный дермати́т (нуммуля́рная экзе́ма, монетови́дная экзе́ма, монетови́дный дермати́т, дисрегулято́рная микро́бная экзе́ма, диско́идная экзе́ма, диско́идный дермати́т) — хроническое рецидивирующее воспалительное заболевание кожи, характеризующееся образованием чётко очерченных округлых экзематозных бляшек, напоминающих по форме монету[1][2]. Очаги представлены скоплением папул и везикул на фоне эритемы, сопровождаются мокнутием, образованием серозных или серозно-гнойных корок и шелушением. Поражения преимущественно локализуются на верхних и нижних конечностях, реже — на туловище. Диаметр бляшек обычно составляет от 1 до 3 см. Зуд варьирует от умеренного до интенсивного. Нуммулярный дерматит представляет собой разновидность микробной экземы[1][3]. Заболевание чаще развивается у взрослых, мужчины болеют несколько чаще женщин. Наибольшая заболеваемость отмечается в возрасте 50—65 лет; у женщин — в возрасте 15—25 лет[4]. В детском возрасте нуммулярный дерматит встречается редко[5]. Диагноз нуммулярного дерматита ставится на основании анализа жалоб, данных анамнеза, физикального обследования и результатов гистологического исследования[1]. Лечение включает применение топических глюкокортикостероидов, при необходимости — системной терапии и фототерапии, а также регулярное использование увлажняющих средств для восстановления кожного барьера[1][6]. Заболевание имеет хроническое рецидивирующее течение с периодами ремиссий и обострений[4].
Что важно знать
| Нуммулярный дерматит | |
|---|---|
| МКБ-11 | EA82 |
| МКБ-10 | L30.0 |
| МКБ-9 | 692.9 |
| DiseasesDB | 33703 |
| MedlinePlus | 000870 |
История
Классификация
Выделяют две формы нуммулярного дерматита[7]:
- экссудативный нуммулярный дерматит;
- сухой нуммулярный дерматит.
Этиология
Точная этиология нуммулярного дерматита окончательно не установлена и рассматривается как многофакторная[4]. Согласно современным представлениям, заболевание развивается вследствие взаимодействия эндогенных и экзогенных факторов[1].
К эндогенным факторам относят генетическую предрасположенность, нарушения иммунной регуляции, эндокринные, обменные и нейрогуморальные расстройства. Для экземы характерно полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. Риск развития заболевания у ребёнка составляет около 40 % при заболевании одного из родителей (чаще матери) и 50—60 % при заболевании обоих родителей. Описаны функциональные изменения со стороны центральной и вегетативной нервной системы с преобладанием парасимпатических влияний, а также нарушения в глюкокортикоидном и тиреоидном звеньях эндокринной системы (повышение концентрации адренокортикотропного гормона, кортизола, тиреотропного гормона, трийодтиронина)[1].
Существенное значение имеет выраженная сухость кожи (ксероз), которая выявляется у большинства пациентов. Нарушение липидного барьера эпидермиса способствует проникновению аллергенов и микроорганизмов, что может инициировать воспалительный процесс. Ксероз может быть обусловлен возрастными изменениями, частым использованием раздражающих и высушивающих моющих средств, частым купанием в горячей воде, низкой влажностью воздуха и снижением продукции кожного сала[6].
Отмечается частое сочетание типичных очагов нуммулярной экземы с атопическим дерматитом (до 50 % случаев), а также наличие отягощённого по атопии наследственного анамнеза (до 38 %). У части пациентов нуммулярный дерматит рассматривается как локализованный фенотип атопического дерматита. Вместе с тем у некоторых больных признаки атопии отсутствуют, и этиология заболевания в этих случаях остаётся неясной[5].
К экзогенным факторам относят контактные раздражители и сенсибилизаторы. Установлена роль аллергической контактной сенсибилизации, в частности к металлам (никель, кобальт, хроматы), а также к отдельным лекарственным средствам и химическим веществам[6]. Описаны случаи развития нуммулярной экземы на фоне терапии интерфероном, рибавирином, ретиноидами, изотретиноином, ингибиторами фактора некроза опухоли альфа и ингибитором интерлейкина-23, гуселькумабом[4].
Инфекционные факторы также рассматриваются как потенциально значимые. Наиболее часто выявляется колонизация кожи и слизистых оболочек Staphylococcus aureus; описана возможная роль грибковой флоры (в том числе Candida albicans)[8]. В ряде наблюдений кожный процесс регрессировал после санации очагов хронической инфекции. Предполагается, что бактериальная колонизация может поддерживать воспаление и способствовать хронизации заболевания. У части пациентов множественные очаги могут быть связаны с аутоэкзематизацией — развитием вторичных высыпаний на расстоянии от первичного воспалительного очага[2].
Дополнительными предрасполагающими факторами считаются хроническая венозная недостаточность и застойные явления в нижних конечностях, травмы кожи (феномен Кёбнера), контакт с грубыми тканями (например, шерстью), стрессовые воздействия, поражения периферических нервов и нарушения трофики кожи[4][2]. В детском возрасте значимую роль могут играть нарушения со стороны желудочно-кишечного тракта и гепатобилиарной системы, сопровождающиеся ферментопатиями, дискинезиями, дисбиозом кишечника, нарушением мембранного пищеварения и всасывания. Несостоятельность кишечного барьера, наиболее характерная для детей раннего возраста, приводит к всасыванию в кровь недостаточно переваренных продуктов, в том числе нерасщеплённого белка[1].
Патогенез
Патогенез нуммулярного дерматита связан с нарушением барьерной функции эпидермиса и иммунными механизмами воспаления. Повреждение липидного барьера кожи при ксерозе, возрастных изменениях, венозном застое или воздействии раздражителей приводит к формированию микротрещин, через которые в кожу проникают аллергены и микроорганизмы. Это инициирует иммуновоспалительную реакцию с участием клеток врождённого и адаптивного иммунитета[6].
Экзематозные изменения кожи рассматриваются как проявление гиперчувствительности замедленного типа. В воспалительном процессе участвуют преимущественно Т-лимфоциты (преимущественно Th1-типа), продуцирующие провоспалительные цитокины — интерлейкин-1, интерлейкин-2, фактор некроза опухоли α, интерферон-γ. Высвобождение медиаторов воспаления (простагландинов, лейкотриенов, гистамина) приводит к развитию гиперемии, отёка и зуда[1].
При нуммулярном дерматите описаны нарушения клеточного и гуморального звеньев иммунитета: угнетение иммунорегуляторного звена, дефицит Т-супрессоров при повышенной активности гуморального ответа. Отмечаются изменения неспецифической резистентности, снижение функциональной активности нейтрофилов и системы комплемента, а также усиление процессов перекисного окисления липидов с компенсаторной активацией антиоксидантной системы[9].
В ряде исследований установлено повышение концентрации провоспалительных цитокинов интерлейкина-12 и интерлейкина-17 при одновременном снижении продукции интерлейкина-10. Это сопровождается смещением дифференцировки Th0-лимфоцитов в сторону Th1 и усилением продукции провоспалительных интерлейкинов, что способствует формированию выраженной воспалительной реакции в дермо-эпидермальной зоне и хронизации процесса[9].
В патогенезе также придаётся значение оксидативному стрессу. Свободные радикалы активируют фосфолипазу A2, что приводит к высвобождению арахидоновой кислоты и последующему образованию под действием циклооксигеназы и липооксигеназы медиаторов воспаления — простагландинов, лейкотриенов и тромбоксанов. У лиц с наследственной предрасположенностью отмечается повышение синтеза простагландина F2α, что усиливает образование циклического гуанозинмонофосфата и способствует высвобождению гистамина, серотонина и других медиаторов аллергических реакций, поддерживающих воспалительный процесс[1].
Гистологическая картина при нуммулярном дерматите носит неспецифический характер. В острой фазе при гистологическом исследовании биоптата кожи выявляются выраженный спонгиоз, образование мелких внутриэпидермальных пузырьков, внутриклеточный отёк клеток шиповатого слоя. В дерме определяется расширение сосудов поверхностной сосудистой сети, отёк сосочкового слоя и периваскулярная лимфоидно-клеточная инфильтрация. Инфильтрат преимущественно представлен лимфоцитами, возможна примесь эозинофилов, реже нейтрофилов и плазматических клеток[4][1].
По мере хронизации процесса могут наблюдаться акантоз, гиперкератоз, паракератоз, утолщение зернистого слоя. В дерме сохраняется периваскулярный инфильтрат, состоящий из лимфоцитов, фибробластов, гистиоцитов и эозинофилов; возможно развитие фиброза сосочкового слоя[1][6].
Эпидемиология
Распространённость нуммулярного дерматита составляет примерно 2 случая на 1000 человек (около 0,2 % населения)[6]. В различных исследованиях приводятся более широкие оценки распространённости — от 0,1 до 9,1 %[4].
Нуммулярный дерматит преимущественно встречается у взрослых пациентов. Для заболевания характерно следующее распределение по возрасту: первый пик приходится на 15—25 лет (чаще у женщин), второй — на 50—65 лет (чаще у мужчин). В целом мужчины болеют несколько чаще женщин[4].
В детской практике нуммулярный дерматит наблюдается редко. Средний возраст дебюта у детей составляет около 5 лет, преимущественно заболевание регистрируется у детей старшего возраста. По данным различных исследований, признаки нуммулярного дерматита выявляются примерно у 11 % детей с атопическим дерматитом и у 15 % детей с наследственной отягощённостью по атопическим заболеваниям[5].
Расовой предрасположенности в общей популяции не установлено, однако имеются данные о более частой встречаемости заболевания у темнокожих детей[6].
Диагностика
Диагноз нуммулярного дерматита ставится на основании анализа жалоб, данных анамнеза, физикального обследования и результатов гистологического исследования[1].
Нуммулярный дерматит характеризуется появлением чётко очерченных округлых или овальных эритематозных бляшек, напоминающих по форме монету[1][2]. Диаметр очагов варьируется от 1—3 до 10 см, их количество — от единичных элементов до множественных (иногда до нескольких десятков). Высыпания чаще локализуются на нижних конечностях (особенно на голенях, ягодицах или под коленями), на верхних конечностях (чаще на разгибательных поверхностях или в локтевых сгибах) и туловище; лицо и волосистая часть головы обычно не поражаются[4][2][3]. Очаги могут располагаться симметрично, при этом кожа между ними, как правило, интактна.
Первичными морфологическими элементами являются папулы и везикулы, которые сливаются в бляшки. В острой фазе в пределах инфильтрированного очага отмечаются микровезикуляция, эрозии, мокнутие и образование серозных или серозно-гнойных корок[1][4]. По мере прогрессирования бляшки становятся более плотными, чётко очерченными и эритематозными. На поздних стадиях преобладают сухость, выраженное шелушение и лихенификация[4][3]. Иногда наблюдается центральное просветление бляшек[6].
Зуд является характерным симптомом и может варьировать от умеренного до интенсивного; иногда отмечаются жжение и покалывание. Расчёсы способствуют появлению эрозий и присоединению вторичной бактериальной инфекции. Ранние, особенно везикулярные, очаги нередко колонизируются стафилококками с образованием желтоватых корок. После разрешения воспаления часто сохраняется поствоспалительная гиперпигментация[4][6].
У детей нуммулярная экзема проявляется чётко ограниченными экзематозными бляшками на коже туловища и конечностей с выраженной инфильтрацией, мокнутием (влажная форма) либо интенсивным шелушением (сухая форма). Данной форме заболевания у пациентов нередко сопутствует как обострение очагов хронической инфекции в организме, так и локальная бактериальная суперинфекция очагов[5].
Течение заболевания хроническое, с рецидивами; высыпания могут сохраняться в течение нескольких месяцев и лет и нередко возникают повторно в тех же анатомических областях. Обострения чаще наблюдаются в холодное время года, при сухом климате, перепадах температуры, а также при воздействии факторов, нарушающих кожный барьер (частое мытьё горячей водой, использование агрессивных моющих средств)[4][6].
При подозрении на ассоциацию экземы с паразитарными заболеваниями проводится микроскопическое исследование кала на яйца и личинки гельминтов, а также серологическая диагностика — определение антител классов IgM, IgA, IgG к лямблиям, антител к аскаридам и к возбудителю описторхоза. При хроническом и рецидивирующем течении выполняется исследование уровня антител к антигенам растительного, животного и химического происхождения в крови, учитывая роль сенсибилизации к пищевым, бытовым и другим аллергенам в поддержании воспалительного процесса. При выявлении сенсибилизации пациент направляется к врачу-аллергологу-иммунологу[1].
При признаках вторичной инфекции проводится микробиологическое исследование отделяемого элементов высыпаний с определением чувствительности к антибактериальным и противогрибковым препаратам[1].
В рамках дифференциальной диагностики с дерматофитией выполняется микроскопическое исследование соскобов кожи с применением гидроксида калия[4].
Также может быть выполнено гистологическое исследование поражённых участков кожи[1].
При подозрении на профессиональную экзему используются кожные пробы с предполагаемыми производственными аллергенами и раздражителями (ртутью, сплавами металлов, пенициллином и полусинтетическими антибиотиками, смолами и синтетическими клеями)[3]. У пациентов с рефрактерным течением и подозрением на аллергический контактный дерматит проводится патч-тестирование[6].
Инструментальные диагностические методы не применяются[1].
Дифференциальная диагностика
Дифференциальная диагностика нуммулярного дерматита проводится со следующими заболеваниями:
- атопический дерматит;
- аллергический контактный дерматит;
- бляшечный парапсориаз;
- застойный дерматит;
- сухая экзема;
- золотистый лишай;
- фиксированная лекарственная эритема;
- кольцевидная эритема;
- буллёзный пемфигоид;
- стригущий лишай гладкой кожи;
- Майокки гранулёма;
- импетиго;
- вторичный сифилис;
- розовый лишай;
- грибовидный микоз;
- плоскоклеточный рак in situ[4];
- T-клеточная лимфома кожи;
- простой хронический лишай;
- эпидермофития стоп[6];
- себорейная экзема[1].
Осложнения
Наиболее частым осложнением нуммулярного дерматита является присоединение вторичной бактериальной инфекции. Чаще всего инфицирование связано с Staphylococcus aureus, реже — с β-гемолитическим стрептококком и другими пиогенными микроорганизмами. Клинически это проявляется появлением пустул, гнойного отделяемого, усилением мокнутия и формированием плотных желтовато-золотистых корок[6][3]. Также возможно развитие флегмоны. В тяжёлых случаях развивается сепсис[6].
Тяжёлым и редким осложнением является эритродермия. Заболевание возникает на фоне провоцирующих факторов, например при приёме лекарственных препаратов, стрессе, нерациональном лечении или обострении хронических заболеваний. При эритродермии высокая летальность[3].
В результате хронического воспаления и травматизации кожи возможно формирование рубцовых изменений. После разрешения очагов нередко сохраняется поствоспалительная диспигментация — эритема, гипопигментация или гиперпигментация, более выраженная у пациентов с тёмным типом кожи[4][6].
Интенсивный зуд может приводить к нарушениям сна и снижению качества жизни[6].
Лечение
Лечение нуммулярного дерматита направлено на достижение ремиссии, уменьшение воспаления и зуда, восстановление эпидермального барьера и профилактику вторичного инфицирования. Тактика определяется выраженностью и распространённостью кожного процесса[6].
Основу медикаментозного лечения составляют топические глюкокортикостероиды различной степени активности: низкой (гидрокортизон), средней (метилпреднизолона ацепонат, мометазона фуроат), сильной и очень сильной (бетаметазона валерат, клобетазола пропионат). Препараты средней и сильной активности применяются при выраженной инфильтрации и хроническом течении, препараты низкой активности — на участках с тонкой кожей и в складках. В качестве альтернативы или дополнения применяются топические ингибиторы кальциневрина (такролимус, пимекролимус). При наличии мокнутия используются влажно-высыхающие повязки, подсушивающие растворы и препараты цинка[1].
При выраженном зуде назначаются системные антигистаминные препараты (цетиризин, лоратадин, левоцетиризин, фексофенадин); при нарушениях сна применяются препараты с седативным эффектом (дифенгидрамин, хлоропирамин, гидроксизин)[1].
При признаках вторичной бактериальной инфекции применяются местные антисептики (хлоргексидин, повидон-йод) и топические антибактериальные препараты (мупироцин, фузидиевая кислота). При распространённом инфекционном процессе проводится системная антибактериальная терапия (цефалексин, доксициклин, амоксициллин/клавуланат) с учётом чувствительности возбудителя[1].
При распространённых или резистентных формах заболевания может назначаться фототерапия узкополосным ультрафиолетовым излучением спектра B (311 нм), в отдельных случаях применяется ПУВА-терапия[1]. При тяжёлом или рефрактерном течении возможно назначение системных глюкокортикостероидов (преднизолон) короткими курсами либо системных иммунодепрессантов (метотрексат, циклоспорин). У пациентов с сочетанием нуммулярного и атопического дерматитов описано применение биологических препаратов (дупилумаб) и ингибиторов янус-киназ (упадацитиниб, аброцитиниб)[4][6].
Дополнительным компонентом терапии является регулярное применение увлажняющих и смягчающих средств (эмолентов), направленное на уменьшение ксероза и восстановление эпидермального барьера. Используются кремы и мази с содержанием липидов, керамидов, мочевины или глицерина[4][6]. Рекомендуется щадящий режим ухода за кожей и ограничение контакта с раздражающими факторами[3].
Хирургическое лечение не применяется[1].
Прогноз
Нуммулярный дерматит, как правило, имеет хроническое рецидивирующее течение с чередованием обострений и ремиссий. Продолжительность ремиссий может варьировать от нескольких месяцев до нескольких лет[4].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога[1].
Профилактика
Профилактика нуммулярного дерматита направлена на предупреждение рецидивов и поддержание ремиссии. Пациентам рекомендуется исключать контакт с потенциальными аллергенами и раздражающими веществами, в том числе средствами бытовой химии, а также ограничивать воздействие стрессовых факторов[1]. Важно избегать расчёсывания очагов поражения, чтобы экзематозные очаги не распространялись дальше[3].
Важное значение имеет правильный уход за кожей. Рекомендуется принимать короткий (не более 5 минут) душ с тёплой, но не горячей водой, использовать мягкие, нераздражающие очищающие средства и нейтральные моющие средства. После водных процедур следует наносить эмоленты на слегка влажную кожу; предпочтение отдают жирным увлажняющим средствам для чувствительной кожи или нейтральным мазям (например, вазелину). Регулярное и интенсивное увлажнение кожи, особенно в сухом климате, снижает частоту обострений. В период обострения допускается применение мягких очищающих средств и добавление в воду для купания масляных компонентов[4].
Одежда должна быть свободной, не вызывать перегрева и трения; рекомендуется выбирать мягкие, «дышащие» ткани (хлопок, лён) и избегать шерсти и синтетических волокон[3]. В помещениях рекомендуется поддерживать достаточную влажность воздуха, при необходимости использовать увлажнители[6].
Дополнительно пациентам рекомендуется придерживаться рационального питания, соблюдать питьевой режим, ограничивать употребление алкоголя и продуктов, потенциально усиливающих воспаление, а также строго соблюдать назначенную терапию и рекомендации врача[4][3].
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |