Синдром подколенного птеригиума
Синдро́м подколе́нного птери́гиума (СПП, синдро́м подколе́нной скла́дки) — редкое наследственное заболевание с аутосомно-доминантным типом наследования, характеризующееся поражением орофациальной области, опорно-двигательного аппарата и наружных половых органов.
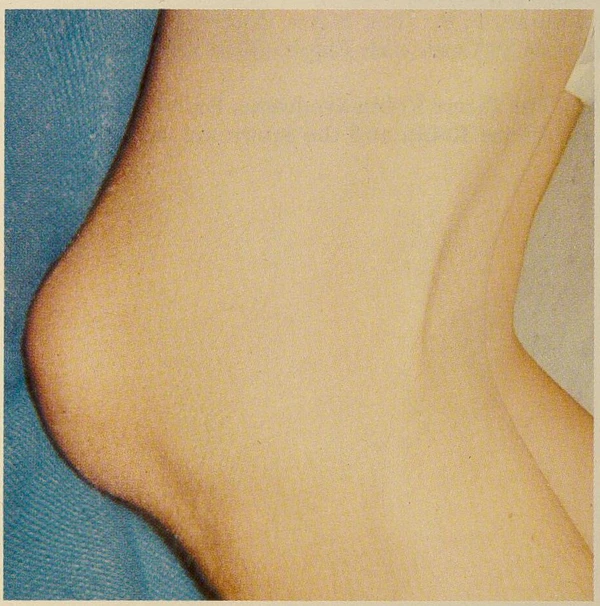
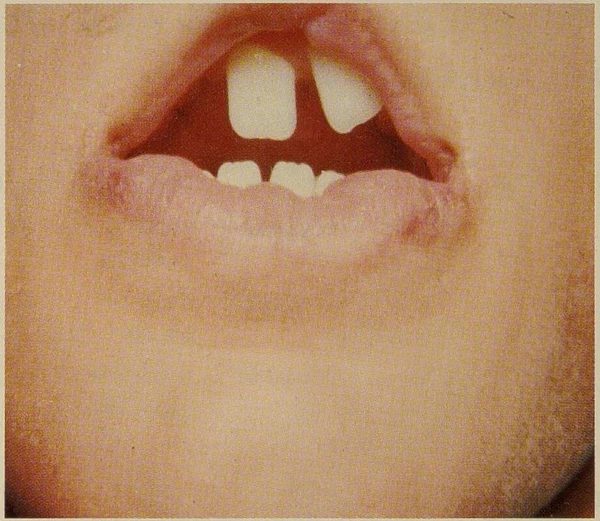
Одним из наиболее характерных признаков является кожно-мышечная складка, идущая от задней поверхности бедра к пяточному бугру (подколенный птеригиум). Также нередко выявляются расщелина губы с или без расщелины неба, контрактуры нижних конечностей, синдактилия, пирамидальная кожная складка над ногтем первого пальца стопы и аномалии наружных гениталий.
Заболевание обусловлено мутациями в гене IRF6, кодирующего интерферон-регулирующий транскрипционный фактор 6. Заболевание встречается с частотой 1 случай на 300000 новорождённых. Синдром был впервые описан Трелатом У. в 1869 году.
Что важно знать
История
Этиология
СПП вызывается мутациями в гене IRF6, расположенном на хромосоме 1 (1q32-q41). Ген кодирует интерферон-регулирующий транскрипционный фактор 6 — белок, участвующий в дифференцировке эпителиальных клеток в период эмбрионального развития. Наиболее часто выявляются миссенс-мутации в 3 и 4 экзонах гена IRF6, нарушающие функцию ДНК-связывающего домена белка[1][3][4]. Классический вариант СПП наследуется по аутосомно-доминантному типу. В редких случаях описаны аутосомно-рецессивные формы, отличающиеся по фенотипу и течению: летальный СПП и СПП с эктодермальной дисплазией[3][5].
Патогенез
Патогенез СПП связан с нарушением функций интерферон-регулирующего фактора 6 (IRF6), играющего ключевую роль в эмбриональном развитии. IRF6 участвует в дифференцировке эпителиальных клеток и регуляции экспрессии генов, необходимых для формирования тканей лица, кожи, конечностей и половых органов[1][6].
Мутации в гене IRF6 нарушают структуру ДНК-связывающего домена белка, снижая его способность взаимодействовать с регуляторными участками генома. Это приводит к аномальной экспрессии целевых генов и нарушению нормального морфогенеза. В результате возникают типичные для синдрома пороки развития: расщелины губы и нёба, птеригиум, синдактилия, аномалии наружных половых органов и ногтей[3][6].
Эпидемиология
Распространённость заболевания составляет 1:300000 человек. Заболевание чаще всего наследуется по аутосомно-доминантному типу, при этом соотношение семейных случаев заболевания и спорадических составляет примерно 1:1[1].
Диагностика
СПП характеризуется врождёнными аномалиями, которые затрагивают кожу, опорно-двигательный аппарат, лицевую область и наружные половые органы. Проявления заболевания выявляются сразу после рождения и могут варьировать по степени выраженности, даже среди членов одной семьи[1].
Наиболее типичными признаками являются[1][4][6]:
- расщелина верхней губы и/или нёба — встречается в 91—97 % случаев и является одним из ведущих проявлений синдрома.
- Подколенная кожно-мышечная перепонка (птеригиум) — представляет собой складку кожи, идущую от седалищного бугра к пяточной кости, ограничивает разгибание ноги. Встречается примерно в 90 % случаев.
- Синдактилия пальцев рук (23 %) и/или пальцев ног (51 %).
- Пирамидальная кожная складка, покрывающая ногтевую пластину первого пальца стопы — патогномоничный признак синдрома.
- Аномалии ногтевого аппарата, включая деформации и гипоплазию ногтевых пластинок.
Орофациальные и глазные особенности[1][4][6]:
- фистулы (ямки) на нижней губе, часто с наличием слюнных желёз.
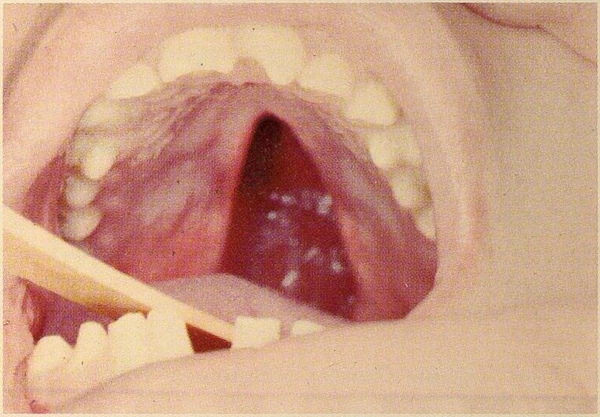
- Синдром короткой уздечки — фиброзные тяжи под языком, ограничивающие его подвижность.
- Анкилоблефарон — частичное или полное врождённое сращение верхних и нижних век.
- В редких случаях описаны сигнатии — нитевидные синехии, соединяющие верхние и нижние челюсти.
- В некоторых случаях у людей с СПП отсутствуют зубы.
Нарушения развития наружных половых органов проявляются[1][4]:
- у мальчиков: расщелина мошонки, крипторхизм;
- у девочек: гипоплазия больших половых губ.
Также могут наблюдаться[1][6]:
- контрактуры нижних конечностей, приводящие к ограничению пассивных движений в суставах;
- плоскостопие, гипоплазия пальцев или их отсутствие.
Несмотря на выраженные анатомические изменения, физическое и интеллектуальное развитие большинства пациентов соответствуют возрастным нормам. Однако описаны отдельные случаи задержки речевого развития и неспособности к обучению[1][4][6].
Летальный СПП характеризуется выраженными пороками развития: микроцефалия, аплазия роговицы, эктропион, сращения костей, гипоплазия носа, агенезия больших пальцев. СПП с эктодермальной дисплазией проявляется расщелиной губы или неба, синдактилией, а также эктодермальными признаками: ломкими ногтями, пушистыми истончёнными волосами, нарушением развития зубов и расщеплением крестцовых позвонков[3][5].
- Молекулярно-генетическое исследование — выявление мутаций в гене IRF6[1].
- Магнитно-резонансная томография — проводится при подготовке к хирургическому вмешательству[7].
СПП может быть заподозрен при ультразвуковом исследовании во втором триместре беременности. Возможными маркерами являются расщелина губы и нёба, ограничение подвижности в коленных суставах, синдактилия, аномалии положения нижних конечностей и другие пороки развития, включая деформации наружных половых органов. Наиболее характерным эхографическим признаком считается гиперэхогенный тяж по задней поверхности голени[1][4][8].
При наличии семейного анамнеза заболевание может быть подтверждено молекулярно-генетическим методом. Анализ ДНК плода, полученного при биопсии ворсин хориона или амниоцентезе, позволяет выявить мутации в гене IRF6. Пренатальное тестирование рекомендовано в семьях с ранее установленной мутацией[1][8].
Дифференциальная диагностика
- синдром Ван дер Вуд,
- синдром Кабуки,
- бронхоокулофациальный синдром,
- изолированная расщелина губы и неба,
- смешанная расщелина (расщелина губы с или без расщелины нёба и только расщелина нёба),
- синдром множественных птеригиумов (синдром Эскобара),
- синдром Барцокаса — Папаса.
Лечение
Лечение СПП направлено на коррекцию врождённых анатомических аномалий и восстановление функций. Основным методом является хирургическое вмешательство, часто проводимое поэтапно[4][7].
При наличии сгибательных контрактур, особенно в области коленных суставов, применяются физиотерапия и хирургические методы. В большинстве случаев требуется несколько операций. В течение 3—4 лет после вмешательства возможны рецидивы, требующие повторной коррекции[4][7].
Сингнатия устраняется в первые дни жизни для обеспечения дыхания и возможности питания. Возможно применение эндоскопической техники[4][7].
При расщелинах губы и нёба проводится хирургическое лечение, а также ортодонтическая, стоматологическая и логопедическая помощь. В случае ямочек на губах может потребоваться хирургическое иссечение, особенно при наличии мукозных желёз. Сращения век также требуют хирургического удаления[1][4][7].
Лечение подбирается индивидуально, в зависимости от степени выраженности клинических проявлений[4][7].
Физиотерапия и лечебная физкультура назначаются после проведения оперативного лечения СПП с целью улучшения подвижности в коленном и голеностопных суставах. Логопедические занятия необходимы для улучшения речи у детей с расщелиной неба[4].
Прогноз
Прогноз благоприятный[1].
Диспансерное наблюдение
Включает[4]:
- В первые месяцы жизни необходима еженедельная оценка количества потребляемой пищи и прибавки массы тела.
- Оценка слуха проводится в неонатальном периоде. Последующие осмотры слуха назначаются индивидуально, в зависимости от индивидуальных особенностей заболеваний уха и возможной потери слуха, и продолжаются до конца подросткового возраста.
- Осмотр состояния зубов должен быть проведён до достижения ребёнком 1 года и продолжаться регулярно на протяжении всей жизни.
- Осмотр у врача-оториноларинголога должен быть пройдём в первые полгода жизни и продолжаться периодически до окончания подросткового возраста.
- Оценка речевого развития начинается с осмотра в 6 месяцев для проверки предречевого развития. В первые два года жизни ребёнка должны обследовать не менее двух раз, затем ежегодно — до 6 лет. После 6 лет осмотры речевого развития проводятся минимум раз в год до момента инволюции аденоидов. После этого осмотры должны проводиться раз в два года до полного формирования зубов и костей черепа.