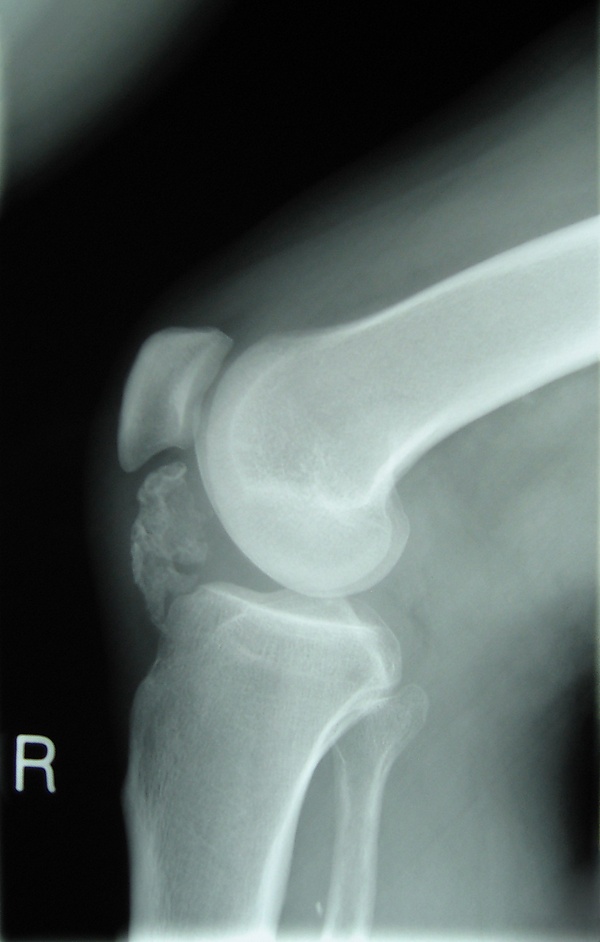
Остеохондрома
Остеохондро́ма (лат. osteochondroma, множ. osteochondromata, костнохрящевой экзостоз) — одна из частых доброкачественных хрящеобразующих опухолей костей[1].
Эпидемиология
Остеохондрома является наиболее распространённой доброкачественной опухолью кости, составляя 30 % всех доброкачественных костных опухолей и 10-15 % всех костных опухолей, как доброкачественных, так и злокачественных. Почти у 1-2 % пациентов, проходящих рентгенологическое обследование, случайно обнаруживается остеохондрома. Остеохондромы чаще всего встречаются в первые 40 лет, причём около 75 % этих поражений выявляются до 20 лет. Остеохондромы чаще встречаются у мужчин. Однако, точная частота возникновения остеохондром неизвестна, так как эти опухоли часто протекают бессимптомно и остаются недиагностированными; кроме того, частота варьируется в зависимости от типа. Солитарные остеохондромы встречаются в 6 раз чаще, чем множественная наследственная экзостозная хонродисплазия (МНЭХ) и составляют 85 % всех случаев остеохондром; оставшиеся 15 % представлены в форме МНЭХ[2][3].
МНЭХ наследуется по аутосомно-доминантному типу. Семейный анамнез отмечается в 65 % случаев. В западных странах частота МНЭХ составляет около 1,5 % в год, с частотой возникновения 1 случай на 50 000 человек. МНЭХ обычно выявляется в течение первого десятилетия жизни (более чем в 80 % случаев), с соотношением мужчин и женщин 3:1 и более высокой распространённостью среди представителей европеоидной расы. Согласно данным эпидемиологических исследований наследственных заболеваний в России, МНЭХ встречается с относительно высокой частотой и имеет выраженную этническую и генетическую специфичность. Наиболее высокая распространённость заболевания наблюдается у татар (4,70 на 100 тыс. населения), чувашей (3,36 на 100 тыс.), адыгейцев (1,54 на 100 тыс.) и башкир (0,58 на 100 тыс.). В русских популяциях частота МЭХД варьируется в зависимости от региона: в Костромской области она составляет 1,57 на 100 тыс., в Кировской области — 1,74 на 100 тыс., а в Краснодарском крае — 0,97 на 100 тыс.[3][4].
Согласно данным ВОЗ, обнаруживается в 35 % доброкачественных и 8 % всех хирургически удалённых костных опухолей. Имеются сведения, что остеохондромы встречаются у 3 % населения, однако чаще протекают бессимптомно[1].
Этиология
Солитарная остеохондрома
Солитарная остеохондрома может происходить из гамартоматозной пролиферации кости и хряща, а не представлять собой истинную неоплазию. Эта гипотеза подтверждается зарегистрированными случаями развития остеохондромы после травмы или облучения. Остеохондрома также может развиваться из фрагментов хряща ростковой зоны, которые проникают через кортикальный слой посредством эндохондрального окостенения под надкостницей. Более поздние исследования предполагают, что остеохондромы могут быть истинными неоплазиями, так как генетические мутации были обнаружены как при МНЭХ, так и при солитарной форме[3].
Множественная наследственная экзостозная болезнь
МНЭХ связана с мутациями типа потери функции в генах-супрессорах опухолей EXT1 и EXT2, которые отвечают за синтез гепарансульфатпротеогликанов (HSPG). Это приводит к дефициту HSPG и последующему развитию множественных остеохондром. Важность HSPG в развитии остеохондром заключается в их способности взаимодействовать с костными морфогенетическими белками, которые играют ключевую роль в регуляции формирования кости и хряща[3][4].
Патологическая анатомия
При макроскопическом исследовании остеохондрома выглядит как экзофитное образование костной плотности, покрытое слоем блестящего хряща. На разрезе кортикальный слой и губчатая кость продолжаются в основание образования. Толщина хрящевого слоя обычно не превышает 1,5-2 см в наибольшем измерении и зависит от возраста пациента; у детей она чаще всего не превышает 1 см[1].
При гистологическом исследовании опухоль состоит из трёх слоёв: перихондрия, хряща и кости. Наружный слой не является частью опухоли, а представляет собой продолжение надкостницы кости. Слой гиалинового хряща напоминает дезорганизованный ростковый хрящ, который подвергается энхондральному окостенению. Вторичные изменения могут включать неравномерную кальцификацию и участки миксоидной дегенерации. Граница между хрящевым и костным компонентами обычно чётко прослеживается. Костная (внутренняя) часть остеохондромы состоит из неравномерно распределённых костных балок, между которыми находится зрелая жировая ткань с включениями гемопоэтических островков. Костные трабекулы в остеохондроме формируются путём энхондрального окостенения хряща. Поэтому губчатая кость образования может содержать участки кальцинированного хряща и/или небольшие очаги некроза[1].
Клиническая картина
Остеохондрома чаще всего протекает бессимптомно и обычно диагностируется случайно на рентгенограммах, выполненных по другим причинам. Вторым по частоте проявлением является безболезненное пальпируемое уплотнение на поражённой кости. Эти образования могут вызывать косметические дефекты, особенно, в области проксимального отдела большеберцовой кости и рёбер, где они легко заметны и пальпируются[1][5].
Симптоматика возникает при механическом сдавлении соседних структур, переломе, бурсите или злокачественной трансформации. В некоторых случаях остеохондрома может оказывать давление на нерв, вызывая онемение и покалывание в конечности. Она также может сдавливать кровеносный сосуд, приводя к периодическим изменениям кровотока, исчезновению пульса и изменению цвета конечности. Другие сосудистые осложнения включают артериальный тромбоз, венозный тромбоз, а также образование аневризмы или псевдоаневризмы. Наиболее часто поражаются подколенная артерия, общий малоберцовый нерв и задний большеберцовый нерв[5].
В редких случаях остеохондромы могут располагаться под сухожилиями, вызывая боль при движениях, так как сухожилие может смещаться и травмироваться о костное образование. Иногда сдавление окружающих мягких тканей может провоцировать развитие бурсита. Спинальные остеохондромы могут вызывать кифоз или спондилолистез, если они расположены близко к межпозвонковому пространству. Компрессия спинного мозга встречается редко, так как большинство остеохондром развивается вне спинного мозга[5][6].
Новорождённые при МНЭХ чаще бессимптомны, но у 50 % пациентов опухоль видна, и диагноз ставится к 5 годам, а у 80 % — к 10 годам. Могут наблюдаться различные вальгусные деформации. Другие проявления включают различия в длине конечностей, нарушение движения в лучевом и локтевом суставах, укорочение пястных, плюсневых костей или фаланг, дисплазию вертлужной впадины и ювенильный артрит. Вывих или подвывих бедра, надколенника или таранной кости являются частыми симптомами. Асимметрия лица и дисфункция жевательных мышц, вероятно, связаны с экзостозами головы и шеи. Осложнения рёберных поражений, такие как пневмоторакс и гемоторакс из-за повреждения межрёберной артерии или разрыва диафрагмы, встречаются редко . В редких случаях растущее образование может вызывать дисфагию, кишечную непроходимость или обструкцию мочевыводящих путей[5][6].
Диагностика
Рентгенография
Остеохондромы представляют собой поверхностные поражения. Они обычно локализуются в метафизе и характеризуются непрерывностью кортикального и медуллярного слоёв, а также наличием хрящевой шапочки. Опухоли могут быть на широком или узком основании. Рентгенологические признаки, указывающие на злокачественную трансформацию, включают увеличение размера, изменение морфологии, периостит или появление нечёткости кортикальных краёв. Поражения плоских костей часто неоднозначны на рентгенограммах и требуют дополнительной визуализации для подтверждения кортикомедуллярной непрерывности[3][7]
Магнитно-резонансная томография (МРТ)
МРТ может помочь более детально визуализировать поражение. Хрящевая шапочка будет демонстрировать промежуточный или высокий сигнал на Т2-взвешенных изображениях. Толщина хрящевой шапочки обычно больше у пациентов с незавершённым скелетным ростом (от 1 до 3 см). У пациентов с завершённым скелетным ростом хрящевая шапочка обычно составляет всего несколько миллиметров. Хрящевые шапочки толщиной более 2 см, особенно у пациентов с завершённым скелетным ростом, вызывают подозрение на злокачественную трансформацию и требуют гистологической верификации[3]
Лечение
Консервативное лечение
Консервативное лечение обычно рекомендуется для небольших бессимптомных солитарных остеохондром[3].
Хирургическое лечение
Хирургическое лечение может включать маргинальную эксцизию (удаление) поражения с его основания (с удалением ножки и хрящевой шапочки). Однако, у детей рекомендуется отложить операцию до достижения скелетной зрелости, так как риск рецидива выше при незрелом скелете. Кроме того, требуется особая осторожность при работе с опухолями, расположенными близко к ростковой зоне[3].
Прогноз
Солитарная форма остеохондромы имеет благоприятный прогноз, при этом злокачественная трансформация происходит менее чем у 1 % пациентов. Большинство солитарных поражений имеют небольшие размеры и протекают бессимптомно. В случаях МНЭХ примерно у 5-10 % пациентов может развиться вторичная хондросаркома, при этом спонтанная регрессия была зарегистрирована в 30 % случаев МНЭХ. Распространённость злокачественной трансформации при МНЭХ находится на уровене 3-5 %. Пациенты с МНЭХ могут иметь тяжёлые костные деформации, которые могут повлиять на их повседневную активность. Крайне низкий риск рецидива был отмечен в случаях, когда опухоль была полностью удалена без остатков хрящевой шапочки и надхрящницы[3].
Примечания
Литература
- Энциклопедический словарь медицинских терминов. В 3-х томах / Главный редактор Б. В. Петровский. — Москва: Советская энциклопедия, 1982. — Т. 1. — 1424 с. — 100 000 экз. Архивная копия от 29 августа 2009 на Wayback Machine
- Малая медицинская энциклопедия. — под ред. В. И. Покровского. — М.: Советская энциклопедия, 1991. — Т. 1. — 577 с. — ISBN 5-85270-040-1. Архивная копия от 6 декабря 2009 на Wayback Machine.
- Травматология детского возраста. Под редакцией Г. А. Баирова. «Медицина» 1976 год.
- Ортопедия и травматология детского возраста/Под ред. М. В. Волкова, Г. М. Тер-Егиазарова/АМН СССР. — М.: Медицина, 1983, 464 с., ил.