Гемангиома
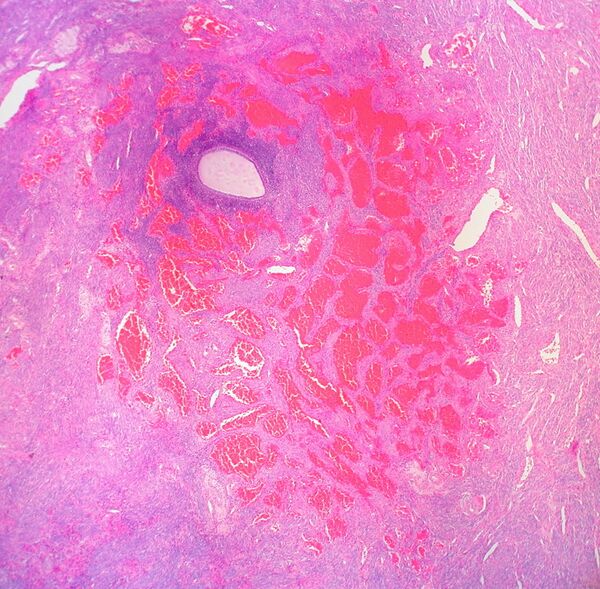
Гемангио́ма (от греч. haima — кровь + angeion — сосуд + -oma) — доброкачественная опухоль, состоящая из самостоятельно инволюционирующих эндотелиальных клеток кровеносных сосудов[2].
Общие сведения
Классификация гемангиом
По классификации Международного общества по изучению сосудистых аномалий (International Society for the Study Vascular Malformation — ISSVA) 2018 года гемангиомы относятся к сосудистым опухолям и делятся на[3][4]:
- младенческую;
- врождённую;
- веретеноклеточную;
- эпителиоидную;
- дольчатую капиллярную;
- шпоровидную;
- микровенулярную;
- анастомозирующую;
- гломерулоидную;
- сосочковую;
- приобретённую эластозную;
- литторально клеточную селезёнки;
- внутримышечную;
- синусоидальную.
Патология называемая ранее как бородавчатая гемангиома является бородавчатой венозной мальформацией.
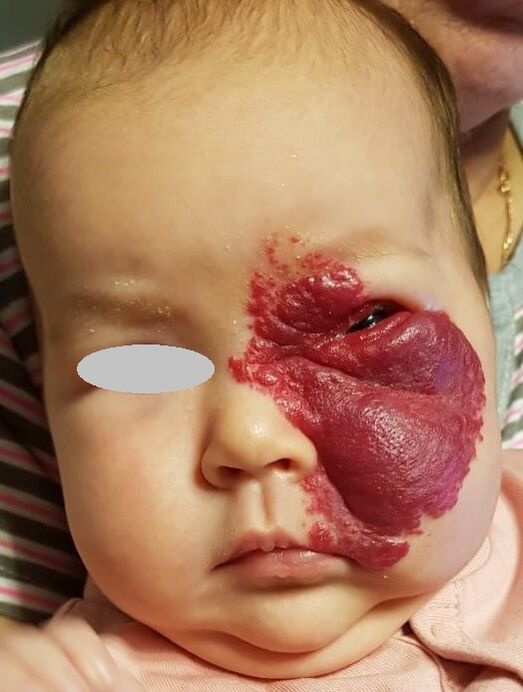
Младенческая гемангиома
Младенческая гемангиома[5] — одна из самых часто встречающихся опухолей у детей. Встречается у 2—10 % детей. Появляется, как правило, в течение первого месяца жизни ребёнка; в редких случаях ребёнок рождается с ней. У девочек встречается чаще, чем у мальчиков[6][7]. Самая частая локализация — область головы и шеи[8].
Причины появления до конца не установлены, но известно, что клетки патологических сосудов гемангиомы идентичны клеткам плаценты и позитивны к транспортёру глюкозы 1 типа (GLUT1) (позитивная реакция на GLUT1 отмечается во все периоды развития МГ, это является одним из диагностических критериев данного заболевания). Клетки плаценты во время беременности могут мигрировать в плод и после рождения расти в виде младенческой гемангиомы. К предрасполагающим факторам относятся пол ребёнка, низкий вес при рождении, вирусные болезни матери во время беременности, внутриутробная гипоксия, многоплодная беременность и другие факторы[6].
Для младенческой гемангиомы характерны определённые «циклы жизни»: после рождения ребёнка в первые недели жизни начинается активный рост. Период активного роста продолжается до 5—6 месяцев и может длиться до 9—12 месяцев. Затем наступает период плато или стабилизация роста. После начинается период инволюции (обратное развитие гемангиомы), который может занимать годы[6][9].
Осложнения: изъязвление, инфицирование, кровотечение, при расположении в области глаза или орбиты (амблиопия, косоглазие), разрушение хрящей носа, ушей, очень редко перекрытие дыхательных путей при расположении младенческой гемангиомы в просвете гортани[10][11].
По отношению к поражению вглубь кожи[3][4] младенческие гемангиомы делятся на:
- поверхностные — патологическое разрастание сосудов определяется только на поверхности кожи;
- глубокие — патологическое разрастание сосудов определяется в толще кожи и подкожно-жировой клетчатке, без кожных проявлений;
- комбинированные — сочетание поверхностных и глубоких;
По площади поражения кожи гемангиомы делятся на[3][4]: очаговые, многочаговые, сегментарные и неопределённые.
Врождённая гемангиома
Врождённая гемангиома появляется и растет внутриутробно и при рождении имеет свой максимальный размер.
Врождённая гемангиома GLUT1 — отрицательна при иммуногистохимическом исследовании. После рождения она не растёт и даже без лечения может уменьшиться полностью или частично или не менять свой размер; выделяют разновидности:
- быстро инволюционирующая гемангиома (Rapidly involuting congenital hemangioma; RICH);
- не инволюционирующая гемангиома (Noninvoluting congenital hemangioma; NICH);
- частично инволюционирующая гемангиома (Partially involuting congenital hemangioma; PICH).
- Гемангиомы в печени;
У детей могут соответствовать младенческой гемангиоме, быстро инволюционирующей (RICH), частично инволюционирующей (PICH) или быть другой сосудистой опухолью[12].
У взрослых данные гемангиомы чаще всего являются опухолевым процессом другой этиологии.
- Гемангиоматоз
Проявляется появлением множественных (более 4—5) небольших (от 1—2 мм) гемангиом на коже ребёнка. Количество гемангиом при гемангиоматозе варьирует от 5 до 1000 элементов на коже и слизистых. Иногда бывает сочетание небольших поверхностных гемангиом с комбинированными.
Диагностика
Для диагностики младенческих гемангиом достаточно пройти консультацию у специалиста, занимающегося лечением данной патологии и сделать УЗИ. Выполнение КТ, МРТ, ангиографии выполняется в редких случаях, когда затруднительно установить точный диагноз или при подозрении, например, на наличие образований в просвете гортани.
- Дифференциальная диагностика
Первичную дифференциальную диагностику проводят между видами гемангиом — младенческая или врождённая, далее необходимо дифференцировать тип гемангиомы — поверхностная, глубокая, комбинированная, RICH, NICH или PICH. Также необходимо проводить дифференциальную диагностику с пиогенной гранулемой, пучковой ангиомой, капошиформной гемэндотелиомой, внутрисосудистой В-крупноклеточной лимфомой, ангиосаркомой, в некоторых случаях с сосудистыми мальформациями или другими опухолями (например, ювенильная ксантогранулёма)[13][14].
- Синдромы, сочетающиеся с младенческой гемангиомой
Младенческие гемангиомы могут входить в состав некоторых синдромов, например, PHACE или LUMBAR[15][16].
Лечение
- Медикаментозное бета-адреноблокаторами (пропранолол, атенолол) — данный метод лечения является ведущим в лечении младенческих гемангиом. Механизм действия данных препаратов до конца не изучен, но уже известно, что эти лекарства вызывают вазоконстрикцию питающих сосудов за счет сжатия перицитов, так же возможно угнетение васкулогенеза, за счёт влияния на HemSC (hemangioma derived stem cells — стволовые клетки производные гемангиомы), которые также являются мишенью для стероидных гормонов и рапамицина[17][18].
- Несмотря на то, что пропранолол и атенолол относятся к одной группе лекарств, между ними существуют различия в режиме приёма препарата, дозировке, а также в длительности приёма. Пропранолол является неселективным бета-адреноблокатором, поэтому он также воздействует на гладкую мускулатуру бронхов, что может приводить к развитию бронхоспазма, также данный препарат является жирорастворимым, поэтому он проникает через гематоэнцефалический барьер[19]. Препарат атенолол лишён данных недостатков, однако пока недостаточно исследований с высоким уровнем доказательности об эффективности данного препарата[10][20].
- Терапия бета-адреноблокаторами является эффективным и безопасным методом лечения младенческих гемангиом. Все побочные действия, которые развивались на фоне лечения, после отмены препарата исчезали. Летальных исходов не отмечено[21][22].
- Медикаментозное лечение стероидными гормонами (преднизолон) позволяет остановить рост гемангиомы, но не способствует началу инволюции. Учитывая, что на фоне приёма стероидных гормонов высокий риск развития серьёзных побочных действий, показания к данному методу очень сужены[23][24].
- Лазерное лечение позволяет селективно перекрывать кровоток в патологических сосудах гемангиомы без повреждения кожного покрова. Для лечения гемангиом используются лазеры с длиной волны 532, 585 или 1064 нм. Данный метод младенческих гемангиом является безопасным и эффективным, часто его используют в комбинации с медикаментозной терапией[25][26][27].
- Хирургическое — удаление гемангиомы путем её иссечения. В настоящее время показания к хирургическому лечению значительно сужены, что связано с риском рецидива заболевания при проведении операции в ранние сроки заболевания, необходимостью проведения наркоза и наличием послеоперационного рубца. Показаниями могут служить жизнеугрожающие состояния, например, кровотечение[11][28].
- Криодеструкция — использование низкой температуры для воздействия на патологический очаг в области кожи. Для этой цели используется жидкий азот. Данный метод предназначен для небольших поверхностных гемангиом. Использование криодеструкции для лечения комбинированных, глубоких, сегментарных гемангиом сопряжено с риском рубцевания в области воздействия.
- Выжидательная тактика — для младенческой гемангиомы характерен определённый цикл развития, поэтому использование данной тактики может быть оправдано при небольших поверхностных младенческих гемангиомах, расположенных на туловище, конечностях, при отсутствии осложнений. К данному методу лечения следует относится с осторожностью в период пролиферации (примерно до 4—6 месяцев жизни ребёнка) в связи с риском быстрого роста опухоли.
- Близкофокусная рентгенотерапия (БФРТ) не оправдана из-за больших лучевых нагрузок, которые сопровождаются дистрофией кожи, рубцеванием и риском развития онкологических заболеваний в месте облучения, кроме того рентгеновские лучи не проникают в толщу кожи, что значительно снижает эффективность данного метода лечения. Данный метод не рекомендуется для лечения младенческих гемангиом.
- Склерозирование — используется редко, в основном для небольших отграниченных гемангиом. Обычно используются гормональные препараты. Часто требуется повторные операции.