Лимфомы кожи
Лимфо́мы ко́жи (ЛК; син. ко́жные лимфо́мы; англ. cutaneous lymphoma) — злокачественные лимфопролиферативные заболевания неизвестной этиологии, обусловленные клональной пролиферацией T- или В-лимфоцитов и ограниченные кожей на момент постановки диагноза[1][2]. ЛК занимают второе место по распространённости среди внеузловых неходжкинских лимфом и представляют собой особый клинический и гистопатологический тип опухолей. Они часто существенно отличаются от нодальных лимфом не только с точки зрения заболевания и прогноза, но также по наличию уникальных хромосомных аномалий и экспрессии различных онкогенов[3][4].
Общие сведения
Классификация
Т-клеточные ЛК:
- грибовидный микоз:
- фолликулотропный;
- педжетоидный ретикулёз;
- синдром гранулёматозной вялой кожи;
- синдром Сезари;
- Т-клеточная лейкемия/лимфома взрослых;
- первичные кожные CD30+ лимфопролиферативные заболевания:
- первичная анапластическая крупноклеточная ЛК;
- лимфоматоидный папулёз;
- крупноклеточная трансформация грибовидного микоза;
- подкожная панникулитоподобная Т-клеточная лимфома;
- экстранодальная NK/Т-клеточная лимфома, назальный тип;
- первичная периферическая Т-клеточная ЛК, редкие подтипы:
- первичная гамма/дельта Т-клеточная ЛК;
- первичная агрессивная эпидермотропная CD8+ цитотоксическая Т-клеточная ЛК;
- первичное кожное CD4+ мелко-/среднеклеточное Т-клеточное лимфопролиферативное заболевание;
- первичная акральная CD8+ Т-клеточная ЛК;
- первичная периферическая Т-клеточная ЛК, не указанная отдельно[5][6].
В-клеточные ЛК:
- первичная В-клеточная ЛК маргинальной зоны;
- первичная ЛК из клеток фолликулярного центра;
- первичная диффузная крупноклеточная В-клеточная ЛК, тип нижних конечностей;
- первичная диффузная крупноклеточная В-клеточная ЛК, другая;
- внутрисосудистая крупноклеточная В-клеточная лимфома[5][6].
Гемодермии из клеток-предшественников:
- CD4+/CD56+ гемодермия (бластная NK-клеточная лимфома)[5].
По основному очагу:
- первичные — без основного очага в лимфатических узлах;
- вторичные — при распространении на кожу из лимфатических узлов[7].
Эпидемиология
Распространённость и течение ЛК существенно варьируют среди различных этнических групп и в разных странах. Например, по сравнению с западными регионами, заболеваемость лимфоидными опухолями в Азии ниже, а подтипы опухолей определены чётче. С 1989 по 2008 год среди 5318 пациентов в Южной Корее В-клеточные лимфомы диагностированы у 66,9 %, Т/NK-клеточные — у 12,5 %. Наиболее распространёнными подтипами оказались диффузная крупноклеточная В-лимфома, экстранодальная лимфома пограничной зоны лимфоидной ткани, связанная со слизистыми оболочками (12,4 %), B-клеточный острый лимфобластный лейкоз/лимфобластная лимфома (11,3 %), периферическая Т-клеточная неопределённая лимфома (4,0 %), Т-клеточный острый лимфобластный лейкоз/лимфобластная лимфома (3,9 %) и экстранодальная NK/T-клеточная лимфома (3,9 %)[8].
Этиология
Причины плохо изучены. К факторам риска Т-клеточных лимфом относят ультрафиолетовое излучение, Т-лимфотропный вирус человека 1-го типа, приём гидрохлоротиазида более одного года. Предполагают связь с хроническими инфекциями Borrelia burgdorferi, Helicobacter pylori и вирусом Эпштейна — Барр[6].
Патогенез
Главные патогенетические механизмы:
- неконтролируемая пролиферация клональных лимфоцитов — начинается с иммунологической активации и пролиферации эпидермиса, проявляющейся акантозом, и завершается привлечением лимфоцитов в эпидермис и экзоцитозом;
- накопление дефектов в генах, регулирующих рост, дифференцировку, активацию и апоптоз лимфоцитов — установлены транслокации, ассоциированные с некоторыми лимфопролиферативными опухолям кожи;
- иммунный конфликт между пролиферирующими лимфоцитами и иммунокомпетентными клетками — разрастаются клетки лимфоидного ряда, различающиеся по иммунофенотипическим и генотипическим характеристикам; в коже накапливаются клетки с аберрантным фенотипом;
- дисбаланс в системе цитокинов — повышенная экспрессия цитокинов привлекает иммунокомпетентные клетки реактивного характера, поддерживает воспаление в коже и повреждает ткани; активно синтезируются стимуляторы роста опухолей (интерлейкины 2, 4, 5, 7 и 15); клетки теряют чувствительность к ингибиторам роста опухолей (фактор некроза опухоли, интерлейкин 1, 10 и 12, интерферон гамма); в опухоли активно растут кровеносные сосуды и соединительная ткань;
- декомпенсация системы противоопухолевого надзора (цитотоксические T-лимфоциты, естественные киллеры, макрофаги, дендритические клетки) приводит к летальному исходу[9].
Диагностика
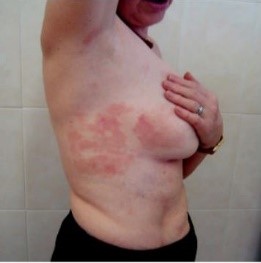
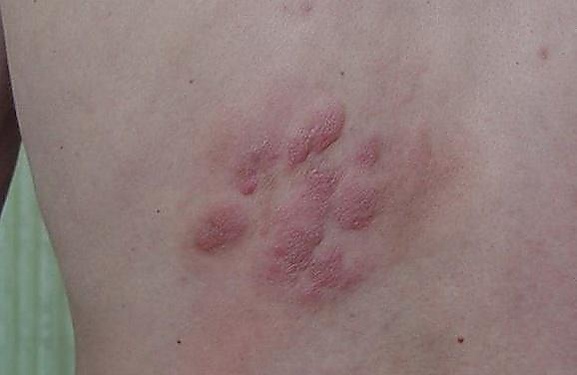
Клиническая картина существенно варьирует в зависимости от гистологического типа опухоли. Однако можно выделить общие признаки. Первичное поражение кожи проявляется:
- множественными саморазрешающимися папулами до 2 см в диаметре[5];
- уплотнением и ощущением напряжения;
- покраснением — от лёгкой эритемы до багрового цвета;
- шелушением — от мелких до крупных чешуек
- зудом и жжением — зуд иногда нарушает сон и снижает качество жизни;
- болезненностью при пальпации;
- гипер- или гипопигментацией;
- образованием бляшек, узелков или язв[10][4].
Лихорадка, утомляемость, снижение массы тела, лимфаденопатия указывают на распространённую стадию или вовлечение внутренних органов[10].
Уточнить тип ЛК и предсказать ответ на лечение помогают:
- клинический анализ крови;
- генетическое тестирование;
- обнаружение клона злокачественных клеток в крови методом полимеразной цепной реакции;
- гистологическое исследование биоптатов кожи и костного мозга (для исключения внекожного происхождения)[11][7].
Инструментальные исследования включают:
- рентгенографию грудной клетки;
- ультразвуковое исследование брюшной полости и периферических лимфатических узлов;
- компьютерную томографию брюшной полости и периферических лимфатических узлов (больным с запущенными случаями и пальпируемой лимфаденопатией)[11][7].
Лечение
На начальных стадиях показана местная терапия, на поздних — системная терапия или сочетание местной и системной терапии. Для местного лечения используют глюкокортикоиды, ретиноиды, азотистый иприт, бихлорэтилнитрозомочевину, ПУВА-терапию, электронно-лучевую терапию. Для системного лечения используют экстракорпоральный фотоферез, лейкоферез с обработкой лейкоцитов ультрафиолетом A, пероральные ретиноиды, ингибиторы гистондеацетилазы, CCR4[11][7].
Прогноз
В 4-25 % случаев лимфоидный папулёз развивается до лимфомы или одновременно с лимфомой. Среди больных анапластической крупноклеточной лимфомой 5-летняя выживаемость составляет 76-96 %[5].
Профилактика
Не разработана.
Примечания
Литература
- Лезвинская Е. М., Овсянникова Г. В., Никитин Е. А., Василенко И. А. Современная диагностика различных нозологических форм злокачественных лимфом кожи // Альманах клинической медицины. — 2009. — № 21.
- Потекаев Н. Н., Хамаганова И. В., Алмазова А. А., и др. Проблемы эпидемиологии, диагностики и организации медицинской помощи пациентам с лимфомами кожи // Клиническая дерматология и венерология. — 2013. — Т. 11, № 4. — С. 4—7.
Ссылки
- Национальное гематологическое общество, Российское профессиональное общество онкогематологов. Клинические рекомендации "Первичные кожные лимфомы у взрослых" (утв. Минздравом России). Легалакт - законы, кодексы и нормативно-правовые акты Российской Федерации. ЮИС Легалакт (2017). Дата обращения: 20 сентября 2025.
- Eid M. P. Cutaneous B-Cell Lymphoma. Medscape. WebMD (4 июня 2025). Дата обращения: 20 сентября 2025.
- Schwartz R. A. Cutaneous T-Cell Lymphoma. Medscape. WebMD (14 ноября 2024). Дата обращения: 19 сентября 2025.