Ювенильная ксантогранулема
Ювени́льная ксантогрануле́ма (ЮК; невоксантоэндотелио́ма, мно́жественная эрупти́вная ювени́льная ксантогрануле́ма) представляет собой доброкачественную опухоль фиброгистиоцитарного происхождения, состоящую из скоплений дифференцированных гистиоцитов. Патогенез заболевания связан первичной пролиферацией ретикулогистиоцитарных клеток с последующим развитием вторичных нарушений липидного обмена[1].
Общие сведения
История
Историческое описание ЮК начинается с 1871 года, когда Вирхов впервые описал кожные проявления этого заболевания у ребёнка. В 1905 году английский дерматолог Адамсон представил первое описание «множественных врождённых ксантом» у новорождённого. В 1937 году Лэмб и Лейн впервые сообщили о случаях развития ЮК во внутренних органах, а в 1963 году Гартманн и Трич описали первый случай этого заболевания у взрослого человека[1].
Классификация
Клинические формы ЮК разделяют на 3 группы[1]:
- с поражением кожного покрова;
- с поражением кожи и внутренних органов;
- с преимущественным поражением мягких тканей.
Этиология
ЮК развивается в ответ на неизвестные стимулы (инфекционные или физические), провоцирующие гранулёматозную гистиоцитарную реакцию. Истинная этиология заболевания остаётся неизвестной[2].
Имеются данные об ассоциации ЮК с ювенильным хроническим миеломоноцитарным лейкозом, который также встречается у пациентов с нейрофиброматозом. При сочетании ЮК и нейрофиброматоза риск развития ювенильного хронического миеломоноцитарного лейкоза увеличивается в 20—32 раза по сравнению с пациентами. К другим заболеваниям, ассоциированным с ювенильной ксантогранулемой, относятся: пигментная крапивница, инсулинозависимый сахарный диабет, аквагенический зуд и цитомегаловирусная инфекция[2].
Патогенез
Патогенез ЮК остаётся не до конца изученным. Традиционно это заболевание рассматривалось как неопухолевый процесс, возникающий в результате аномальной реакции на неспецифическое повреждение, например, травму или вирусную инфекцию. Современные исследования указывают на возможную роль патологической активации внеклеточного сигнального пути ERK. Предполагается, что активация пути ERK на зародышевой стадии развития или в стволовых клетках костного мозга может приводить к агрессивному мультиорганному поражению, в то время как активация на более поздней стадии клеточной дифференцировки может вызывать заболевание с поражением одного или нескольких органов и унифокальными очагами[3].
ЮК наиболее часто возникают на коже и демонстрируют характерную морфологическую картину. Очаги представляют собой чётко отграниченные плотные скопления многочисленных гистиоцитов в поверхностных слоях дермы с уплощением эпидермальных отростков, а также содержат лимфоциты, плазматические клетки и эозинофилы. Мононуклеарные клетки могут иметь веретеновидную или вытянутую форму. На зрелой стадии могут обнаруживаться пенистые клетки и клетки Тутона, которые наблюдаются в 85 % случаев ЮК. На поздней стадии развития очага отмечается увеличение количества фибробластов и замещение инфильтрата фиброзной тканью. При глазной форме опухолевые клетки обладают обильной цитоплазмой и демонстрируют уменьшенное количество клеток Тутона по сравнению с кожной формой[2].
Эпидемиология
Истинная распространённость ЮК неизвестна. Предполагаемая распространённость составляет около одного случая на миллион детей, однако реальные показатели, вероятно, значительно выше, поскольку мелкие изолированные поражения часто остаются недиагностированными. Согласно данным Кильского регистра педиатрических опухолей, собиравшего информацию в течение 35 лет, ЮК составила 1,5 % от всех педиатрических опухолей[3].
ЮК преимущественно является заболеванием детского возраста, при этом на случаи с дебютом во взрослом возрасте приходится лишь 10 % всех диагностированных случаев. У 64 % пациентов поражения появляются к возрасту 7 месяцев, а у 85 % — в течение первого года жизни. До трети случаев могут иметь врождённый характер. Более ранний возраст манифестации ассоциирован с развитием диффузных форм заболевания. ЮК несколько чаще встречается у лиц мужского пола (соотношение мужчин и женщин составляет от 1,1:1 до 7:1), однако при начале заболевания во взрослом возрасте различий в распространённости между полами не наблюдается[3].
Диагностика
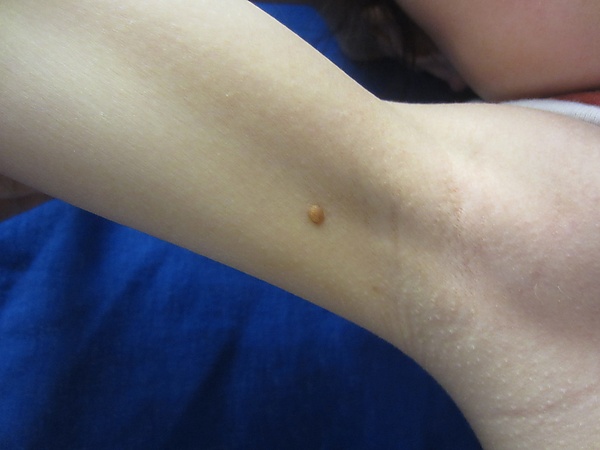
Кожные поражения являются наиболее частым проявлением ЮК. Клинически заболевание характеризуется широким спектром элементов по форме, цвету и количеству, при этом большинство поражений носят солитарный характер. Множественные элементы более характерны для детей. Типичное поражение представляет собой чётко очерченную папулу или узел с гладкой поверхностью. На начальных стадиях элемент имеет розово-красноватый цвет, который постепенно сменяется характерной жёлтой, оранжевой или коричневатой окраской. Поражения имеют плотную консистенцию, некоторые из них демонстрируют поверхностные телеангиэктазии. За исключением определённых локализаций или очень крупных элементов, ЮК обычно протекает бессимптомно. Наиболее частой локализацией является голова и шея, далее следуют туловище и конечности. Врождённая ЮК демонстрирует ещё более разнообразный клинический спектр по сравнению с классическим вариантом. Врождённые поражения в типичных случаях представляют собой крупные солитарные опухоли с атипичной морфологией, также описаны глубокие подкожные поражения, инфильтративные бляшки и экзофитные опухоли[3].
Глазная форма ЮК практически всегда является односторонней и преимущественно поражает радужную оболочку, хотя также могут вовлекаться орбита, зрительный нерв, сосудистая оболочка и конъюнктива. Наиболее частым начальным симптомом служит одностороннее покраснение глаза, за которым следует обнаружение опухоли в радужке или конъюнктиве. Глазные очаги способны вызывать гифему, глаукому или потерю зрения[3].
Системная ЮК обычно проявляется множественными кожными и подкожными узлами с вовлечением двух или более внутренних органов. Наиболее часто поражаются печень, селезёнка, лёгкие и центральная нервная система, однако также описаны единичные случаи вовлечения сердца, костного мозга, желудочно-кишечного тракта, поджелудочной железы, костей, забрюшинного пространства, надпочечников, яичек и почек. Клинические проявления варьируют в зависимости от поражённого органа[3].
Дерматоскопия: характерным признаком является картина «заходящего солнца», которая характеризуется центральной жёлто-оранжевой зоной, часто содержащей скопления бледно-жёлтых отложений, напоминающих облака, и окружённой эритематозным ореолом. Данный паттерн может наблюдаться на всех стадиях развития поражений. Дополнительными признаками служат периферические линейные телеангиэктазии, а также другие неспецифические изменения, например, слабо выраженная пигментная сеть, беловатые линии и тонкие древовидные сосуды[3].
Биопсия кожных образований с гистологическим исследованием: гистологические признаки ЮК включают плотный, чётко отграниченный, неинкапсулированный пластообразный гистиоцитарный инфильтрат в дерме и верхних отделах подкожно-жировой клетчатки с сохранением эпидермиса и кожных придатков. В инфильтратах ЮК описаны пять основных типов клеток, присутствующих в различных пропорциях: вакуолизированные, ксантоматозные, веретеновидные, фестончатые и онкоцитарные. Варианты гигантских клеток включают неспецифические, гигантские клетки инородных тел, клетки Тутона и клетки с матово-стекловидной цитоплазмой. Гистологическая картина варьирует в зависимости от стадии развития поражения: на ранних стадиях наблюдается монотонный инфильтрат из макрофагов, которые могут занимать большую часть дермы, а на поздних стадиях обнаруживаются многочисленные вакуолизированные пенистые макрофаги и многоядерные гигантские клетки типа Тутона, особенно в поверхностных отделах дермы[3].
Иммуногистохимическое исследование: характерна позитивная реакция на макрофагальные маркеры (CD68, CD163, KiM1P, фактор XIIIa, виментин и CD4) и негативная к S-100, CD1a и CD207[3]
Цитологическое исследование биоптата кожных образований: характерны мелковакуолизированные, содержащие липиды мононуклеарные клетки с бобовидными или овальными ядрами на фоне смешанного воспалительного инфильтрата, содержащего различную пропорцию лимфоцитов, нейтрофилов и эозинофилов вместе с клетками Тутона[3].
Ультразвуковое исследование кожных образований: картина включает чётко очерченный гипоэхогенный узел на границе дермо-эпидермального соединения или в дерме без усиления сигнала или латеральных акустических теней. В некоторых случаях цветное допплеровское исследование выявляет васкуляризацию с тонкими артериями медленного кровотока внутри образования[3].
В лабораторных показателях при ЮК отклонений обычно не обнаруживается, за исключением редких случаев, при которых заболеванию сопутствует хронический миелоидный лейкоз[4].
Дифференциальная диагностика
Дифференциальная диагностика ЮК проводится со следующими заболеваниями[2][3][4]:
- гистиоцитоз из клеток Лангерганса;
- ретикулогистиоцитома;
- эмбриональная рабдомиосаркома;
- ксантомы;
- мастоцитома;
- дерматофиброма;
- невус Шпица;
- доброкачественный цефалический гистиоцитоз;
- некробиотическая ксантогранулёма;
- мультицентрическая ретикулогистиоцитома;
- контагиозный моллюск;
- гемангиома;
- нейрофиброма;
- гистиоцитома;
- врождённый ретикулогистиоцитоз;
- саркоидоз.
Осложнения
Лечение
Тактика ведения ЮК определяется клинической формой и выраженностью симптомов. Для большинства бессимптомных кожных поражений рекомендована выжидательная стратегия, учитывая высокую вероятность спонтанного регресса в течение нескольких лет. При функционально значимых или вызывающих психологический дискомфорт солитарных очагах применяется хирургическое лечение[3].
Офтальмологическая форма требует более активного вмешательства: топические кортикостероиды служат терапией первой линии, при осложнениях (глаукома, гифема) рассматриваются системные кортикостероиды или хирургические методы[3].
Системные варианты заболевания с поражением внутренних органов лечатся индивидуально, исходя из степени органной дисфункции. При прогрессирующем течении может использоваться химиотерапия (винбластин с преднизолоном, цитарабин) или лучевая терапия[3].
Прогноз
ЮК в большинстве случаев имеет доброкачественное течение и благоприятный прогноз, характеризующийся самопроизвольной инволюцией элементов в течение 3-6 лет. При генерализованном поражении внутренних органов прогноз может варьироваться в зависимости от клинической картины: от бессимптомного течения до летального исхода[4].
Диспансерное наблюдение
Пациентами с ЮК рекомендовано наблюдение у офтальмолога с периодичностью контрольных обследований 1 раз в 6 месяцев[4].
Профилактика
Не разработана.
Примечания
Литература
- Бялик Т. Е., Якимович О. Ю., Махонова Л. А., Буров Д. А., Ковригина А. М., Матвеева И. И. Диссеминированная ювенильная ксантогранулёма у взрослых. Клиническое наблюдение // Клиническая онкогематология. Фундаментальные исследования и клиническая практика. — 2011. — № 4.
- Севергина У.С. Ювенильная ксантогранулёма у ребёнка с синдромом Нунан // Российский педиатрический журнал : Журнал. — 2024. — № S2.
- Пильгуй Элеонора Игоревна, Ровенская Ю. В., Геворкян А. К., Асламазян Л. К., Ермилова Г. В., Меньщикова Г. В. Случаи распространённой и гигантской ювенильной ксантогранулёмы у детей // Педиатрическая фармакология. — 2014. — № 6.