Олигодендроглиома
Олигодендроглио́ма — редкая диффузно инфильтрирующая опухоль, возникающая в белом веществе полушарий головного мозга из олигодендроглиальных клеток. Опухоль встречается в любом возрасте, но преимущественно диагностируется у взрослых мужчин, локализуясь вдоль стенок желудочков, проникая в их полость и прорастая в кору больших полушарий. Наиболее характерным для олигодендроглиомы является экспансивно-инфильтративный рост, при котором отмечается длительное, порой более пяти лет, бессимптомное течение. Основными проявлениями олигодендроглиомы являются головные боли, тошнота, рвота, среди неспецифических — генерализованные и парциальные припадки. Олигодендроглиома является относительно доброкачественной, характеризуется медленно прогрессирующим течением, что объясняется менее агрессивным биологическим поведением опухоли и хорошим ответом на химиотерапию[1][2].
Общие сведения
История
Впервые олигодендроглиома была описана в 1926 и 1929 годах как особый тип опухолей с относительно благоприятным прогнозом. В 1994 году была выявлена характерная для неё сочетанная потеря короткого плеча хромосомы 1 и длинного плеча хромосомы 19[3].
Классификация
По степени злокачественности выделяются следующие типы олигодендроглиомы[2]:
- олигодендроглиома — II степень злокачественности (диффузная глиома низкой степени злокачественности);
- анапластическая олигодендроглиома — III степень злокачественности (анапластическая глиома);
- смешанная олигоастроцитома — III степень злокачественности. Данный тип опухоли характеризуется нестабильностью и впоследствии часто трансформируется в глиобластому (IV степень злокачественности).
Этиология
Этиология олигодендроглиом является многофакторной и включает генетические, средовые, эпигенетические и клеточные факторы. Ключевым генетическим маркером служит коделеция хромосомных плеч 1p и 19q. Мутации в генах IDH1 и IDH2 также характерны для этих опухолей и способствуют формированию фенотипа гиперметилирования СрG-островков, что изменяет метилирование ДНК и стимулирует рост опухоли. Реже встречаются мутации в генах TP53 и ATRX. Определённые факторы внешней среды, такие как ионизирующее излучение или химические вещества на производстве, могут играть роль в развитии заболевания. Эпигенетические изменения включают нарушение метилирования ДНК и ацетилирования гистонов, а также дисрегуляцию сигнальных путей рецепторов PDGFR и EGFR. Микроокружение опухоли, на которое влияют гипоксия, воспаление и клеточные взаимодействия, также вносит вклад в развитие заболевания. Сочетание этих факторов приводит к злокачественной трансформации нормальных олигодендроцитов или их клеток-предшественников[4].
Патогенез
Патогенез олигодендроглиомы определяется последовательным накоплением характерных генетических и эпигенетических нарушений, ведущих к злокачественной трансформации клеток-предшественниц олигодендроцитарного ряда. Инициирующим событием выступает мутация в генах IDH1 или IDH2, возникающая на ранних этапах онкогенеза. Мутантные ферменты, кодируемые этими генами, приобретают неоморфную активность, катализируя превращение α-кетоглутарата в онкометаболит D-2-гидроксиглутарат. Последний выступает конкурентным ингибитором α-кетоглутарат-зависимых диоксигеназ, что приводит к ингибированию гистоновых деметилаз и ферментов семейства TET, участвующих в деметилировании ДНК. Результатом становится глобальное гиперметилирование гистонов и ДНК с формированием фенотипа гиперметилирования СрG-островков, характерного для глиом. Данная эпигенетическая репрограммировка вызывает нарушение дифференцировки глиальных клеток, изменение транскрипционных профилей и метаболическую дисрегуляцию[5].
Вторым ключевым событием является сочетанная делеция хромосомных плеч 1p и 19q, возникающая вследствие сбалансированной транслокации . На фоне IDH-мутантного статуса и глобального гиперметилирования формируется гиперметилирование промотора гена MGMT, приводящее к сайленсингу этого гена репарации ДНК и изменению чувствительности опухолевых клеток к повреждениям генетического материала[5].
Дополнительные молекулярные нарушения включают мутации гена-репрессора CIC, мутации промотора TERT, обеспечивающие реактивацию теломеразы, а также мутации в генах PIK3CA, ведущие к конститутивной активации сигнального пути PI3K/AKT/mTOR. Описаны рецидивирующие мутации в генах-супрессорах PTPRD и CNTNAP2, онкогенная роль активации TRIM67, усиливающей клеточную подвижность, и реактивация гена HOXD12, коррелирующая с агрессивным течением. Совокупность данных генетических и эпигенетических изменений реализуется в контексте микроокружения опухоли, которое по мере прогрессирования приобретает иммуносупрессивный характер, способствуя ускользанию опухолевых клеток от иммунного надзора. Сочетание описанных механизмов определяет биологические свойства олигодендроглиомы[5].
Макроскопически олигодендроглиомы представляют собой желатинозные образования серого цвета с участками кистозной дегенерации, кальцификатами и иногда мелкими очаговыми кровоизлияниями. Олигодендроглиомы преимущественно располагаются в белом веществе полушарий головного мозга, причём большинство опухолей носят супратенториальный характер с наиболее частым поражением лобных долей. Новообразования обладают диффузным инфильтративным ростом с вовлечением прилежащего белого вещества и реже встречаются в субэпендимной или интравентрикулярной локализации[4].
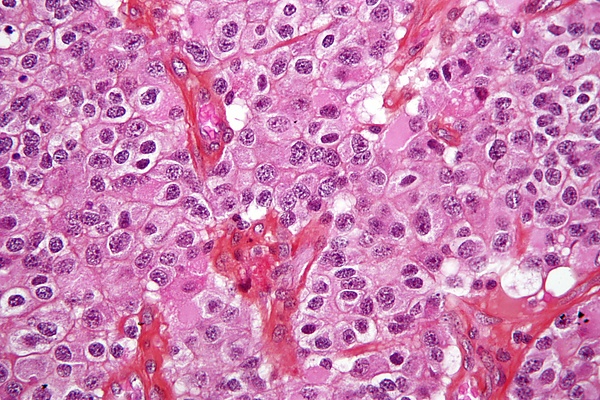
Микроскопически олигодендроглиомы характеризуются пластами мономорфных клеток малого и среднего размера со сферическими ядрами, окружёнными светлым перинуклеарным ободком. Характерным признаком этих опухолей является сеть тонкостенных капилляров, описываемая как сосудистый рисунок типа «куриной лапки». Часто выявляются рассеянные кальцификаты и псаммомные тельца. На поверхности опухоли иногда наблюдаются миелиноподобные структуры, хотя они не соответствуют критериям истинных миелиновых оболочек. Анапластические олигодендроглиомы высокой степени злокачественности демонстрируют повышенную клеточность, выраженную ядерную атипию и высокую митотическую активность. Данные опухоли также могут проявлять микрососудистую пролиферацию, увеличение плотности сосудов и наличие некрозов, что отражает ускоренный рост и пролиферацию опухолевых клеток[4].
Эпидемиология
Олигодендроглиомы относятся к редким новообразованиям с распространённостью 0,2 случая на 100 000 населения и занимают 3 место среди первичных опухолей головного мозга, уступая глиобластоме и диффузной астроцитоме. На долю олигодендроглиом приходится примерно 5 % всех первичных опухолей центральной нервной системы. Отмечается большая распространённость опухоли среди лиц мужского пола, хотя данные о соотношении мужчин и женщин варьируют от 1,1:2 до 0,92:1 по результатам различных исследований. Для заболевания характерно небольшое бимодальное распределение, однако в целом оно поражает преимущественно взрослое население с пиком заболеваемости в 40-50 лет, а второй, меньший пик приходится на детский возраст от 6 до 12 лет[4][6].
Диагностика
Клиническая манифестация олигодендроглиом характеризуется широким спектром неврологических симптомов, обусловленных локализацией, размерами новообразования и скоростью его роста. Наиболее частым клиническим проявлением служат эпилептические припадки, частота которых варьирует от 35 до 91 % случаев, что позволяет рассматривать их как характерный признак данной опухоли. Припадки могут носить как фокальный, так и генерализованный характер и нередко демонстрируют резистентность к стандартной противоэпилептической фармакотерапии, особенно при рецидивирующем или прогрессирующем течении заболевания[4][6].
Цефалгический синдром, представленный персистирующими или прогрессирующими головными болями, может свидетельствовать о развитии внутричерепной гипертензии либо локальном масс-эффекте опухоли. При локализации опухоли в лобных долях нередко наблюдаются когнитивные и поведенческие расстройства, например, нарушение критики и суждений, мнестические нарушения и расторможенность. В зависимости от топики поражения возможно развитие очагового неврологического дефицита: гемипарезов, сенсорных нарушений, афазии или дефектов полей зрения[4][6].
Клинический и биохимический анализы крови проводятся с целью оценки общего состояния пациентов и выявления сопутствующих заболеваний[5][6].
Молекулярно-генетический анализ биоптата опухоли методом секвенирования позволяет выявить мутации в генах IDH1 и IDH2[6].
Кариотипирование позволяет определить транслокацию 1p/19q в биоптате опухоли[6].
Компьютерная томография: в типичных случаях определяется округлое или овальное, хорошо отграниченное и довольно крупное периферическое образование. Плотность опухолевого матрикса варьирует от гиподенсной до изоденсной, в отдельных случаях может быть гиперденсной вследствие кровоизлияния в опухоль или наличия кальцинатов[6][7].
Магнитно-резонансная томография: опухоль характеризуется гипоинтенсивным сигналом на Т1-взвешенных изображениях и гетерогенно гиперинтенсивным на Т2-взвешенных изображениях и в режиме FLAIR. Перифокальный отёк выражен минимально. Часто определяются кистозные включения и участки кровоизлияний. Контрастное усиление при низкозлокачественных формах может отсутствовать. При МР-спектроскопии отмечаются снижение ацетилхолина и повышение холина. Перфузия выявляет повышенные значения относительного объёма церебральной крови. Диффузия часто ограничена, с более низкими значениями измеряемого коэффициента диффузии по сравнению с астроцитомами[6][7].
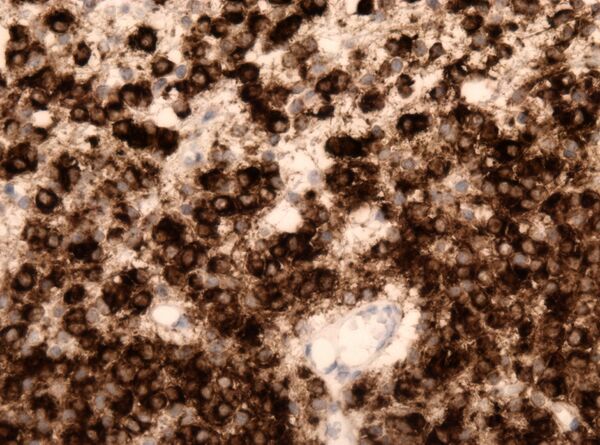
Иммуногистохимическое исследование биоптата опухоли: фактор транскрипции Olig2, ассоциированный с клетками-предшественницами олигодендроцитов и участвующий в нейрональной и олигодендроцитарной дифференцировке, стабильно экспрессируется в олигодендроглиомах. Глиальный фибриллярный кислый белок также экспрессируется, но в меньшей степени, чем в астроцитомах. Основной белок миелина в олигодендроглиомах отсутствует. Маркер пролиферативной активности Ki-67 демонстрирует низкие значения в низкозлокачественных опухолях и повышается в анапластических формах[4][6].
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями[4]:
- диффузная астроцитома;
- глиобластома;
- дисэмбриопластическая нейроэпителиальная опухоль;
- ганглиоглиома;
- мультинодулярная и вакуолизирующая нейрональная опухоль.
Осложнения
К возможным осложнениям при олигодендроглиомах относятся тромбоэмболические события[4].
Лечение
Лечение олигодендроглиом является многофакторным и включает хирургические методы, химиотерапию и лучевую терапию. Хирургическое лечение рассматривается индивидуально с учётом локализации опухоли, сопутствующей патологии и операционных рисков. Удаление опухоли или её резекция является основным методом выбора, позволяющим увеличить общую выживаемость и в ряде случаев достичь излечения. При невозможности полной резекции выполняется циторедуктивная операция для улучшения неврологической симптоматики, контроля судорожных припадков и снижения риска дальнейшего прогрессирования опухолевого процесса. Техника операции зависит от расположения опухоли в функционально значимых зонах коры, где требуется сохранение витальных неврологических структур[4][6].
Лучевая терапия применяется преимущественно после хирургического удаления опухоли. Стандартная лучевая терапия проводится на область послеоперационной полости, зоны остаточного накопления контраста и прилежащие области с гиперинтенсивным сигналом, представляющим инфильтративный рост. У детей лучевая терапия обычно не применяется во избежание отдалённых неблагоприятных последствий[4][6].
Химиотерапия используется как адъювантный метод и позволяет увеличить выживаемость при сочетании с лучевой терапией. Применяются различные режимы химиотерапии, при этом выбор конкретной схемы остаётся предметом клинических дискуссий. Таргетная терапия применяется преимущественно при рецидивирующем течении заболевания и в рамках паллиативного лечения для уменьшения перитуморального отёка и снижения потребности в кортикостероидах[4][6].
Прогноз
Низкозлокачественные олигодендроглиомы с коделецией 1p/19q и мутацией IDH имеют более благоприятный прогноз по сравнению с астроцитомами, лишёнными данных генетических маркеров. Медиана выживаемости составляет от 10 до 12 лет, а пятилетняя безрецидивная и общая выживаемость варьирует от 51 до 83 %. К факторам благоприятного прогноза относятся молодой возраст пациентов, отсутствие сопутствующей патологии и больший объём резекции опухоли. При анапластических олигодендроглиомах высокой степени злокачественности показатели общей и пятилетней выживаемости снижаются, медиана выживаемости составляет 3,5 года[4].
Диспансерное наблюдение
Пациенты с олигодендроглиомой нуждаются в диспансерном наблюдении невролога и онколога. После завершения лечения первичной опухоли центральной нервной системы рекомендуется динамическое наблюдение с целью своевременного выявления рецидива. Проводится магнитно-резонансная томография головного мозга с контрастированием и без него: в первые 2 года с периодичностью каждые 3 месяца, в дальнейшем — 1 раз в 6 месяцев[6].
Профилактика
Не разработана.
Примечания
Литература
- van den Bent M. J. Oligodendrogliomas: a short history of clinical developments (англ.) // CNS Oncology. — 2015. — Vol. 4, no. 5. — P. 281—285. — doi:10.2217/cns.15.35.
- Нехаев С. Г., Булаева М. А., Некрасова М. А., и др. Клинический случай рецидива олигодендроглиомы (клинический случай) // Вестник новых медицинских технологий. Электронное издание. — 2019. — № 3.
- Яшин С. С., Юнусова Ю. Р., Ибрагимова А. Д., и др. Олигодендроглиома с летальным исходом // Практическая медицина. — 2021. — № 2.
- Zhao Y., Yu Y., Chen W., et al. Oligodendroglioma: Advances in Molecular Mechanisms and Immunotherapeutic Strategies (англ.) // Biomedicines. — 2025. — 7 May (vol. 13, no. 5). — P. 1133. — doi:10.3390/biomedicines13051133.