Атрофический гастрит
Атрофи́ческий гастри́т (лат. gastritis atrophica) — хронический гастрит, который характеризуется уменьшением толщины слизистой оболочки желудка, уменьшением числа желудочных желёз и умеренно выраженным воспалением . Причиной развития атрофического гастрита являются инфекция Helicobacter pylori и аутоиммунное поражение[3][4].
Атрофический гастрит характеризуется длительным бессимптомным течением. Могут наблюдаться неспецифические диспепсические жалобы, включая боль в эпигастральной области, тошноту и рвоту. Наиболее выраженная симптоматика связана с дефицитом витамина B12, железодефицитной анемией, наличием сопутствующих аутоиммунных заболеваний[4]. Лечение консервативное с применением эрадикационной терапии[5]. Прогноз зависит от тяжести и распространённости атрофического процесса[4].
Общие сведения
История
В 1900 году морфологи К. Фабер и К. Блох подробно описали атрофические изменения слизистой оболочки желудка у пациента с пернициозной анемией, высказав предположение об их патогенетической взаимосвязи. В 1932 году Шиндлер изобрёл полужёсткий гастроскоп, что позволило проводить прижизненную диагностику гастрита. В своей монографии «Гастрит» (1947) он представил классификацию, разделив гастрит на острый и хронический, при этом хроническую форму он подразделил на поверхностный, атрофический и гипертрофический гастриты[6].
Классификация
В 1996 г. была предложена Хьюстонская классификация хронического гастрита, являющаяся модификацией Сиднейской системы.
Атрофический гастрит делится на:
Также существует классификация атрофического гастрита по Кимура-Такемото на основе эндоскопической картины:
- гастрит закрытого типа (closed type: C-1, C-2, C-3): граница атрофии распространяется по малой кривизне тела желудка, не достигая кардии;
- гастрит открытого типа (ореn type: О-1, О-2, О-3, Ор): граница атрофии, достигнув кардии, распространяется по передней и задней стенкам тела желудка.
| Тип атрофии | Степень распространённости атрофии по
поверхности |
|---|---|
| С-0 тип | Нет атрофии |
| C-1 тип | Атрофия ограничена антральным отделом |
| C-2 тип | Атрофия распространяется выше угла желудка, но ограничена небольшой областью малой кривизны тела желудка |
| C-3 тип | Атрофия занимает большую часть малой кривизны тела желудка, но не достигает кардии |
| O-1 тип | Атрофия распространяется на тело желудка, достигая кардии, граница атрофии располагается между малой кривизной и передней стенкой |
| O-2 тип | Граница атрофии проходит по передней стенке тела желудка |
| O-3 тип | Атрофия занимает почти весь желудок, граница проходит между передней стенкой и большой кривизной |
| Op | Атрофический пангастрит |
Этиология
Хронический атрофический гастрит представляет собой полиэтиологическое заболевание, в развитии которого участвуют инфекционные, аутоиммунные и экзогенные факторы. Инфекция Helicobacter pylori является основным этиологическим фактором развития хронического атрофического гастрита. Аутоиммунный механизм лежит в основе другой формы атрофического гастрита, характеризующейся повреждением слизистой оболочки тела и дна желудка вследствие выработки антител к париетальным клеткам и/или внутреннему фактору Касла. Данная форма часто сочетается с другими аутоиммунными заболеваниями (аутоиммунный тиреоидит, сахарный диабет 1 типа, витилиго и пр.), что подтверждает системный характер аутоиммунного процесса. Дополнительные факторы риска включают дуоденогастральный рефлюкс желчи, воздействие нитрозосоединений, повышенное потребление поваренной соли и злоупотребление алкоголем. Алкоголь рассматривается как независимый фактор риска прогрессирования атрофических изменений и язвообразования. Хронический стресс, опосредованно влияя на секрецию соляной кислоты, также может способствовать прогрессированию атрофического гастрита[4][3].
Патогенез
Ведущая роль в повреждении слизистой оболочки желудка с последующим развитием атрофических изменений принадлежит Helicobacter pylori. Среди факторов вирулентности наибольшее значение имеют вакуолизирующий цитотоксин A (VacA), цитотоксин CagA и белок, активирующий нейтрофилы (HP-NAP). Подвижность бактерии обеспечивается жгутиками, позволяющими проникать бактерии через слой слизи, тогда как адгезия к апикальной мембране эпителиоцитов осуществляется посредством адгезинов. После адгезии бактерия вводит в эпителиоцит экзотоксин CagA и высвобождает другие факторы вирулентности. VacA разрушает плотные межклеточные контакты и индуцирует образование крупных вакуолей в эпителиоцитах. HP-NAP, проникая через эпителиальный барьер, стимулирует миграцию нейтрофилов и моноцитов в очаг воспаления. CagA вызывает реорганизацию цитоскелета эпителиоцитов с формированием характерных выростов, облегчающих колонизацию новых бактерий, а также усиливает транскрипцию генов провоспалительных цитокинов (в частности, интерлейкина-8), что способствует лейкоцитарной инфильтрации и хронизации воспалительного процесса. На ранних стадиях клинически манифестной хеликобактерной инфекции наблюдается преимущественное поражение антрального отдела желудка, сопровождающееся гиперпродукцией соляной кислоты и формированием кислотозависимых заболеваний. По мере прогрессирования процесса происходит колонизация тела и дна желудка с развитием пангастрита, что ассоциировано с повышением риска диффузного рака желудка. Последняя стадия характеризуется сочетанием активного воспаления и пилорической метаплазии в теле и дне желудка (фундальный гастрит), тогда как в антральном отделе доминируют атрофия и кишечная метаплазия, что предрасполагает к развитию аденокарциномы желудка кишечного типа[9].
Вторым патогенетическим вариантом хронического атрофического гастрита является аутоиммунный гастрит, при котором поражаются преимущественно фундальные железы. Аутоантигенами выступают α- и β-субъединицы протонной помпы, экспрессирующиеся на люминальной мембране обкладочных клеток, а также внутренний фактор Касла. Аутоантитела класса IgG к указанным структурам вырабатываются в результате Т-клеточно-зависимой активации В-лимфоцитов. Основная роль в повреждении принадлежит Т-клеткам. Происходит презентация аутоантигена и формируется пул аутореактивных Т-хелперов 1 и 17. Эти клетки продуцируют интерферон-γ, ИЛ-12, −23, −21, −17А, фактор некроза опухолей-α, что стимулирует созревание CD8+ цитотоксических Т-клеток, запускающих апоптоз обкладочных клеток при распознавании Т-клеточным рецептором аутоантигена. Повреждение обкладочных клеток ведёт к атрофии желёз тела желудка, фиброзу, ахлоргидрии, к развитию железодефицитной или В12-дефицитной анемии. Компенсаторное увеличение гастрина стимулирует гиперплазию энтерохромаффиноподобных клеток, повышая риск нейроэндокринных неоплазий (карциноидов)[9].
Эпидемиология
Диагностика
Атрофический гастрит характеризуется длительным бессимптомным течением. У 10—20 % пациентов могут наблюдаться неспецифические диспепсические жалобы, включая боль в эпигастральной области, тошноту и рвоту. Наиболее выраженная симптоматика связана с дефицитом витамина B12, железодефицитной анемией, наличием сопутствующих аутоиммунных заболеваний. При дефиците витамина B12 и железа пациенты имеют неспецифические симптомы: раздражительность, общая слабость, усталость, головные боли, тахикардия, шум в ушах, головокружение, бессонница и перепады настроения. Дефицит B12 может также вызвать глоссит и незначительные неврологические и когнитивные изменения.
К неврологическим симптомам относятся симметричные парестезии в конечностях, мышечная слабость, атаксия. Нарушения психических функций варьируются от лёгкой раздражительности до тяжёлой деменции или психоза[4][11]. Клиническая картина может быть разнообразной и затруднять диагностику, если у пациента имеются сопутствующие аутоиммунные заболевания, такие как гипотиреоз, миелодиспластический синдром, сидеробластная анемия, талассемия[10].
- Клинический анализ крови — определяют концентрацию гемоглобина, гематокрит, объём эритроцита, цветовой показатель. Может обнаруживаться микроцитарная анемия, свидетельствующая о кровотечении или нарушении всасывания железа, так и макроцитарная анемия из-за дефицита витамина В12 при аутоиммунном гастрите[5].
- Определение антител к париетальным клеткам и антител к фактору Касла при подозрении на аутоиммунный гастрит[5].
- Биохимический анализ крови — определяются дефицит витамина В12, дефицит железа[4]. Характерно снижение концентрации сывороточного пепсиногена I, пепсиногена II, гастрина-17, низкое соотношение пепсиногена I к пепсиногену II. Сывороточный пепсиноген служит надёжным неинвазивным скрининговым маркером рака желудка и атрофического гастрита[5].
- 13С-уреазный дыхательный тест на Helicobacter pylori и моноклональное определение антигена H.pylori в кале проводятся в качестве первичной диагностики H.pylori[5].
- Определение ДНК хеликобактер пилори в биоптатах слизистой желудка методом полимеразной цепной реакции в качестве метода первичной диагностики Н.pylori[5].
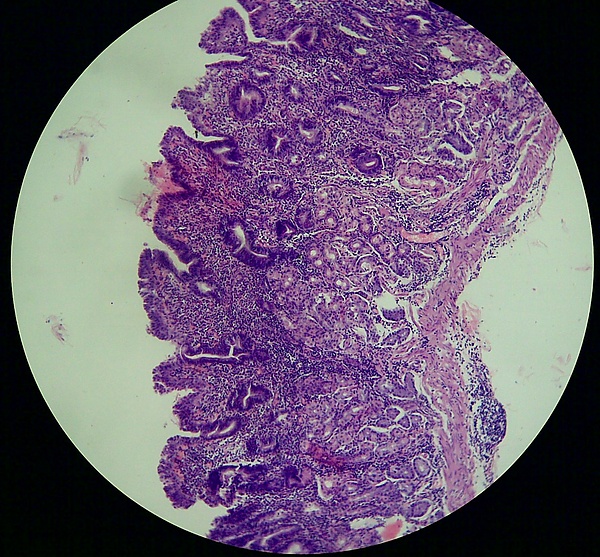
- Гистологическое исследование биопсийного материала желудка для определения стадий атрофического гастрита[5]. Хронический атрофический гастрит характеризуется распространённым уменьшением, как числа самих желудочных желёз, так и их клеточного состава в целом, во всех отдела желудка, главным образом в антральном отделе и теле желудка, с замещением специализированных клеток желёз тела желудка клетками типа шеечных мукоцитов, метаплазированным кишечным эпителием или фиброзной тканью (атрофия желёз). Аутоиммунный атрофический гастрит патоморфологически характеризуется атрофией желудочных желёз с формированием очагов кишечной метаплазии, преимущественно в слизистой оболочке тела желудка[4].
- ЭГДС — проводится для адекватного стадирования предраковых состояний слизистой оболочки желудка у пациентов с подозрением на наличие атрофических, метапластических и неопластических изменений с проведением биопсии. Выполнение биопсии желудка рекомендуется из двух отделов (по два биоптата из тела и антрального отдела по малой и большой кривизне). Дополнительная биопсия должна быть взята из каждого видимого патологического участка слизистой оболочки желудка. Если для оценки тяжести атрофического гастрита планируется использование систем OLGA (Operative Link for Gastritis Assessment) или OLGIM (Operative Link for Gastric Intestinal Metaplasia Assessment), возможно дополнительное взятие биопсии из угла желудка[5]. Это позволяет более точно оценить риск развития рака желудка. Для установления стадии хронического гастрита (выраженности атрофии) производят оценку нарушения структуры слизистой оболочки желудка с уменьшением объёма функционально активной ткани желудочных желёз по балльной системе. Риск рака тем выше, чем более выражена атрофия и чем больше объём поражения. Пациенты с 3 и 4 стадиями атрофии относятся к группе высокого риска развития рака желудка[4].
| Шкала атрофии | Тело желудка | ||||
|---|---|---|---|---|---|
| Нет атрофии (0 баллов) | Слабо выраженная атрофия (1 балл) | Умеренно выраженная атрофия (2 балла) | Значительно выраженная атрофия (3 балла) | ||
| Антральный отдел желудка | Нет атрофии (0 баллов) | Стадия 0 | Стадия 1 | Стадия 2 | Стадия 2 |
| Умеренно выраженная атрофия (2 балла) | Стадия 1 | Стадия 1 | Стадия 2 | Стадия 3 | |
| Слабо выраженная атрофия (1 балл) | Стадия 2 | Стадия 2 | Стадия 3 | Стадия 4 | |
| Значительно выраженная атрофия (3 балла) | Стадия 3 | Стадия 3 | Стадия 4 | Стадия 4 | |
Дифференциальная диагностика
Атрофический гастрит дифференцируют со следующими заболеваниями:
- функциональная диспепсия;
- гастроэзофагеальная рефлюксная болезнь;
- пернициозная анемия;
- ахалазия пищевода;
- язва желудка;
- острый эрозивный гастрит;
- болезнь Крона;
- аденокарцинома желудка;
- неходжкинская лимфома желудка;
- стромальная опухоль желудочно-кишечного тракта;
- нейроэндокринная опухоль;
- дуоденит;
- язвенная болезнь двенадцатиперстной кишки;
- панкреатит;
- желчнокаменная болезнь[10][11].
Осложнения
Могут развиться такие осложнения, как:
- язва желудка;
- аденокарцинома желудка;
- полипы желудка;
- ахлоргидрия;
- макроцитарная анемия;
- хроническая железодефицитная анемия;
- язва двенадцатиперстной кишки/желудка;
- доброкачественные стриктуры привратника желудка;
- геморрагический гастрит;
- ассоциированная с мукозой лимфоидная ткань (MALT);
- карциноидная опухоль желудка (гиперплазия энтерохромаффинных клеток)[10][11].
Лечение
Всем пациентам с атрофическим гастритом с положительными результатами тестирования на инфекцию H.pylori для предотвращения прогрессирования атрофии рекомендуется проведение эрадикационной терапии. В качестве эрадикационной терапии первой линии, обеспечивающий высокий процент эрадикации инфекции, рекомендуется назначить по выбору:
- стандартную тройную терапию, включающую ингибитор протонной помпы, кларитромицин, амоксициллин, усиленную висмута трикалия дицитратом на 14 дней;
- классическую четырёхкомпонентную терапия с висмутом трикалия дицитратом в сочетании с ИПН, тетрациклином и метронидазолом на 14 дней;
- квадротерапию без препаратов висмута, которая включает стандартную тройную терапию ИПН, амоксициллин, кларитромицин, усиленную метронидазолом на 14 дней[5].
Пациентам с хроническим гастритом, в том числе атрофическим, с целью потенцирования защитных свойств слизистой оболочки возможно рекомендовать терапию висмута трикалия дицитратом или ребамипидом в течение 4-8 недель[5].
Пациентам с симптомами диспепсии в том числе в сочетании с функциональной диспепсией, в качестве симптоматического лечения рекомендуется проведение терапии препаратами, обладающими прокинетическим эффектом (итоприд или акотиамид). Для лечения дефицита железа и витамина B12 назначают парентеральные препараты[4].
Прогноз
Хронический атрофический гастрит часто диагностируется поздно, поскольку у многих пациентов заболевание протекает бессимптомно и выявляется случайно[10]. Это представляет серьёзную проблему, так как атрофический гастрит является прогрессирующим заболеванием, характеризующимся постепенной утратой желудочных желёз и их замещением очагами кишечной метаплазии[11]. Риск неоплазий напрямую коррелирует с тяжестью и распространённостью атрофического процесса. Согласно данным когортных исследований, кумулятивная пятилетняя заболеваемость аденокарциномой желудка при H. pylori-ассоциированном гастрите возрастает с 0,7 % при лёгких изменениях до 10 % при тяжёлой атрофии. Пациенты с 3 и 4 стадиями атрофии относятся к группе высокого риска развития рака желудка[4][10]. У людей с атрофическим гастритом, вызванным H pylori, или аутоиммунным атрофическим гастритом повышен риск развития карциноидных опухолей желудка. Основные последствия аутоиммунного гастрита связаны с гибелью париетальных и главных клеток и включают ахлоргидрию, гипергастринемию, потерю пепсина и пепсиногена, анемию и повышенный риск развития новообразований желудка[11].
Диспансерное наблюдение
Диспансерное наблюдение при хроническом атрофическом фундальном и мультифокальном гастрите предусматривает приём врача-гастроэнтеролога 1 раз в год, приём врача-онколога по медицинским показаниям c контролируемым показателем стабилизации морфологических изменений по данным ЭГДС с биопсией[5].
- Пациентам с отягощённым семейным анамнезом по раку желудка, с неполной кишечной метаплазией, персистенцией инфекции H.pylori рекомендуется эндоскопическое наблюдение с прицельной биопсией 1 раз в 3 года.
- Пациентам с выраженным атрофическим гастритом рекомендуется эзофагогастродуоденоскопия каждые 3 года. Пациентам с выраженным атрофическим гастритом с отягощённым наследственным анамнезом по раку желудка рекомендуется эзофагогастродуоденоскопия 1 раз в 1—2 года.
- Пациентам с аутоиммунным гастритом рекомендуется эндоскопическое наблюдение 1 раз в 1—3 года[5].
Профилактика
Эрадикация H. pylori является золотым стандартом профилактики рака желудка и рекомендуется всем инфицированным пациентам (при отсутствии противопоказаний)[5].
Примечания
Литература
- Андреев Д. Н., Кучерявый Ю. А. Хронический атрофический гастрит: современное состояние проблемы // Экспериментальная и клиническая гастроэнтерология. — 2024. — № 4 (224). — С. 10—19.
- Галагудза М. М., Успенский Ю. П., Фоминых Ю. А. и др. Хронический атрофический гастрит: молекулярный патогенез и терапевтические мишени // Экспериментальная и клиническая гастроэнтерология. — 2025. — № 2 (234). — С. 4—14.
- Овсепян М. А., Андреев Д. Н., Самсонов А. А. Этиологические и патогенетические характеристики хронического атрофического гастрита // Экспериментальная и клиническая гастроэнтерология. — 2025. — Т. 19, № 5. — С. 76—87.
- Ливзан М. А., Бордин Д. С., Гаус О. В. и др. Классификация хронического гастрита: исторический экскурс и современное состояние вопроса // Терапевтический архив. — 2024. — Т. 96, № 2. — С. 153—158.
- Хачатрян А. С. и др. Вечная интрига гастрита // РМЖ. Медицинское обозрение. — 2024. — № 10. — С. 42-48.