Омфалоцеле
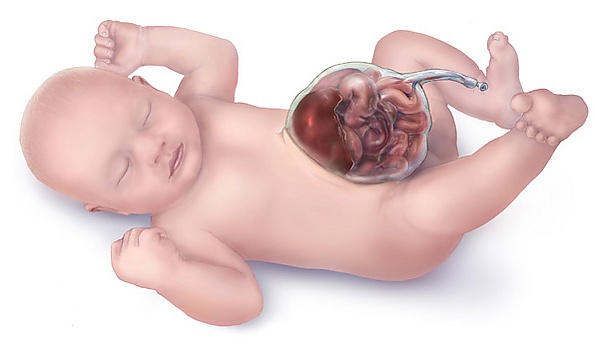
Омфалоце́ле (лат. omphalocele, грыжа пупочного канатика, эмбриональная грыжа, экзомфалоз) — это врождённый порок развития, при котором у новорождённых детей через дефект передней брюшной стенки петли кишечника, печень и, иногда, другие органы выходят за пределы брюшной полости в грыжевом мешке. Грыжевой мешок состоит снаружи из амниона, изнутри из брюшины, а между ними располагается вартонов студень. Омфалоцеле обусловлено дефектом развития мышц передней брюшной стенки. Дефект брюшной стенки располагается центрально[1][2].
Общие сведения
История
Впервые грыжу пупочного канатика описал И. Ф. Ахльфельд в 1882 году. Он связал её формирование с задержкой инволюции желточного протока, что приводит к нарушению смыкания брюшной стенки[3].
Классификация
Этиология
Этиология до конца не изучена. В 30-50 % случаев омфалоцеле сочетается с генетическими аномалиями и синдромами, такими как синдромы Беквита-Видемана, Шпринтцена-Гольдберга, Эдвардса, Патау, Дауна, а также может быть частью сложных пороков развития: экстрофии клоаки и пентады Кантрелла. К аномалиям, не затрагивающим желудочно-кишечный тракт, относятся пороки сердца, гипоплазия лёгкого, аномалии почек, ортопедическая патология, необлитерированный желточный проток[1][3].
Патогенез
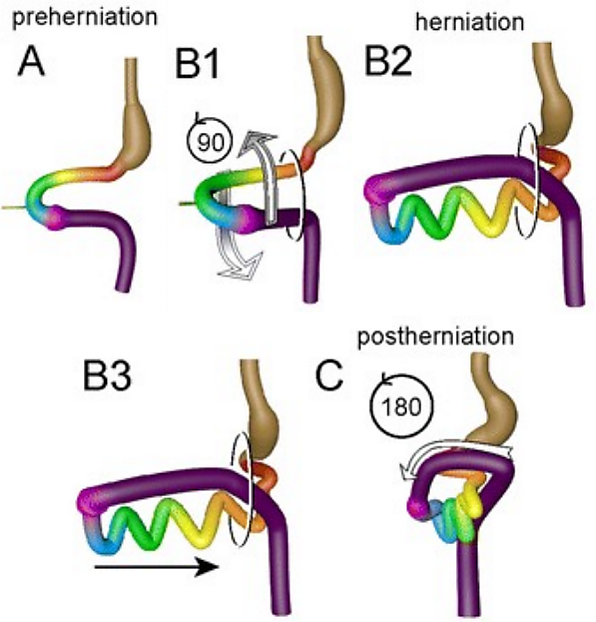
Формирование брюшной стенки начинается на 4-й неделе эмбриогенеза. К 6-й неделе интенсивное увеличение размеров печени и кишечной трубки приводит к перемещению петель средней кишки в пупочный канатик — этот этап известен как физиологическая пупочная грыжа. В течение последующих недель кишечник не только удлиняется, но и совершает сложный поворот, возвращаясь к 11-12-й неделе обратно в брюшную полость, где происходит фиксация его отделов. Согласно современным представлениям, в основе патогенеза лежат нарушение вращения кишечника в первом периоде поворота (нарушается отлаженный механизм обратного перемещения кишечника из пупочного канатика в брюшную полость) и недоразвитие передней брюшной стенки[1][4].
Эпидемиология
Диагностика
Омфалоцеле диагностируется антенатально более чем в 90 % случаев с помощью УЗИ с 13-14-й недели внутриутробного развития[1][6]. Порок визуализируется как образование с ровными контурами над передней брюшной стенкой, которое может содержать петли кишечника и/или печень. Цветовое допплеровское картирование помогает визуализировать место прикрепления пуповины к верхушке грыжевого мешка, что позволяет дифференцировать омфалоцеле от гастрошизиса[7].
В сыворотке крови матери отмечается повышение концентрации альфа-фетопротеина[6].
Для определения прогноза и тактики ведения беременности при выявлении омфалоцеле пациентке может быть предложено проведение инвазивной пренатальной диагностики (амниоцентез) с последующим кариотипированием плода и консультацией врача-генетика[6].
При физикальном осмотре новорождённого выявляется дефект в области пупочного кольца, через который органы брюшной полости перемещаются в основание пупочного канатика, образуя грыжевое выпячивание. Эвентрированные органы визуализируются через оболочки пуповины[2]. Особую диагностическую сложность представляют малые формы омфалоцеле, которые при обработке пуповины могут быть ошибочно приняты за утолщённую пуповину, что ведёт к ятрогенному повреждению кишечника или дополнительной дольки печени, находящихся в грыжевом мешке[1].
- ЭхоКГ — для выявления врождённых пороков сердца;
- Рентгенография органов грудной клетки — для исключения пороков развития пищевода и диафрагмы[2].
Дифференциальная диагностика
Осложнения
- Разрыв оболочек омфалоцеле;
- повреждение печени при омфалоцеле больших размеров;
- гипоплазия лёгких;
- дыхательная недостаточность;
- лёгочная гипертензия;
- гастроэзофагеальная рефлюксная болезнь;
- спаечная кишечная непроходимость[8][9].
Лечение
Лечение новорождённых с омфалоцеле может быть хирургическим или консервативным[1]. Длительность предоперационной подготовки определяется размерами дефекта, его содержимым, состоянием оболочек и наличием сопутствующих аномалий. Экстренное хирургическое вмешательство показано при интранатальном разрыве оболочек, осложнённых формах или неправильном наложении скобы на грыжевое содержимое — после кратковременной инфузионной терапии для профилактики инфицирования. При небольших грыжах (1-2 см), содержащих только петли кишечника, подготовка не должна превышать 12-24 часов из-за риска ущемления кишки и развития кишечной непроходимости. Напротив, при крупных грыжах с широким основанием, которые содержат печень, петли тонкой кишки и другие органы брюшной полости, операция может быть отсрочена на несколько дней или недель для проведения полноценной предоперационной подготовки[2].
Хирургическая тактика зависит от размеров дефекта. Закрытие малых и средних омфалоцеле обычно не представляет трудностей и выполняется путём первичной радикальной пластики: иссечения эмбриональных оболочек и мобилизация краёв апоневроза до их сведения. При гигантских омфалоцеле, содержащих печень, применяются методы отсроченного закрытия из-за несоответствия объёмов брюшной полости и эвентрированных органов. Основным методом является использование силастикового мешка или специального резервуара, который выполняет функцию временной брюшной полости и позволяет постепенно погружать органы в брюшную полость по мере её увеличения. После восстановления моторики кишечника, его опорожнения и уменьшения в объёме выполняется второй этап — удаление мешка и радикальная пластика брюшной стенки. При невозможности радикального закрытия формируют вентральную грыжу[1][10].
Консервативное лечение омфалоцеле применяется в исключительных случаях при высоком операционном риске, обусловленном тяжёлыми сопутствующими пороками развития, выраженной дыхательной недостаточностью или глубокой недоношенностью. Данная тактика является паллиативной мерой и предполагает обработку грыжевого мешка антисептическими дубящими растворами (например, 5 % перманганатом калия) для формирования струпа с последующей краевой эпителизацией и образованием рубца. Дополнительно используются компрессионные повязки и вертикальная фиксация оболочек для частичного погружения органов. Однако полное погружение обычно недостижимо из-за фиксации органов к оболочкам и малого объёма брюшной полости. В последующем эти дети нуждаются в этапных реконструктивных операциях[2].
Прогноз
Прогноз при омфалоцеле напрямую зависит от наличия сопутствующих аномалий. У пациентов с тяжёлыми сочетанными пороками развития летальность достигает 80 %, а при наличии хромосомных аномалий или несовместимых с жизнью пороков сердца этот показатель возрастает до 100 %. В то же время дети с изолированной формой омфалоцеле имеют благоприятный прогноз[10].
Диспансерное наблюдение
Диспансерное наблюдение индивидуальное. Оно проводится до достижения полного восстановления пациента[1].