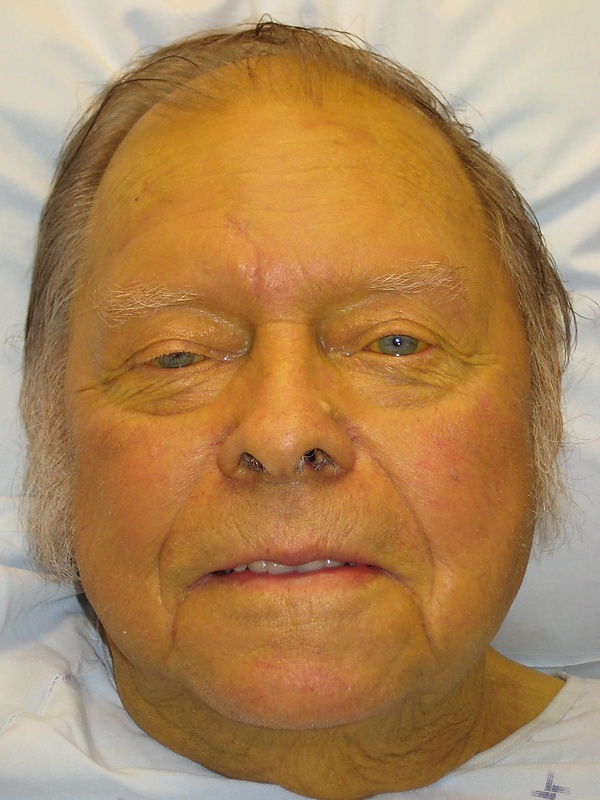
Механическая желтуха
Механическая желтуха (МЖ) — синдром, развивающийся при нарушении оттока желчи по внутри- и внепечёночным желчевыводящим путям в двенадцатиперстную кишку[1]. Развитие МЖ значительно ухудшает состояние больного и осложняет лечение основного заболевания.
Общие сведения
| Механическая желтуха | |
|---|---|
| DiseasesDB | 9121 |
| MeSH | D041781 |
Этиология
По этиологическому принципу причины МЖ могут быть объединены в две основные группы: МЖ неопухолевого генеза и МЖ опухолевого генеза.
Доброкачественные заболевания желчных путей и поджелудочной железы, связанные с желчнокаменной болезнью:
- обтурационный холедохолитиаз (80 %) и папиллолитиаз
- рубцовая стриктура фатерова сосочка и гепатикохоледоха
- хронический индуративный или псевдотуморозный панкреатит
- острый панкреатит с компрессией терминального отдела холедоха,
- холангит,
- острый папиллит, полип фатерова сосочка,
- синдром Мириззи.
Злокачественные опухоли гепатопанкреатодуоденальной зоны:
- опухоль головки поджелудочной железы, фатерова сосочка, гепатикохоледоха, желчного пузыря, печени
- первичный или метастатический рак печени
Паразитарные заболевания печени и желчных путей:
- эхинококкоз и альвеококкоз печени
- описторхоз
- аскаридоз
Врождённые заболевания и пороки развития желчных путей:
Патогенез
Из-за нарушения оттока желчи происходит повышение давления в желчных путях и расширение междольковых желчных капилляров. При продолжающемся и нарастающем холестазе происходит угнетение секреции желчи гепатоцитами и присоединение внутриклеточного холестаза. Желчь проникает через стенки желчных капилляров, поступает в лимфатические пространства и кровеносные сосуды. Возможен разрыв стенок желчных капилляров. При желчной гипертензии выше 300 мм вод. ст. желчь может поступать в синусоиды печени, печёночные вены и общий кровоток. В крови накапливаются её составные компоненты — прямой (растворимый) билирубин, холестерин, желчные кислоты. Билирубин проникает почти во все жидкости и большую часть тканей организма[1][3].
Классификация
По уровню гипербилирубинемии:
- лёгкой степени тяжести до 85 мкмоль/л,
- средней степени тяжести — 86-169 мкмоль/л,
- тяжёлой степени тяжести — выше 170 мкмоль/л.[4]
По уровню блока желчных протоков:
- «Высокий блок» — сегментарные, долевые желчные протоки, конфлюенс долевых желчных протоков, общий печёночный проток.
- «Низкий блок» — общий жёлчный проток, терминальный отдел холедоха, большой дуоденальный сосочек[4].
Клиническая картина
Клиническая картина МЖ разнообразна. Это обусловлено тем, что она включает в себя как проявления собственно нарушения пассажа желчи в кишечник, так и клинические проявления заболеваний, вызвавших нарушение проходимости желчных путей. Клиника развивается постепенно, часто незаметно для больного.
Характерны:
- Болевой синдром (частые боли, носят интенсивный характер),
- Диспепсический синдром (тошнота, рвота, отсутствие аппетита),
- Желтушное окрашивание кожных покровов и слизистых (желтуха с зеленоватым оттенком),
- Тёмная моча,
- Ахоличный (обесцвеченный) кал,
- Кожный зуд (выраженный),
- Интоксикационный синдром,
- Геморрагический синдром (при нарастании печёночной недостаточности).
Желтухи опухолевого генеза в 20 % развиваются без боли. При появлении в печени крупного очагового образования возникает чувство тяжести в правом подреберье[2][5].
Диагностика
- Клинический анализ крови необходим для выявления анемии, лейкоцитоза, увеличение скорости оседания эритроцитов.
- Биохимический анализ крови. Для МЖ характерны повышенная концентрация общего билирубина, холестерина, повышенная активность щелочной фосфатазы, гамма-глутамилтранспептидазы.
- Коагулограмма для диагностики гипокоагуляции, так как нарушается синтез протромбина в печени.
- Клинический анализ мочи, в котором могут определяться уробилин, билирубин и желчные кислоты, а при полном блоке — только желчные кислоты.
- Копрограмма, для которой характерно отсутствие стеркобилина.[1]
- Ультразвуковое исследование органов брюшной полости является скрининговым методом у всех пациентов с МЖ. Он позволяет выявить расширение желчных протоков, которые свидетельствуют о механическом характере желтухи.
- Компьютерная томография без контрастирования позволяет обнаружить плотные конкременты гепатикохоледоха, однако «мягкие», не содержащие солей кальция билирубиновые или холестериновые конкременты могут обнаруживаться только при внутривенном контрастировании.
- Мультиспиральная компьютерная томография с внутривенным контрастированием предпочтительнее при подозрении на опухолевый процесс с дистальным уровнем блока.
- Магнитно-резонансная холангиография позволяет визуализировать трёхмерную анатомию панкреатического и общего желчного протоков. Является методом выбора при подозрении на холедохолитиаз и незаменим, когда ЭРХПГ невозможна, при расположении опухоли протоков в воротах печени, при внешней компрессии, а также у беременных с подозрением на панкреатобилиарные заболевания[5].
- Чрескожная чреспечёночная холангиография выполняется при неэффективности ретроградного контрастирования желчных протоков для уточнения диагноза и для наложения декомпрессивной холангиостомы[1].
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является окончательным методом диагностики уровня билиарного блока и используется только в момент декомпрессии желчных потоков и непосредственно перед операцией. Этот метод остаётся стандартным для установки стента при МЖ[1][6][7].
Осложнения
- Острый холангит,
- Печёночная недостаточность,
- Апостематоз печени,
- Абсцессы печени.[4]
Лечение
Медикаментозное лечение является исключительно паллиативным и вспомогательным видом лечения, не служит альтернативой методам, направленным на восстановление желчеоттока[6].
Билиарная декомпрессия при МЖ доброкачественного генеза:
- Эндоскопическая папиллосфинктеротомия с литоэкстракцией. Суть вмешательства заключается в рассечении большого дуоденального сосочка и проксимального отдела холедоха[6].
- ЭРХПГ
- С целью предотвращения развития гнойного холангита вариантами выбора являются установка пластикового стента или выполнение чрескожной чреспеченочной холангиостомии.[6]
Билиарная декомпрессия при МЖ доброкачественного генеза:
Если опухоль неоперабельна, применяют минимально инвазивные методы отведения желчи в качестве окончательной меры хирургического вмешательства. Когда радикальная операция возможна, но её выполнение ограничивается выраженной холемией и печёночной недостаточностью, в предоперационной подготовке проводят эндоскопическое ретроградное билиарное стентирование или установку чрескожного чреспечёночного билиарного дренажа. Если неоперабельность опухоли головки ПЖ выявляют во время пробной лапаротомии, обычно формируют билиодигестивное соустье.[5]
Примечания
Литература
- Руководство по хирургии жёлчных путей. 2 изд. Под ред. Э. И. Гальперина, П. С. Ветшева. — М.: Издательский дом Видар-М, 2009. — 568 с
- Гарбузенко Д. В. Портальная билиопатия // Врач — 2014. — № 1. — С. 17-20.
- Хирургические болезни : учеб. : в 2 т / под ред. В. С. Савельева, А. И. Кириенко.. — 2-е изд. испр. — Москва: ГЭОТАР-Медиа, 2006. — 608 с. — ISBN 5-9704-0152-8.
- Шабунин Алексей Васильевич, Хатьков Игорь Евгеньевич, Сажин Александр Вячеславович [и др.] . Диагностика и лечение острых хирургических заболеваний органов брюшной полости в медицинских организациях департамента здравоохранения города Москвы / под редакцией главного хирурга Департамента здравоохранения Москвы, академика РАН А. В. Шабунина. — Москва: Московские учебники, 2023. — 111 с. — ISBN 978-5-7853-1559-4.
- Абдоминальная хирургия. Национальное руководство : краткое издание / под ред. И. И. Затевахина, А. И. Кириенко, В. А. Кубышкина. — М.: ГЭОТАР-Медиа, 2016. — 912 с. — ISBN 978-5-9704-3630-1