Синдром Швахмана-Даймонда
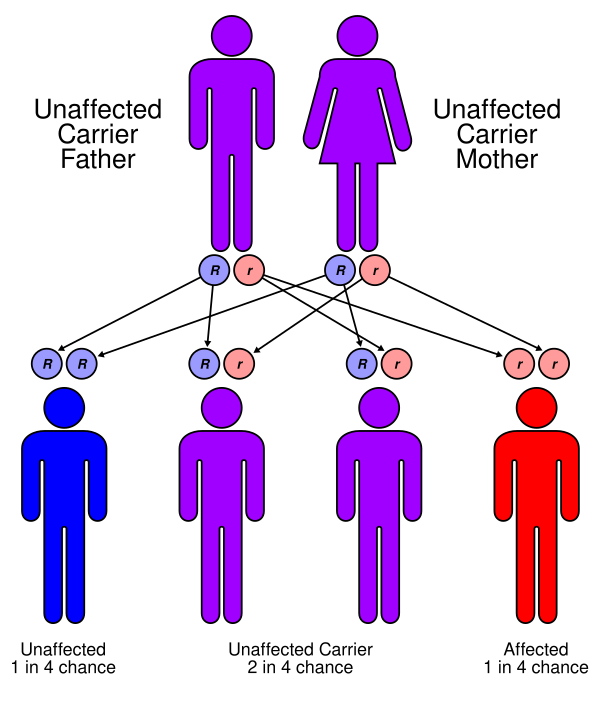
Синдром Швахмана-Даймонда (СШД) — это аутосомно-рецессивное заболевание, которое занимает второе место по частоте среди причин экзокринной недостаточности поджелудочной железы после муковисцидоза. Характерной для него является триада симптомов, включающая дисфункцию экзокринной функции поджелудочной железы, нарушения в развитии скелета и дисфункцию костного мозга[1].
Общие сведения
| Синдром Швахмана-Даймонда | |
|---|---|
| МКБ-10-КМ | D61.0 |
| OMIM | 260400 |
| DiseasesDB | 11894 |
| MeSH | D000081003 |
Эпидемиология
Этиология
СШД вызван мутацией гена SBDS на хромосоме 7. Он кодирует белок SBDS , который широко представлен по всему телу, в различных системах органов. Ген и псведоген SBDS расположены поблизости на хромосоме 7, и возможное событие конверсии между двумя локусами приводит к мутации. Белок SBDS локализуется в ядрышках, преимущественно в участке биосинтеза рибосом. Однако, все функции этого белка достоверно не изучены[1][2].
Клиническая картина
Считается, что СШД недодиагностирован среди населения в целом из-за неясной картины его проявления. Он может проявиться в любой момент жизни, хотя в большинстве случаев проявляется детском возрасте. Преимущественно у пациентов наблюдается экзокринная недостаточность поджелудочной железы и гематологические нарушения; другие проявления встречаются реже. Стеаторрея, мальабсорбция и дефицит жирорастворимых витаминов являются отличительными признаками экзокринной недостаточности поджелудочной железы; однако большинство этих проявлений уменьшаются либо вовсе исчезают с возрастом у большинства пациентов[1][3].
Гематологические нарушения также распространены у пациентов с СШД. Лейкопения приводит к рецидивирующим вирусным и бактериальным инфекциям, включая, помимо прочего, синусит, пневмонию, остеомиелит и сепсис. У пациентов может наблюдаться угрожающее жизни кровотечение из-за тромбоцитопении. Макроцитарная или нормоцитарная анемия также наблюдается у 80 % пациентов[1][4].
У пациентов также могут наблюдаться проявления скелетных аномалий. К ним относятся низкий рост, аномалии грудной клетки, смещение эпифиза бедренной кости, деформации позвоночника и пальцев[2].
Также могут присутствовать неврологические аномалии, включая умственную отсталость, снижение концентрации внимания, нарушение зрительно-моторной координации. У детей с СШД также отмечаются изменения в поведении[1].
У пациентов с СШД могут быть рецидивирующие заболевания полости рта: рецидивирующие стоматиты, периодонтиты, нарушение минерализации эмали зубов[2].
Пациенты с СШД имеют высокий риск развития цитогенетических аномалий и в последующем миелодиспластического синдрома и острого миелобластного лейкоза[2][5].
Диагностика
Пациентам с подозрением на экзокринную недостаточность поджелудочной железы следует провести анализ фекального жира. Активность трипсиногена и изоамилазы помогают в диагностике; однако активность трипсиногена можно измерить только до трёхлетнего возраста, поскольку после трёх лет она начинает увеличиваться; тогда как активность изоамилазы всегда остаётся низкой. Тест на хлориды пота (потовая проба) позволяет отличить СШД от муковисцидоза[1].
Клинический анализ крови может дать информацию о цитопениях. Пациентам с СШД необходим частый мониторинг крови для раннего выявления прогрессирования миелодиспластических синдромов или острого миелоидного лейкоза[1].
Генетическое тестирование на мутации гена SBDS может подтвердить диагноз в 90 % случаев. После подтверждения диагноза рекомендуется биопсия костного мозга, мазок аспирата, цитологическое исследование и исследование скелета[1].
Лечение
При подтверждении диагноза назначается ферментативная терапия, контроль жирорастворимых витаминов (раз в 6-12 месяцев) и наблюдение за функцией поджелудочной железы. Важны консультации диетолога и контроль роста[1].
Анемия и тромбоцитопения лечатся гемотрансфузиями. Инфекции из-за лейкопении требуют антибактериальной терапии, при тяжёлой нейтропении возможно применение гранулоцитарно-макрофагального колониестимулирующего фактора[6].
Гематологическое наблюдение (раз в 3-4 месяца) необходимо для выявления миелодисплазии и лейкемии. Химиотерапия не излечивает заболевание, единственным радикальным методом остаётся трансплантация гемопоэтических стволовых клеток, особенно эффективная при аплазии[1].
Контроль костной системы включает мониторинг остеопороза и уровня витамина D. С 5 до 18 лет необходима нейропсихологическая оценка развития и коррекция при нарушениях развития[1][6].
Прогноз
Своевременная диагностика и комплексная терапия, включающая нутритивную поддержку, ферментативную терапию, гранулоцитарный колониестимулирующий фактор, гепатопротекторы, витаминотерапию, улучшают качество жизни
и прогноз у пациентов с данным заболеванием[2].
Примечания
Литература
- Энциклопедический словарь медицинских терминов. В 3-х томах / Главный редактор Б. В. Петровский. — Москва: Советская энциклопедия, 1982. — Т. 1. — 1424 с. — 100 000 экз. Архивная копия от 29 августа 2009 на Wayback Machine
- Малая медицинская энциклопедия. — под ред. В. И. Покровского. — М.: Советская энциклопедия, 1991. — Т. 1. — 577 с. — ISBN 5-85270-040-1. Архивная копия от 6 декабря 2009 на Wayback Machine.
- Тесаков И. П., Деордиева Е. А., Бронтвейн Т. Г., Свешникова А. Н. Синдром Швахмана-Даймонда: взгляд гематолога. Вопросы гематологии/онкологии и иммунопатологии в педиатрии. 2023;22(3):185-191. https://doi.org/10.24287/1726-1708-2023-22-3-185-191
- Неясова Н. А., Винокурова Л. В., Дубцова Е. А. и др. Фенотипическая вариабельность синдрома Швахмана — Даймонда: клиническое наблюдение. Эффективная фармакотерапия. 2024; 20 (18): 100—106.