Химический ожог пищевода
Хими́ческий ожо́г пищево́да (ХОП) — местное повреждение стенки пищевода вследствие случайного или преднамеренного приёма через рот химического вещества прижигающего действия[1].
Этиология
Причиной ХОП является случайный или преднамеренный приём через рот химических веществ[1].
- Концентрированные растворы неорганических или органических кислот (азотной, серной, соляной, уксусной, щавелевой)
- Растворы щелочей (едкого натра, едкого калия)
- Растворы сильных окислителей (перманганата калия, перекиси водорода и др.)
- Растворы аммиака, ацетона, йода
- Проглатывание дисковых батареек[1][2]
Патогенез
Глубина и тяжесть ожога зависят от концентрации, природы химического вещества, его количества и времени контакта со слизистой оболочкой. В случае дисковых батареек степень ожога также напрямую зависит от типа батарейки[1].
При ожоге щелочами повреждение слизистой пищевода более тяжёлое. Они быстро проникают вглубь тканей, омыляют жиры и разрыхляют ткани. При реакции с тканевыми белками образуются водорастворимые щелочные альбуминаты с образованием мягкого, рыхлого струпа — колликвационного некроза. Повреждение нередко распространяется на всю толщу стенки пищевода, вызывая трансмуральный некроз, сопровождающийся риском перфорации, развитием околопищеводной флегмоны и медиастинита[1][3].
Кислоты, обладая выраженным дегидратирующим действием, вызывают денатурацию белков с образованием плотных, водонерастворимых кислых альбуминатов. Этот процесс формирует характерный плотный струп, который выполняет защитную функцию, ограничивая дальнейшее проникновение агрессивного агента в глубокие слои тканей (коагуляционный некроз). Однако параллельно кислоты оказывают системное токсическое действие: разрушая клеточные мембраны слизистой оболочки и сосудистых стенок, они способствуют всасыванию в кровеносное русло, что приводит к развитию метаболического ацидоза. Этот патологический каскад приводит к критическим последствиям: гемолиз эритроцитов, гемоглобинурический нефроз и токсический гепатит, которые приводят к развитию острой почечно-печеночной недостаточности[1][3].
Кристаллы перманганата калия обладают выраженным окислительным действием, что приводит к сильному прижигающему эффекту при соприкосновении и фиксацей со слизистой оболочкой пищевода. Кристаллы также поражают верхние отделы пищеварительного тракта (глотку) и дыхательных путей (надгортанник, голосовые связки)[1].
У детей особую опасность представляет проглатывание дисковых батареек, которое следует рассматривать как отдельный вид химического повреждения. Основной механизм повреждения связан с электролизом: генерирование внешнего электрического поля, в котором происходит гидролиз жидких сред организма с образованием щелочей (OH-) на отрицательном полюсе, а на положительном — кислот (Н+)[1].
Эпидемиология
ХОП чаще всего встречается у детей в возрасте от 1 до 3 лет (80,3 %), тогда как у детей до года они наблюдаются в 7,3 % случаев, а у детей и подростков 4—18 лет — в 12,4 % случаев. Среди взрослых подобные травмы наиболее распространены в возрасте 30—40 лет. Основная причина ХОП у детей — случайный приём бытовой химии из-за невнимательности взрослых, которые оставляют опасные вещества в доступных для ребёнка местах. У взрослых причиной может быть ошибочное употребление прижигающих веществ в состоянии алкогольного опьянения или преднамеренно с суицидальной целью[1].
Классификация
По этиологии:
- Ожоги кислотами
- Ожоги щелочами
- Прочие
По глубине ожога:
- I степень — катаральное поражение (отёк и гиперемия слизистой оболочки);
- II степень — эрозивное поражение (не выходящее за пределы собственной мышечной пластинки слизистой оболочки);
- III степень — язвенное поражение слизистой оболочки и подслизистого слоя;
- IV степень — язвенно-некротическое поражение (слизистого, подслизистого и мышечного слоёв пищевода).
По стадиям клинического течения:
- Острая (токсикогенная) стадия;
- Стадия отторжения некротических тканей;
- Стадия формирования послеожоговых рубцовых изменений;
- Отдалённые сроки после ожога пищевода.
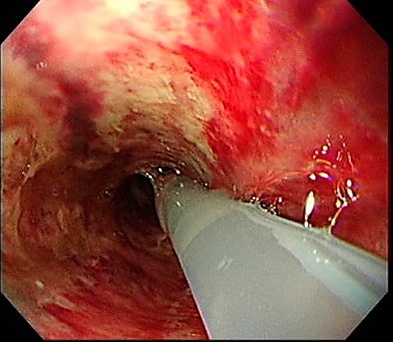
Эндоскопическая классификация Zargar S.A. позволяет прогнозировать развитие послеожоговой стриктуры[1][4].
| Степень | Эндоскопическая картина |
|---|---|
| 0 степень | Нормальная слизистая оболочка |
| I степень | Отёк и эритема слизистой оболочки |
| IIA степень | Кровоизлияния, эрозии, волдыри, поверхностные язвы |
| IIB степень | Глубокие и циркулярные язвы |
| IIIA степень | Очаговые тёмно-серые или коричневато-чёрные язвы |
| IIIB степень | Обширные тёмно-серые или коричневато-чёрные язвы |
| IV степень | Перфорация |
Клиническая картина
Стадии химического ожога пищевода:
- Острая токсикогенная стадия (первые 3—7 суток). В течение первых часов после получения ожога основными проявлениями являются выраженный болевой синдром и признаки острого воспаления. У пациентов наблюдаются повышение температуры тела, осиплость голоса, гиперсаливация и дисфагия. У детей часто отмечается выраженное психомоторное возбуждение. При поражении глотки, надгортанника, входа в гортань возможно развитие дыхательной недостаточности. Это проявляется стридором и одышкой смешанного типа. В тяжёлых случаях возможно развитие экзотоксического шока, острого гемолиза (с мочой тёмно-красного или вишнёвого цвета), токсической коагулопатии, нефропатии, печёночной и сердечно-сосудистой недостаточности[1][3].
- Стадия отторжения некротических масс (мнимого благополучия) наступает на 1—3-й неделе после ХОП. В этот период состояние больного улучшается: снижается температура (до субфебрильной или нормальной), исчезают гиперсаливация и дисфагия, появляется возможность полноценного питания через рот. При ожогах I—II степени наступает полное выздоровление, так как слизистая полностью восстанавливается без рубцовых изменений. Однако при глубоких ожогах (III—IV степень) это улучшение может быть мнимым — некротизированные ткани ещё не полностью отторгнуты, и в дальнейшем возможно формирование рубцовых стриктур пищевода[1][3].
- Стадия формирования послеожоговых рубцовых изменений (4—6-я неделя). При отсутствии лечения ожогов пищевода III степени после периода мнимого благополучия развивается рубцовый стеноз. К концу третьей недели появляется нарастающая дисфагия, а вскоре присоединяется пищеводная рвота — срыгивание только что съеденной пищей без кислого запаха, возникающее сразу после еды или спустя некоторое время. Это приводит к прогрессирующему снижению массы тела. В наиболее тяжёлых случаях, особенно при ожогах серной кислотой, улучшения не происходит из-за глубокого некроза стенки пищевода, выраженного перифокального воспаления и развивающегося медиастинита. У таких пациентов сохраняется высокая лихорадка и полная непроходимость пищевода. В отдалённом периоде формируются грубые рубцовые стриктуры, существенно нарушающие процесс питания и качество жизни больных[1][3].
При проглатывании дисковых батареек или кристаллов перманганата калия острая симптоматика развивается в течение первых суток. У ребёнка сразу появляются гиперсаливация и дисфагия, выраженное беспокойство и полный отказ от пищи и воды. К концу первых суток может подняться температура. Характерным признаком отравления перманганатом калия служит появление тёмно-фиолетового окрашивания слизистой рта. Период мнимого благополучия обычно отсутствует[1].
Диагностика
При осмотре пациента обращают внимание на возможные ожоговые повреждения в области подбородка и уголков губ, тщательно осматривают слизистую оболочку ротовой полости для обнаружения характерных признаков ожога, а также измеряют пульс и артериальное давление[1].
- Клинический анализ крови — нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево[5][6].
- Биохимический анализ крови — возможно повышение активности АЛТ, АСТ[6]. Также необходимо определить концентрацию общего билирубина, конъюгированного билирубина, неконъюгированного билирубина, мочевины, креатинина, общего белка[1].
- Клинический анализ мочи — возможны протеинурия, гематурия, повышенная концентрация свободного гемоглобина вследствие почечного повреждения[6].
- Эзофагогастродуоденоскопия (ЭГДС) позволяет оценить распространённость и глубину поражения, определить степень ожога пищевода и желудка, а также прогноз дальнейшего течения заболевания согласно эндоскопическая классификации Zargar S.A.[1][5]
- Рентгенографию органов грудной клетки проводят с целью выявления воздуха в средостении, что указывает на возможную перфорацию пищевода[1]. Последующие рентгенографические исследования грудной клетки используются для выявления лёгочных осложнений[5].
- Рентгенографию пищевода с контрастированием также проводят с целью определения распространённости и глубины поражения пищевода, признаков регургитации, для оценки просвета пищевод и рельефа слизистой оболочки.
- КТ органов грудной и брюшной полостей позволяет уточнить локализацию, объём и глубину поражения, даёт более подробную оценку трансмурального повреждения стенок пищевода и желудка и степени некроза. Данные КТ органов грудной полости при ожоговой травме пищевода позволяют прогнозировать как ранние, так и поздние осложнения и выработать тактику лечения[1][5].
Осложнения
- Отёк гортани
- Экзотоксический шок
- Кровотечение
- Некроз стенки пищевода или желудка
- Медиастинит
- Перфорация пищевода
- Аспирационная пневмония
- Сепсис
- Парез гортани
- Трахеопищеводный свищ
- Пищеводноаортальный свищ
- Стеноз глотки, стеноз гортани
- Формирование рубцового стеноза пищевода
Поздние осложнения[7]:
- Гастроэзофагеальный рефлюкс
- Грыжа пищеводного отверстия диафрагмы
- Нарушение моторики, кандидоз, малигнизация в отдалённом периоде
Лечение
Лечение химических ожогов пищевода (ХОП) требует немедленного комплексного лечения, включающего обезболивание, удаление токсиканта из желудочно-кишечного тракта (промывание желудка через зонд), местное лечение и детоксикационную терапию. Своевременное начало лечения позволяет в 96 % случаев добиться положительных результатов и предотвратить развитие рубцового стеноза пищевода[1].
Неотложная помощь состоит из прекращения контакта с повреждающим агентом, промывания желудка через зонд и обезболивания. Промывание желудка через зонд наиболее эффективно и безопасно в первые 2-3 часа после приёма веществ прижигающего действия, а по прошествии 12 часов уже неэффективно[1]. Важно отметить, что провоцирование рвоты и попытки нейтрализации pH желудочного содержимого противопоказаны из-за риска вторичного повреждения слизистой при регургитации желудочного содержимого, риска аспирации прижигающей жидкости и развития ожога дыхательных путей и возможных экзотермических реакций[1][5].
При развитии дыхательной недостаточности вследствие отёка гортани внутривенно вводят ГКС, кальция хлорид и декстрозу, проводят оксигенотерапию и седацию. В тяжёлых случаях выполняют продлённую назотрахеальную интубацию, что в большинстве случаев позволяет избежать трахеостомии[3][8]. В первые часы после травмы проводится эндоскопическая диагностика в сочетании с КТ для определения глубины поражения и выбора дальнейшей тактики. Пациенты с ожогами степени IIB и выше требуют госпитализации в отделение интенсивной терапии. В случаях расхождения данных КТ и эндоскопии предпочтение отдаётся консервативной тактике лечения[5].
Консервативная терапия включает инфузионную терапию, антисекреторные препараты (ингибиторы протонной помпы) для купирования гиперацидности из-за развития рефлюксэзофагита, антибактериальную терапию широкого спектра действия при инфекционных осложнениях[1][3].
Важнейшим компонентом лечения является профилактика стриктур пищевода. Проводят профилактическое бужирование на 7—10-е сутки после ожога, если при диагностической эндоскопии обнаружен ожог II—III степени, используя термопластичные бужи соответствующего диаметра. В стационаре процедуру проводят 3 раза в неделю методом «вслепую». Дальнейшая тактика определяется результатами контрольной эндоскопии через 3 недели. В сложных случаях применяют альтернативные методы — бужирование по струне-проводнику или за нить[3] .
Хирургическое вмешательство при ХОП показано в двух случаях: при ожогах IIIB степени с признаками трансмурального некроза и при сформировавшихся рубцовых стриктурах (не ранее чем через 6 месяцев после травмы). Объём оперативного вмешательства определяется тяжестью поражения и наличием осложнений[5].
При перфорации пищевода без выраженных признаков медиастинита оперативное лечение ограничивается наложением гастростомы. Однако при развитии таких осложнений как медиастинит, пневмомедиастинум, пневмо- и гидроторакс, подкожная эмфизема, требуется расширенное хирургическое вмешательство (шейная эзофагостомия, антирефлюксная операция, гастростомия, а также дренирование средостения и плевральной полости с учётом уровня перфорации пищевода)[1][8].
В современной хирургической практике все шире применяется методика эндоскопической вакуумной терапии при перфорациях пищевода. Радикальные операции, такие как эзофагоэктомия с выведением эзофаго- и гастростомы, выполняются крайне редко — только в случаях необратимых изменений пищевода. У взрослых пациентов наиболее распространённой экстренной операцией при тяжёлых ожогах верхних отделов пищеварительного тракта является эзофагогастрэктомия (комбинированная экстирпация пищевода и гастрэктомия). При локализованном некрозе желудка возможно выполнение гастрэктомии с сохранением пищевода. В случаях развития осложнений химических ожогов пищевода проводятся различные реконструктивно-пластические операции глотки и пищевода, направленные на восстановление проходимости пищеварительного тракта и улучшение качества жизни пациентов[1].
Прогноз
Исход ХОП в большинстве случаев благоприятный при правильно проведённом бужировании. В случае неправильного лечения возможно формирование протяжённого ригидного стеноза пищевода, что требует выполнения реконструктивных операций[3]. Через 15—20 лет в рубцовых тканях и супрастенотическом отделе пищевода возможно развитие плоскоклеточного рака[1].
Диспансерное наблюдение
Диспансерное наблюдение у хирурга (детского хирурга) в течение 3 лет от момента получения ХОП[1].
Профилактика
Профилактика химических ожогов пищевода направлена на предотвращение случайного или преднамеренного проглатывания агрессивных химических веществ[1].
Основные меры профилактики:
- Хранение бытовой химии в недоступных местах для детей, людей с суицидальными наклонностями.
- Использование защитных крышек.
- Соответствующая маркировка и упаковка химических веществ.
- Информирование людей о возможных осложнениях[1].