Кератоакантома
Кератоаканто́ма (аканто́ма доброка́чественная, моллю́ск рогово́й, плоскокле́точный рак ко́жи кератоаканто́много ти́па, кратерифо́рмная я́зва лица́, опухолеподо́бный керато́з, псевдоэпителио́ма, са́льный моллю́ск, эпителиоподо́бная карцино́ма, ло́жный рак, мно́жественный самоизле́чивающийся рак ко́жи, мно́жественная самоизле́чивающаяся плоскокле́точная эпителио́ма, идиопати́ческая псевдоэпителиомато́зная гиперплази́я, верруко́ма эпителиоподо́бная Гуже́ро, вегети́рующая са́льная киста́, псевдоканцеромато́зный моллю́ск) — доброкачественная эпителиальная быстрорастущая опухоль[1]. Клинически кератоакантома представляет собой овальный или куполообразный узел размером около 1—2 см в диаметре с чёткими краями и характерным кратерообразным углублением в центре, заполненным роговыми массами[2][3]. Опухоль преимущественно локализуется на открытых участках кожи, чаще на лице и верхних конечностях. Диагноз устанавливается на основании анамнеза, клинической картины и результатов гистологического исследования[1][4]. Многие кератоакантомы могут самостоятельно регрессировать. Однако из-за сложности дифференциальной диагностики с плоскоклеточным раком кожи в большинстве случаев терапией первой линии считается радикальное иссечение[1].
История
Впервые кератоакантому описал в 1889 году Джонатан Хатчинсон, назвав её «кратериформной язвой лица»[5]. Затем в 1893 году об кератоакантоме сообщил О. Лассар. Он описал три случая излечения плоскоклеточного рака кожи препаратами мышьяка[1]. До 1917 года кератоакантому рассматривали как форму рака кожи[4]. В 1930 году бельгийский дерматолог А. Дюпон описал доброкачественное новообразование лица, связав его происхождение с клетками стенки сальной кисты. В 1936 году МакКормак и Скарфф, которые также изучалиданную патологию и назвали её «сальный моллюск». Они описали 10 случаев быстрорастущих опухолей, развивавшихся в течение 4—6 недель, и считали, что новообразование происходит из гиперплазированной сальной железы с воспалительными изменениями[5].
В 1924 году Фергюсон Смит описал множественный семейный тип кератоакантомы[5].
Современный термин «кератоакантома» был введён Вальтером Фройденталем и утверждён Артуром Руком и патологоанатомом Иэном Уимстером в 1950 году. На основании клинического и гистологического анализа 29 наблюдений они пришли к выводу, что опухоль является доброкачественным новообразованием, морфологически сходным с плоскоклеточным раком кожи, но не относящимся к злокачественным или предраковым состояниям[1].
В России одними из первых кератоакантому описали в 1959 году В. Я. Арутюнов, П. И. Големба и Н. А. Торсуев[1].
Классификация
По количеству очагов выделяют два типа кератоакантом[6]:
- одиночные (солитарные);
- множественные.
Кератоакантомы можно разделить на следующие типы[6]:
- одиночная типичная кератоакантома;
- мультинодулярная кератоакантома — у такой опухоли множество углублений на узле вместо одного центрального;
- стойкая кератоакантома — сохраняется дольше трёх месяцев;
- подногтевая кератоакантома;
- кератоакантома слизистой оболочки;
- гигантская кератоакантома — диаметр опухоли более 2 см;
- центробежная кератоакантома — опухоль в диаметре до 20 см, в центре заживает с образованием рубца и продолжает расти по периферии;
- грибовидная кератоакантома — роговые массы равномерно покрывают узел, который может быть плоским и напоминать лишай;
- в «форме кожного рога»— роговые массы в центре выступают в виде рога;
- генерализованная эруптивная кератоакантома типа Гржебовски — проявляется появлением сотен или тысяч мелких фолликулярных кератотических папул до 3 мм в диаметре по всему телу;
- множественная кератоакантома типа Фергюссона — Смита — характеризуется появлением от десятка до нескольких сотен кератоакантом. Стадии кератоакантомы[6]:
- Пролиферация — рост новообразования в течение примерно 3—6 недель.
- Созревание — стабилизация и остановка роста. Стадия длится от нескольких недель до месяцев. При этом кератоакантома сохраняет кратерообразный вид.
- Инволюция — образование уплощается и самопроизвольно исчезает, оставляя рубец.
Этиология
Этиология кератоакантомы окончательно не установлена. Заболевание рассматривается как многофакторное, развивающееся при сочетании экзогенных и эндогенных воздействий[1]. Ряд авторов рассматривают кератоакантому как высокодифференцированный вариант плоскоклеточного рака кожи со склонностью к спонтанной инволюции[2].
К основным предрасполагающим факторам относят[5][6]:
- Возраст и пол — заболевание преимущественно развивается у лиц старше 40 лет, с пиком заболеваемости в возрасте 50; мужчины болеют чаще женщин.
- Фототип кожи — повышенный риск отмечается у лиц со светлыми фототипами кожи (I—III цветотипы по Фитцпатрику).
- Ультрафиолетовое излучение — длительная и интенсивная инсоляция считается одним из ведущих факторов, что подтверждается частой локализацией опухолей на открытых участках кожи.
- Воздействие рентгеновских лучей, высокой температуры, фототерапия в косметологии и лечении псориаза.
- Химические канцерогены — контакт с нефтепродуктами, дёгтем, минеральными маслами, инсектицидами, соединениями мышьяка; курение табака.
- Травматическое воздействие — возникновения опухолей в зоне операционных ран, послеожоговых и послеоперационных рубцов, татуировок (особенно при использовании красной туши), хроническое раздражение кожи.
- Иммунные нарушения — врождённые и приобретённые иммунодефицитные состояния, иммуносупрессивная терапия, состояние после трансплантации органов.
- Вирусные факторы — в ряде случаев выявляется в ткани кератоакантомы выявляется вирус папилломы человека различных типов (9, 16, 19, 25, 37 и другие), однако его роль в развитии опухоли окончательно не доказана.
- Генетическая предрасположенность — описаны мутации генов, участвующих в регуляции клеточного цикла и апоптоза (TP53), а также ассоциации с наследственными синдромами (синдром Мьюира — Торре, синдром Фергюсона — Смита, Х-сцепленное недержание пигмента, аутосомно-регрессивная пигментная ксеродермия, заболевание Виттена — Зака).
- Эндокринные нарушения (метаболический синдром, сахарный диабет, зоб и другие заболевания).
- Хронические заболевания крови, в том числе лейкозы.
Отмечено повышение риска развития кератоакантомы при применении некоторых таргетных противоопухолевых препаратов, в частности ингибиторов BRAF (вемурафениб, дабрафениб)[7]
Патогенез
Патогенез кератоакантомы окончательно не установлен. Считается, что опухоль чаще всего развивается из эпителия воронки сально-волосяного фолликула, что объясняет её преимущественную локализацию на волосистой коже и открытых участках, подверженных инсоляции. Вместе с тем описаны случаи возникновения кератоакантом на слизистых оболочках, что указывает на возможное вовлечение других типов эпителия и делает фолликулярную теорию происхождения неполной.
Ключевым пусковым моментом считается воспаление в сально-волосяном аппарате или поверхностных слоях дермы, сопровождающееся высвобождением медиаторов воспаления и нарушением регуляции клеточной пролиферации. На этом фоне развивается фолликулярный гиперкератоз — избыточное деление и ороговение кератиноцитов с накоплением роговых масс в устье фолликула[6].
Предполагается, что важную роль играют нарушения сигнальных путей, контролирующих рост и дифференцировку клеток эпидермиса, включая пути WNT и TGF-β, а также мутации в генах-супрессорах опухолевого роста (TP53) и онкогенах (H-Ras). Иммунные нарушения и снижение противоопухолевого иммунного надзора способствуют неконтролируемой пролиферации эпителиоцитов[4][6].
Классически выделяют три стадии развития кератоакантомы[4]:
- Фаза пролиферации — характеризуется быстрым ростом опухоли в течение 6—8 недель.
- Фаза созревания — длится от нескольких недель до нескольких месяцев, в течение которых кератоакантома сохраняет кратерообразный вид.
- Фаза инволюции — заключительная стадия, на которой кератоакантома превращается в атрофический рубец. Продолжительность стадий может быть разной.
При кожной локализации опухоль, как правило, развивается в области воронки сально-волосяного фолликула. Нарушение нормального цикла обновления эпидермиса приводит к накоплению ороговевших клеток в устье фолликула и перифолликулярной пролиферации эпителия. Это сопровождается локальным воспалением, утолщением кожи и формированием характерного кратерообразного очага. Чаще поражаются участки кожи, подвергающиеся хроническому воздействию внешних факторов[6].
В редких случаях кератоакантома развивается на слизистых оболочках, включая полость рта и губы. Поскольку слизистые оболочки лишены типичного сально волосяного аппарата, данная локализация ставит под сомнение исключительно фолликулярное происхождение опухоли. Предполагается, что в этих случаях происходит метапластическое ороговение неороговевающего эпителия с последующей атипичной пролиферацией клеток. Такие формы рассматриваются как потенциально более неблагоприятные и требуют дифференциальной диагностики с плоскоклеточным раком[6].
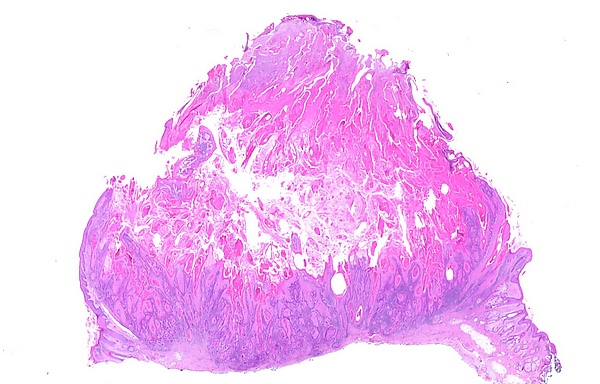
Гистологическая картина при проведении разреза через центр опухоли имеет вид кратера, заполненного роговыми массами, стенки которого образованы акантотическим эпидермисом. Часто эпидермис по краям кратера истончается и нависает над ним в виде клюва. При малом увеличении структура опухоли напоминает чашу, заполненную роговыми массами. Эпидермис, формирующий дно кратера, неравномерно пролиферирует вглубь дермы, иногда достигая уровня потовых желёз, что расценивается как псевдокарциноматозная гиперплазия[1].
Опухоль представлена хорошо дифференцированными кератиноцитами с умеренной клеточной атипией и слабым плеоморфизмом. Клетки характеризуются увеличенными размерами, эозинофильной цитоплазмой и способностью образовывать роговые массы, составляющие центральную часть новообразования. В эпидермисе нередко выявляются внутриэпидермальные нейтрофильные микроабсцессы и тканевая эозинофилия, которые встречаются при кератоакантоме чаще, чем при плоскоклеточном раке кожи[4].
Эпидемиология
Кератоакантома чаще развивается после 40 лет, пик — 50—71 год, до 20 лет практически не встречается. Мужчины болеют чаще, чем женщины, примерно в 3 раза. Средний уровень заболеваемости составляет 409 случаев на 100 000 человек в год[6].
Диагностика
Диагноз устанавливается на основании анамнеза, клинической картины и результатов гистологического исследования[1][4].
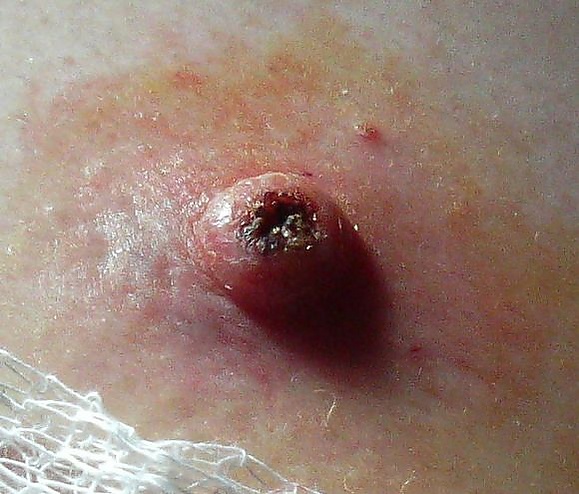
Кератоакантома представляет собой эпителиальное новообразование кожи, которое клинически проявляется в виде быстро растущего узла с характерным кратерообразным углублением в центре, заполненным роговыми массами. В типичных случаях процесс начинается с появления небольшой округлой папулы розового или телесного цвета с чёткими границами. В течение нескольких недель папула быстро увеличивается и трансформируется в плотный овальный или куполообразный узел[4][6].
Размеры образования чаще составляют от 1 до 2 см, однако в отдельных случаях могут превышать 3 см и достигать значительно больших размеров. Цвет узла варьирует от телесного и серовато-розового до коричнево-жёлтого или фиолетово-розового. Консистенция плотная, границы чёткие, образование обычно не спаяно с подлежащими тканями. В центре узла формируется выраженная гиперкератотическая пробка. После удаления роговых масс поражение приобретает характерный вид кратера с приподнятыми краями[2][6].
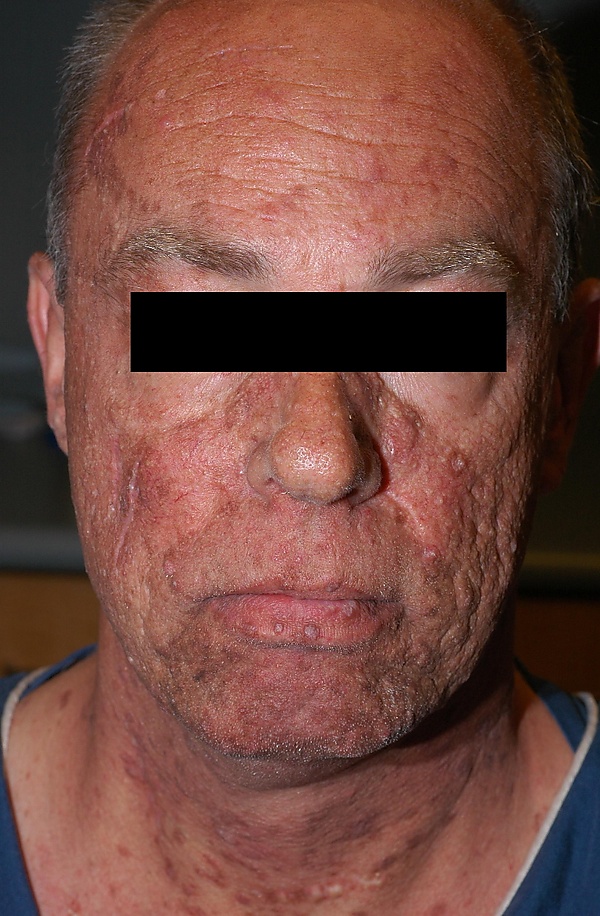
Наиболее типичной является локализация на открытых участках кожи, подвергающихся инсоляции, включая лицо, ушные раковины, шею, предплечья и тыльную поверхность кистей. Поражения туловища встречаются реже. Возможно развитие кератоакантомы на участках, не подвергающихся воздействию солнечного света, включая слизистые оболочки, подногтевые области, ягодицы и аногенитальную область[4].
В своём развитии кератоакантома обычно проходит стадии быстрого роста, стабилизации и регресса. Спонтанная инволюция возможна и сопровождается уплощением опухоли, отторжением роговых масс и формированием атрофического рубца, однако регресс не является обязательным признаком и может отсутствовать[2][6]. В ряде случаев течение характеризуется агрессивным ростом, отсутствием стадийности и инфильтративным характером[3].
Срок от начала образования до регресса примерно 2—3 месяца[5].
Одиночная кератоакантома является наиболее распространённым вариантом. Проявляется в виде одиночного, быстро растущего узла полусферической или овальной формы, с чёткими границами, не спаянная с близлежащими тканями, диаметром обычно до 1—2 см. Цвет у образования серовато-розовый, жёлто-коричневый, коричневый или цвета нормальной кожи. Имеет плотную консистенцию, но не твёрдую. В центре опухоли роговая пробка, которая образует западение или выступает над поверхностью кожи. После периода активного роста возможно спонтанное регрессирование с формированием рубца. Время от появления до полной регрессии обычно составляет 4—6 месяцев[5][8].
Стойкая кератоакантома клинически сходна с типичной кератоакантомой, однако отличается длительным течением более 3 месяцев[5].
Гигантская кератоакантома клинически сходна с типичной кератоакантомой, но её размеры превышают 2—3 см в диаметре, часто имеет овальную форму. Чаще локализуется в области лица (нос, веки)[5][8].
Центробежная кератоакантома — редкий вариант, характеризующийся быстрым периферическим ростом опухоли с одновременной инволюцией в центральной части. В зоне регресса формируется рубцовая ткань. Такие кератоакантомы преимущественно солитарные, иногда достигают 20 см и более в диаметре[5][8].
Грибовидная кератоакантома представляет собой плоский или выпуклый узел с гладкой поверхностью, равномерно покрытой ортокератотическими массами. Центральная кратерообразная структура выражена слабо или отсутствует. Напоминает лишай[5][6].
В центре кератоакантомы формируется выраженный кратер, из которого выступают плотные роговые массы в виде кожного рога[5].
Мультинодулярная кератоакантома — редкая форма, которая характеризуется наличием на одном опухолевом узле нескольких роговых кратеров, которые могут располагаться изолированно или сливаться между собой с образованием псевдоязвенного дефекта неправильной формы[3][5].
Подногтевая кератоакантома проявляется покраснением и припухлостью дистальной фаланги пальца, сопровождается нарастающей болью. Процесс быстро прогрессирует, приводит к отделению ногтевой пластинки от ногтевого ложа, после чего на поверхности ногтевого ложа формируется узел, покрытый коркой[5].
Кератоакантома представляет собой узел твёрдой или мягкой консистенции, не спаянный с окружающими тканями, с гладкой блестящей поверхностью красного или белесоватого цвета. В центре может определяться углубление. Локализуется на слизистых оболочках (щёки, твёрдое небо, десны, язык, голосовые складки, конъюнктива глаза)[5][6].
Множественная кератоакантома характеризуется внезапным появлением множества узлов (от десятка до нескольких сотен) на коже туловища и конечностей. Элементы напоминают солитарные кератоакантомы. Чаще возникает в детском, молодом или среднем возрасте. Заболевание протекает длительно, возможно спонтанное регрессирование отдельных элементов с последующими рецидивами[5][6].
Эруптивная кератоакантома проявляется сотнями или тысячами мелких фолликулярных узелков до 3 мм в диаметре, преимущественно на коже туловища и конечностей. Течение хроническое, рецидивирующее, может сопровождаться выраженным зудом и увеличением печени[5][6].
- Гистологическое исследование кератоакантомы — при небольших образованиях эксцизионную биопсию, при крупных элементах — диагностическую биопсию зоны валика. Является основным методом для постановки диагноза[5][6].
- Иммуногистохимическое исследование с использованием различных маркеров (CK, EMA, CD30, CD34 и S100) позволяет уточнить инвазивный или псевдокарциноматозный характер поражения[6].
Дерматоскопия позволяет проводить дифференциальную диагностику кератоакантомы с другими приподнятыми непигментированными образованиями кожи. Для кератоакантомы характерно наличие центрально расположенных бесструктурных отложений кератина жёлтого или коричневого цвета. Вокруг них визуализируются телеангиэктазии в виде петель или неправильных разветвлений, окружённые светлой гало-зоной. При этом дерматоскопия не позволяет достоверно отличить кератоакантому от плоскоклеточного рака кожи[4][6].
При подногтевой кератоакантоме может быть выполнено рентгенологическое исследование поражённого пальца для исключения деструкции костной ткани[6].
Дифференциальная диагностика
Дифференциальную диагностику кератоакантомы следует проводить со следующими заболеваниями:
- кожный рог;
- вульгарная бородавка;
- гигантский контагиозный моллюск;
- плоскоклеточный рак кожи;
- болезнь Кирле[1];
- беспигментная меланома;
- узловатая почесуха;
- карцинома Меркеля;
- метастатическое поражение кожи;
- базальноклеточный рак;
- саркома Капоши;
- гипертрофический красный плоский лишай;
- глубокие микозы;
- атипичная микобактериальная инфекция[4];
- актинический кератоз;
- дискоидная красная волчанка;
- синдром Мьюира — Торре;
- споротрихоз[9].
Осложнения
После разрешения кератоакантомы на месте образования может формироваться глубокий атрофический рубец. Иногда опухоль сопровождается разрушением прилегающих структур, развитием язвы и кровотечением. Могут наблюдаться рецидивы. Опухоль может трансформироваться в плоскоклеточный рак кожи[1][6].
Кератоакантомы, локализующиеся на лице и шее могут метастазировать, например, в лёгкие или головной мозг[6].
Лечение
Многие кератоакантомы могут самостоятельно регрессировать, поэтому возможна выжидательная тактика 3—6 месяцев под динамическим наблюдением врача-дерматовенеролога[5]. Методом первой линии считается хирургическое лечение[1]. Оптимальным является радикальное иссечение опухоли в пределах здоровых тканей. При небольших очагах (менее 2 см) на туловище и конечностях выполняют иссечение с захватом около 4 мм визуально здоровой кожи вокруг опухоли[4]
При агрессивных, рецидивирующих опухолях, образованиях более 2 см, а также при локализации в косметически чувствительных зонах (например, на лице) выполняется микрографическая хирургия по методу Моса[4].
Также возможно применение криодеструкции, лазерной деструкции, электродеструкции или кюретажа с последующей электрокоагуляцией. Также эффективным методом терапии является фотодинамическая терапия[1].
Нехирургические методы лечения кератоакантомы могут использоваться при невозможности хирургического вмешательства, наличии противопоказаний к операции, множественных поражениях или в качестве альтернативы при локализации опухоли в эстетически значимых зонах. Описано применение местных цитостатических и иммуномодулирующих средств, в частности крема с имиквимодом или крема с 5-фторурацилом. Возможно назначение внутриочаговых инъекций метотрексата, 5-фторурацила или блеомицина, реже — интерферона или триамцинолона. При множественных кератоакантомах применяются системные ретиноиды (изотретиноин)[1][6].
Прогноз
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога. Наблюдение у врача-онколога 1 раз в 3 месяца в первый год после радикального иссечения опухоли[6].
Профилактика
Специфические меры профилактики кератоакантомы не разработаны. К профилактическим мерам относят ограничение пребывания на открытом солнце, особенно в часы наибольшей солнечной активности, отказ от солнечных ванн и посещения соляриев. Рекомендуется использование защитной одежды, включая рубашки с длинными рукавами, брюки и головные уборы с широкими полями[2].
Также рекомендуется применение солнцезащитных средств с фактором защиты (SPF) 30 и выше и широким спектром защиты от ультрафиолетового излучения[2]. Важное значение имеет регулярный осмотр у кожи и своевременное обращение к дерматологу при появлении новых или изменяющихся кожных новообразований с целью ранней диагностики[6].
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |