Голубой невус
Голубо́й не́вус (си́ний не́вус Я́дассона — Ти́че, голубо́й нейроне́вус) — меланоцитарное образование дермального происхождения, характеризующееся пролиферацией меланоцитов в толще дермы и формированием узлов или папул синего, серого или почти чёрного оттенка. Окраска обусловлена оптическим феноменом рассеяния коротковолновой части светового спектра дермальным меланином, что известно как эффект Тиндаля. В большинстве случаев голубой невус является приобретённым и представлен одиночным очагом. Реже выявляется при рождении и может иметь множественный характер, включая варианты, связанные с редкими наследственными синдромами. Выделяют две основных гистологических формы — простой голубой невус и клеточный голубой невус. Образования могут располагаться на коже головы, конечностей, туловища или ягодичной области, реже — на слизистых оболочках. Большинство голубых невусов остаются стабильными на протяжении жизни, однако клеточная форма имеет больший потенциал к опухолевому росту, что обусловливает необходимость тщательной клинико-морфологической оценки при изменении структуры или размеров очага[1][2].
История
Голубой невус относится к группе дермальных меланоцитарных поражений и является одной из наиболее распространённых нозологических форм, что отражено в классификации Дж. Бхавана, предложенной в 1979 году. Первые описания этого образования были опубликованы в 1906 году М. Тише, который обозначил его как «доброкачественную меланому», подчёркивая отличие от злокачественных меланоцитарных опухолей. В 1951 году Фердинанд Дарье охарактеризовал его как «меланосаркому из дермальных меланоцитов с более благоприятным прогнозом, чем злокачественная меланома»[2][3].
Классификация
В структуре голубых невусов выделяют несколько клинических и морфологических форм. Основными считаются две формы: простая и клеточная. Простая форма характеризуется присутствием фибробластоподобных меланоцитов, содержащих различное количество меланина. Клетки образовывают пучки неправильной формы, окружённые участками фиброза, и располагаются на разных уровнях ретикулярной дермы. Простая форма проявляется одиночными плоскими или слегка возвышающимися окрашенными очагами серо-голубого или синевато-чёрного оттенка[4]. Наиболее типичные локализации — кожа головы и шеи, крестцовая область, тыльные поверхности кистей и стоп. Реже поражаются слизистые оболочки и внутренние структуры[2].
Клеточная форма отличается более выраженной клеточностью и преобладанием тяжей веретеновидных клеток с овоидными ядрами, обычно содержащих меньше меланина. Гистологически характерно глубокое распространение в подкожно-жировую клетчатку. Клеточная форма чаще локализуется на ягодицах и в крестцовой области, реже — на тыльных поверхностях кистей и стоп[2][5].
Помимо двух основных форм выделяют дополнительные клинические формы голубого невуса. К ним относят склерозирующую форму с выраженным фиброзом стромы, амеланотическую форму с минимальным количеством пигмента, эпителиоидную форму и комбинированную форму, при которой элементы голубого невуса сочетаются с меланоцитарным невусом другого типа. Описана подногтевая форма, проявляющаяся синеватым окрашиванием области лунулы или пространства под ногтевой пластинкой и исходящая из тканей под матриксом ногтя. Отдельно выделяют составную форму, характеризующуюся отсутствием субэпидермальной прослойки и наличием внутридермальных дендритных меланоцитов, расположенных единичными клетками[4][6].
Этиология
Этиология голубого невуса связана с нарушением эмбриональной миграции меланоцитов. Считается, что часть меланоцитов, происходящих из клеток нервного гребня, задерживается в толще дермы и не достигает эпидермиса, формируя основу будущего образования. Существует альтернативная гипотеза о происхождении клеток голубого невуса из дермальных полипотентных стволовых клеток либо из клеток, сочетающих признаки меланоцитарной и шванновской дифференцировки[2][7]. Голубые невусы преимущественно являются приобретёнными, однако могут быть и врождёнными, включая варианты в составе синдромов LAMB (Lentigines — лентиго, Atrial myxoma — миксома предсердия, Mucocutaneous myxomas — слизисто-кожные миксомы, Blue nevi — голубые невусы) и NAME (Nevi — невусы, Atrial myxoma — миксома предсердия, Myxoid neurofibromas — миксоидные нейрофибромы, Ephelides — эфелиды). Эпителиоидная форма характерна для комплекса Карни. Семейные случаи встречаются редко. Молекулярно-генетические особенности включают частые соматические мутации GNAQ, тогда как мутации BRAF, свойственные другим меланоцитарным невусам, определяются значительно реже[1][5].
Патогенез
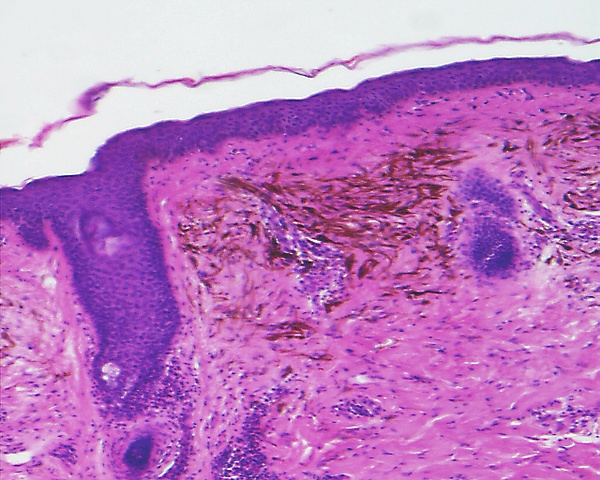
Патогенез голубого невуса обусловлен стойким расположением меланоцитов в дерме, что отражает незавершённость их миграции в эмбриональном периоде. Такие клетки сохраняют признаки незрелых меланоцитов или частично проявляют особенности шванновской дифференцировки, формируя плотные дермальные скопления[1]. Пролиферация дермальных меланоцитов в сочетании с присутствием меланофагов, содержащих большое количество пигмента, определяет морфологическую структуру очага. Характерная голубая окраска объясняется особенностями взаимодействия света с глубоко расположенным меланином. Традиционно она связывалась с эффектом Тиндаля, при котором коротковолновая часть спектра отражается преимущественно в верхние слои кожи. Современные оптические модели трактуют этот феномен как уменьшение рассеяния длинноволнового красного света, что визуально смещает оттенок в синюю область спектра[4][5].
Эпидемиология
Распространённость голубых невусов варьирует в зависимости от возраста и популяции. Врождённые формы встречаются редко и выявляются примерно у одного из 3000 новорождённых. У большинства пациентов очаги становятся заметны позже — в детском или подростковом возрасте. Голубые невусы чаще встречаются у представителей азиатских популяций, где их распространённость составляет около 3—5 %. Среди взрослых лиц европеоидного происхождения распространённость оценивается в пределах от 0,5 до 4 %[8]. Женщины имеют более высокую частоту поражения по сравнению с мужчинами. Преобладание женского пола варьирует от соотношения 2:1 до 3:2[4][5]. Простая форма голубого невуса обычно выявляется у молодых взрослых, тогда как клеточная форма чаще диагностируется в среднем возрасте и также характеризуется преобладанием среди женщин[1]. У абсолютного большинства пациентов голубые невусы одиночны. Множественные образования встречаются редко и обычно связаны с наследственными синдромами, включая синдром LAMB, при котором отмечается сочетание множественных голубых невусов с миксомами кожи, слизистых оболочек и сердца, а также актиническими лентигинозными очагами[2].
Диагностика
Клиническая картина голубого невуса отличается высокой специфичностью. Очаги обычно представлены одиночными папулами или плоскими либо слегка возвышающимися над поверхностью кожи пятнами синего, голубого, серого, синевато-чёрного или серо-чёрного цвета. Интенсивность окраски определяется особенностями оптического восприятия глубоко расположенного дермального меланина. Поверхность элементов, как правило, гладкая, контуры чёткие, форма округлая или овальная[2][4].
Простая форма характеризуется небольшими плоскими или куполообразными образованиями диаметром около 0,5—1 см. Эти очаги чаще всего локализуются на коже лица и шеи, тыльных поверхностях кистей и стоп, в крестцовой области. Они отличаются стабильным течением и обычно не изменяются на протяжении жизни, хотя в ряде случаев могут становиться более плоскими или светлыми[5].
Клеточная форма проявляется более плотными нодулярными элементами диаметром от 1 до 3 см. Окраска варьирует от серо-синей до синевато-чёрной, поверхность остаётся гладкой. Наиболее типичная локализация — ягодичная и крестцово-копчиковая области, реже тыльные поверхности кистей и стоп. Внезапное увеличение размеров или появление изъязвления рассматривается как возможный признак неблагоприятной динамики[5][8].
Голубые невусы преимущественно располагаются на коже, однако описаны случаи их возникновения на слизистых оболочках. Редкие локализации включают влагалище, шейку матки, простату, семенной канатик, лимфатические узлы, ротовую полость, конъюнктиву, бронхи и структуры желудочно-кишечного тракта[1][5]. Подногтевая форма проявляется синеватым пятном в области лунулы или под ногтевой пластинкой и не сопровождается продольной меланонихией[4].
Большинство голубых невусов остаются неизменными на протяжении жизни. В редких ситуациях описаны эруптивные формы, возникающие после травматического воздействия на кожу, включая солнечные ожоги. Множественные образования встречаются крайне редко и обычно связаны с наследственными синдромами, такими как LAMB и NAME[1][5].
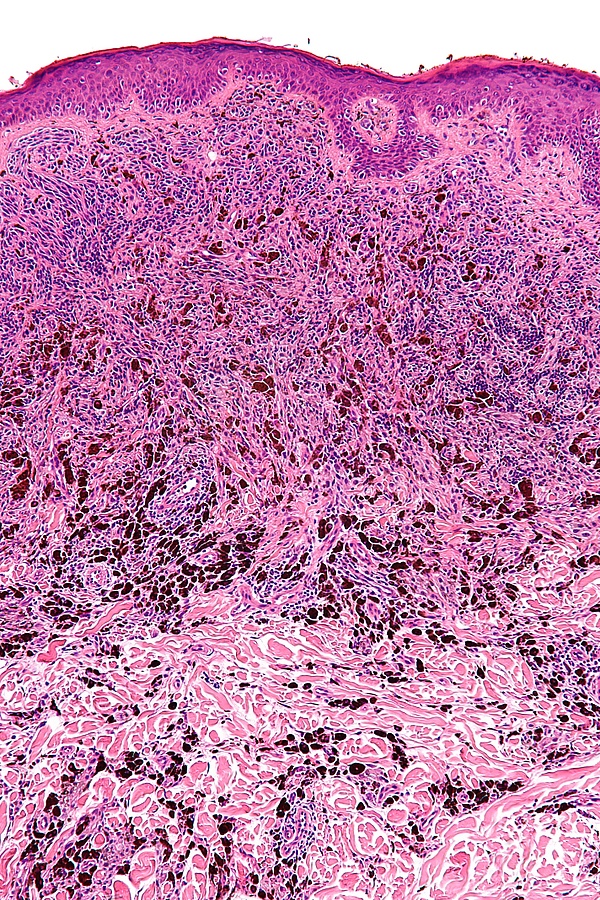
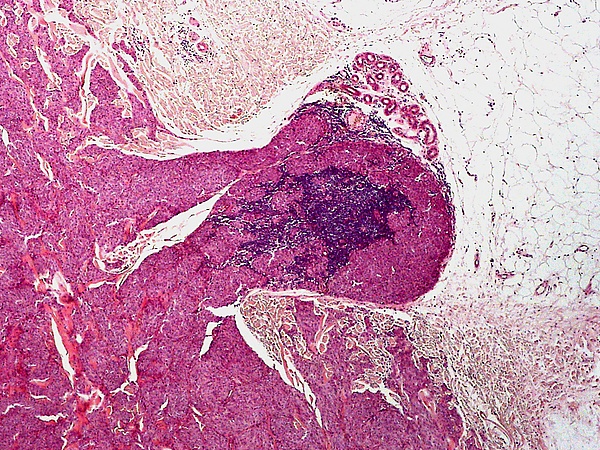
Основным методом подтверждения диагноза голубого невуса является гистологическое исследование биопсийного материала изменённого участка кожи. При простой форме выявляется узловатое скопление слабо пигментированных веретеновидных меланоцитов и выраженных дендритных меланоцитов, расположенных между утолщёнными коллагеновыми волокнами. Часто обнаруживаются меланофаги. Митотическая активность для этой формы нехарактерна[1][5]. Наблюдаются явления склероза в строме[9].
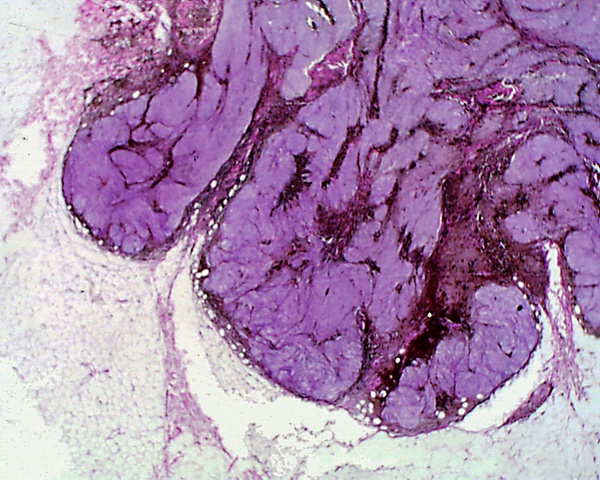
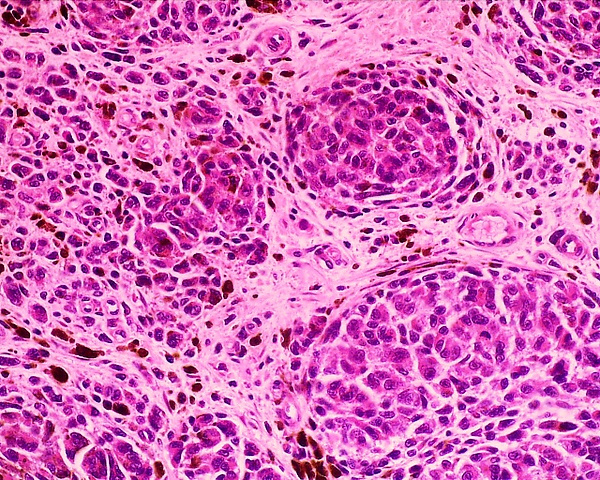
Клеточная форма представлена плотными фестончатыми скоплениями веретеновидных или овоидных меланоцитов, формирующих тяжи и гнёзда, которые могут распространяться в подкожно-жировую клетчатку. Для неё типично более выраженное клеточное строение при отсутствии выраженной цитологической атипии и некроза. Возможны редкие митозы. Часто определяется компонент простой формы внутри клеточного невуса[5].
В сомнительных случаях проводится иммуногистохимическое исследование. Меланоциты голубого невуса обычно экспрессируют маркеры S-100, HMB-45, MART-1, а в эпителиоидных вариантах возможна экспрессия CD68, Melan-A и MiTF. При подозрении на меланому оцениваются признаки злокачественности: выраженная атипия, высокий митотический индекс, некроз, сосудистая инвазия и инфильтративный рост. При наличии структур, характерных одновременно для нескольких типов невусов, образование рассматривают как комбинированный голубой невус[1][5].
Инструментальная диагностика голубого невуса основана преимущественно на дерматоскопии. Характерным дерматоскопическим признаком является однородная бесструктурная зона стально-синего, синего или серо-синего цвета. Пигментация обычно однородна и становится менее интенсивной по направлению к периферии. Сетчатый рисунок, агрегированные глобулы или разветвлённые структуры, как правило, отсутствуют[2].
В отдельных случаях могут визуализироваться синие глобулы и точки, а также сетевидные или слабофокусные радиальные структуры, что связано с глубиной расположения пигментированных клеток[10]. При комбинированном невусе одновременно выявляются зоны коричневой и синей однородной пигментации. Разнообразие оттенков бесструктурной зоны определяется глубиной залегания меланина и толщиной эпидермиса над ним[11].
Синие или белые точки и линии, а также участки полихромии могут встречаться при клеточной форме, однако эти дерматоскопические признаки не обладают достаточной специфичностью для уверенного разграничения простой и клеточной форм[2].
Дифференциальная диагностика
Дифференциальную диагностику голубого невуса следует проводить со следующими заболеваниями[3][4][12]:
- меланома кожи;
- пигментный пограничный невус;
- лентикулярная дерматофиброма;
- реакция на татуировку;
- комбинированный невус (сочетание голубого невуса с пограничным или внутридермальным меланоцитарным невусом);
- кожные метастазы;
- саркома Капоши;
- невус Ота;
- невус Ито;
- монгольское пятно;
- доброкачественная фиброзная гистиоцитома;
- выбухающая дерматофибросаркома Дарье — Феррана;
- невус Шпитц;
- клеточная нейротекома;
- апокринная гидроцистома[5];
- врождённые невусы[5].
Осложнения
Для обычного голубого невуса системные осложнения не характерны. Клеточный голубой невус также в большинстве случаев протекает доброкачественно, однако в редких случаях возможна его злокачественная трансформация. Неполное иссечение может приводить к формированию повторного очага, который часто демонстрирует выраженные дегенеративные изменения и атипичные морфологические признаки, включая клеточный полиморфизм и митотическую активность. Несмотря на то что такие очаги обычно сохраняют доброкачественный характер, их возникновение требует тщательной оценки, поскольку структурная атипия может затруднять исключение ранней малигнизации. Крайне редко отмечают поражение регионарных лимфатических узлов или множественные голубые невусы, которые могут встречаться как спорадически, так и при семейной форме[1][7].
Лечение
В большинстве случаев терапия при голубом невусе не требуется, так как типичные очаги остаются стабильными и не сопровождаются субъективными симптомами. При диагностических сомнениях или появлении изменений проводят морфологическую верификацию. Повышенное внимание уделяют образованиям, впервые возникшим у взрослых, очагам диаметром более 1 см, а также невусам волосистой части головы, где затруднено наблюдение в динамике. Основным методом лечения является хирургическое иссечение[9]. Полное удаление образования позволяет установить окончательный диагноз, исключить меланому и предотвратить формирование повторного очага в зоне вмешательства. Неполное иссечение может приводить к появлению рецидивирующего невуса, морфологические особенности которого затрудняют дифференциальную диагностику и нередко требуют повторной биопсии. Лазерные методы и поверхностные виды биопсий не рекомендуют, поскольку меланоциты голубого невуса часто располагаются глубоко в дерме, и неполное удаление может затруднять дальнейшую диагностику. При выявлении атипичных признаков, таких как клеточная атипия, полиморфизм, митотическая активность, участки некроза, инфильтративный рост или эпидермотропизм, рассматривают необходимость расширенного хирургического вмешательства[1][7].
Прогноз
Голубой невус характеризуется благоприятным течением. В большинстве случаев образование остаётся доброкачественным и не претерпевает существенных изменений на протяжении жизни. Злокачественная трансформация наблюдается крайне редко и преимущественно описана при клеточном голубом невусе. Меланома, возникающая в ассоциации с клеточным голубым невусом, может иметь агрессивное течение с развитием метастазов. Прогноз в таких случаях сопоставим с прогнозом меланомы аналогичной толщины и стадии. Ранняя диагностика и своевременное лечение улучшают исходы заболевания[1].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Специфических мер профилактики не разработано.
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 10 11 Austad S. S., Athalye L. Blue Nevus. National Library of Medicine. StatPearls (31 октября 2022). Дата обращения: 7 декабря 2025.
- ↑ 1 2 3 4 5 6 7 8 9 Жучков М. В., Сонин Д. Б. Голубые невусы: вопросы дерматоскопического дифференциального диагноза // Consilium Medicum. Дерматология. — 2024. — 6 октября (№ 4). — С. 21–26. — ISSN 2075-1753 2542-2170, 2075-1753. — doi:10.26442/20751753.2024.8.202720.
- ↑ 1 2 Козлова А. В., Ридер А. В., Ильясова С. В. Голубой невус // Российский журнал кожных и венерических болезней. — 2015. — № 6.
- ↑ 1 2 3 4 5 6 7 Ting S. Blue naevus (амер. англ.). DermNet®. DermNet (февраль 2025). Дата обращения: 6 декабря 2025.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 Zabawski E. J. Blue Nevi (англ.). Medscape. WebMD (25 февраля 2025). Дата обращения: 6 декабря 2025.
- ↑ Ferrara G., Soyer H. P., Malvehy J. The many faces of blue nevus: A clinicopathologic study // Journal of Cutaneous Pathology. — 2006. — 31 октября (т. 34, вып. 7). — С. 543–551. — ISSN 1600-0560 0303-6987, 1600-0560. — doi:10.1111/j.1600-0560.2006.00650.x.
- ↑ 1 2 3 Stewart С. L., Tetzlaff M. T., Ming M. E. Blue nevus (Common, Dendritic, Cellular Blue Nevus). Dermatology Advisor. Haymarket Media (13 марта 2019). Дата обращения: 7 декабря 2025.
- ↑ 1 2 Knott L. Blue naevus. Patient.info. Navigate Health (31 марта 2022). Дата обращения: 11 декабря 2025.
- ↑ 1 2 Ассоциация онкологов России, Ассоциация специалистов по проблемам меланомы, Союз «Национальный альянс дерматовенерологов и косметологов». Клинические рекомендации "Меланоформный невус". cr.minzdrav.gov.ru. Министерство Здравоохранения Российской Федерации (2023). Дата обращения: 26 января 2026.
- ↑ Shiga T., Nakajima K., Tarutani M. Blue nevus with a starburst pattern on dermoscopy (англ.) // Dermatology Practical & Conceptual. — 2012. — 31 October. — P. 31–33. — ISSN 2160-9381. — doi:10.5826/dpc.0204a07.
- ↑ Malvehy J., Puig S. Blue nevi. dermoscopedia. dermoscopedia (17 апреля 2023). Дата обращения: 11 декабря 2025.
- ↑ Alani A. M., Desar S., Torres-Cabala C. A. Blue nevus / cellular blue nevus. PathologyOutlines.com. PathologyOutlines (23 января 2023). Дата обращения: 6 декабря 2025.